如果腰間的贅肉會說話,它會說些什麼呢?
脂肪不是沉默的器官。科學家目前已經了解脂肪細胞會透過釋放脂肪細胞激素(adipokine),來調節身體的新陳代謝。但最近科學家發現,脂肪細胞還會把小分子RNA做成「瓶中信」,再透過血液的循環和彼端的器官溝通。

脂肪是甜蜜的負荷,人們對它是又愛又恨。它是演化的勝利者用來儲存過剩能量的寶庫,但在崇尚窈窕曲線的都市審美觀中卻被汙名化,成了懶散和不知節制的象徵。
事實上,脂肪細胞可不是懶懶得待在你的腰間。成熟的脂肪細胞會分泌各種激素,參與你一生的新陳代謝。當你在找東西吃的時候,脂肪利用瘦體素(leptin)在調整神經內分泌;胰島素在處理血糖的時候,脂聯素(adiponectin)也會湊一咖;和脂肪細胞分化有關的抵抗素(resistin),未來有可能成為減重的基因療法之一。
有趣的是,最近科學家發現脂肪細胞不只會釋放激素,還可能會利用小分子核醣核酸(micro RNA,簡稱miRNA)向遠端的器官傳遞訊息。不過在介紹研究之前,先讓我們了解一下什麼是miRNA吧!
中心法則:細胞星球的日常
我們的每一個細胞都像是一顆微小的星球。而在星球之中有一座巨大的資料庫,坐落在細胞核裡頭。
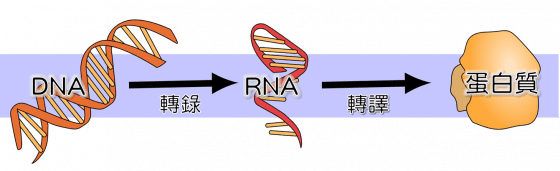
每個基因都是一本加密的書,由遺傳物質DNA所構成。這些基因密碼在許多酵素的共同協助下,會先經過「轉錄」、製作一段對應DNA密碼訊息的RNA。它是特別的抄本,能夠被編輯和修改。
接著,RNA記錄的資訊會再經過「轉譯」程序,組出一段胺基酸的長鍊,最後再經過摺疊,變成可以發揮功能的蛋白質。它們有的變成你的血肉和大腦,有的則是既不偉大、也不卑微的在你體內每個角落默默工作。
這個由DNA→RNA→蛋白質的不可逆程序,在分子生物學稱做「中心法則」(central dogma)。
整個由DNA到蛋白質的動態過程,可參照下方連結的影片:
miRNA,短小精幹的抑制者
不過,有些種類的RNA不必變成蛋白質,也能變成細胞繁複工作的調節者。例如短小精幹的miRNA,長度雖然只有19~22個核苷酸,但它不會、也不用被轉譯成蛋白質,就能直接在許多細胞裡擔任轉譯抑制者的角色。
細胞星球中的任何一個傢伙變得太多或太少,都有可能會讓整個細胞星球崩潰,更嚴重的話就是從細胞一路壞到組織、器官層級,最後危及生物個體的性命。miRNA也是如此,科學家目前已經發現特定種類的miRNA的增加與某些疾病有關,例如癌症、糖尿病、肥胖和心血管疾病。
miRNA不只會在細胞內工作,有的還會被包裹在稱作「胞外小體」(exosome)的小囊泡裡面、釋放到血液之中,像是瓶中信一樣,順著循環系統漂向遠方──未來,這個小囊泡將在身體的某處停泊,並且發揮它的功用。
胞外小體裹著的miRNA,漂向哪兒去了?又去做了什麼?這,就是科學家想要研究的事情了。
脂肪細胞的囊泡物語
來自美國佳斯林糖尿病中心(Joslin Diabetes Center)的研究團隊,以湯瑪斯.湯莫(Thomas Thomou)為第一作者,將他們的研究成果發表在2017年2月的《自然》(Nature)期刊上。這項在脂肪細胞的新發現或許將能發展成新的基因療法,用來治療代謝疾病、癌症、甚至肝臟和其他器官的問題。
研究團隊的實驗先從基因改造的小鼠(mice)著手。這群基改小鼠的脂肪細胞無法正常製造miRNA,科學家們經過檢驗,發現牠們血液中的胞外小體miRNA的量顯著的減少了;若是將正常小鼠的脂肪移植到基改小鼠的身體裡,血液中減少的胞外小體miRNA就回升了。這意味著:血流中的胞外小體miRNA,是來自於脂肪。
研究團隊發現,類似的狀況在人類的脂肪失養症(lipodystrophy)也有觀察到。脂肪失養症的患者,可能會因為先天遺傳或者後天疾病,導致喪失脂肪或者失去正常功能,而現在發現他們血液中檢驗出來的胞外小體miRNA,也比正常人來得少。
「這些由脂肪產生的miRNA,或許能應用於診斷代謝狀況,例如肥胖、第二型糖尿病和脂肪肝。」本篇研究的作者之一羅納度.卡恩(Ronald Kahn)說。
科學家們更進一步好奇,這些miRNA是否也會轉移到其他組織裡,並且調控它們的基因表現呢?如果可以知道這些,或許就能夠用於治療。
脂肪在跟誰說話?可能是肝臟,還有其他
這些脂肪有缺陷的改造小鼠不只血液中的miRNA量少,科學家們也注意到牠們其他的器官也連帶受到影響,這包括了心臟和肝臟。因此,湯莫等人想知道脂肪是否會利用miRNA來跟身體的其他部位溝通。
他們設計了一套方法、兩組小鼠,用來跨越人與鼠實驗之間的鴻溝。第一組基改小鼠,牠們的棕色脂肪能夠製造人類的miRNA,並且將其包裹在胞外小體內運送;第二組基改小鼠,牠們的肝臟有著特別的螢光標記,如果遇上了科學家送進去的人類miRNA,螢光就會變得黯淡。
科學家們將第一組小鼠的胞外小體注射到第二組的小鼠體內,發現肝臟細胞的螢光劇烈減少,因此確認了脂肪組織能夠透過胞外小體,與肝臟溝通。此外,他們也發現來自棕色脂肪的胞外小體miRNA還能夠調節肝臟細胞一個重要代謝基因(其名為Fgf21)的表現。
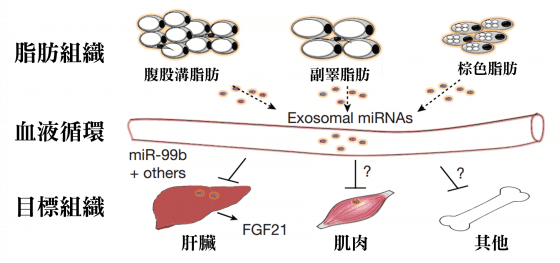
「我們展示了在小鼠體內,這些血液中的胞外小體miRNA能夠調控基因表現,至少在肝臟,或許還有其他組織。」卡恩說。他們下一步將會檢驗這套miRNA作用機制是否也能在其他組織運作,例如肌肉和腦細胞。
改造脂肪帶來治療新曙光
湯莫等人不僅找出了脂肪組織除了激素以外與身體其他部位溝通的方式,也提供了治療疾病的新途徑,像是代謝疾病、甚至是癌症。
作者之一的卡恩認為脂肪容易取得,是它作為基因療法很大的好處;若以此作為脂肪肝的基因療法,可能會比改造肝細胞來得安全又有效。
「只要用簡單的針頭穿刺活體組織(needle biopsy)取出患者的皮下脂肪,再改造脂肪細胞、讓它製造我們想要的miRNA,最後移植回患者身體,可能就能把不正常的基因調節回來。」卡恩說。
在胞外小體之中,是否還藏著其他秘密呢?比如說,來自不同組織的胞外小體是否會裝著特定種類的miRNA?除了miRNA,還有沒有其他因子也被包在胞外小體裡面運送?湯莫和其他科學家將繼續追蹤,也許有一天,我們就能知道脂肪組織究竟在說些什麼了。
參考資料
- Emma Hiolski. Fat tissue can ‘talk’ to other organs, paving way for possible treatments for diabetes, obesity. ScienceMagazine. Feb. 16 (2017)
- Exosome RNA Administrator. Unlocking the Mysteries of Extracellular RNA Communication.
- Joslin Diabetes Center. Signals from fat may aid diagnostics and treatments. Form of RNA released from fat cells into the blood may help to regulate other tissues. ScienceDaily. Feb. 15 (2017)
- Wikipedia. 中心法則
- 丁詩同。 脂肪細胞激素-”Adipokine”。生物新知,Feb. 25 (2013)
原文研究
- Thomou, T., Mori, M. A., Dreyfuss, J. M., Konishi, M., Sakaguchi, M., Wolfrum, C., … & Gorden, P. (2017). Adipose-derived circulating miRNAs regulate gene expression in other tissues. Nature.