- 文/Dr.9.81|畢業於 University of Montana Doctor of Physical Therapy ,專長於人體動作物理學,試著以重力(gravity of earth = 9.81) 解釋一切抗重力的動作。
許多人研究減肥的時候,應該都聽過 「低 GI 飲食」,但到底 GI 是什麼?可以當作唯一的參考指標嗎?
點開外送平台,尋找健康美食,各式各樣的餐點上,總能看到標榜減醣、低GI的食物,鎖定了廣大想要瘦身、減脂的客群。
但你知道嗎?如果只按照 GI 值當作減肥飲食唯一參考標準,可能越減越胖,甚至變得更不健康唷!根據美國糖尿病學會所公布的的國際升糖指數的報告1 ,冰淇淋、巧克力零食居然是低 GI 食物,而汽水飲料 GI 值竟遠低於白吐司,而在台灣人手一杯的手搖飲料也可能是低 GI 。這次就用糖來舉例,向大家解釋什麼是 GI 值,以及明明甜得要命的食物也被列在「低 GI 」。

甚麼是 GI 值?
升糖指數(Glycemic index,GI),簡稱 GI 值,最初是在 1981 年由大衛‧詹金斯(David J.A. Jenkins)等學者提出並發表在美國臨床營養期刊中2,主要是探討碳水化合物消化的速度,與血中葡萄糖濃度、胰島素的濃度變化。
GI值是以食用純葡萄糖(pure glucose) 100 公克後, 2 小時內血糖增加值為基準(GI值=100),其他食物則以食用後 2 小時內血糖增加值與食用純葡萄糖的血糖增加值作比較得到的升糖指數3。
高 GI 對身體到底有什麼不好?
血糖對人體來說是非常重要的能量來源,細胞許多代謝與功能運作,都得仰賴葡萄糖,例如肌肉運作需要消耗葡萄糖,而大腦思考也需要消耗非常多的葡萄糖。
簡言之, GI 值越高,代表這食物吃下去後,消化速度很快,因此葡萄糖會迅速被釋放入血液中、血糖濃度急速飆高,因而刺激胰島素大量分泌。葡萄糖在血液中能供應細胞能量,若葡萄糖小分子身體一時無法利用,就會被轉換成肝醣儲存在肝臟中。但儲存肝醣的空間有限,額滿時,剩下的葡萄糖將轉為三酸甘油脂來儲存,成了體內脂肪。而這也是為什麼想要減脂的人,對高 GI 食物敬而遠之的原因。
另外,如果血液中的葡萄糖短時間內濃度太高,一時間肝臟無法處理、細胞也來不及消耗時,這些血液中的葡萄糖,就會刺激身體分泌更多的胰島素,強迫細胞接收過剩的葡萄糖。如此不斷的惡性循環,細胞有可能會對胰島素刺激的反應力下降,成了胰島素阻抗,這樣的高血糖就演變成是大家常聽見的第二型糖尿病。
GI 值可分為低(≤55)、中(56-69)、高(≥70)4,低GI食物大多是較高纖的碳水化合物,例如燕麥、全穀類麵包等,這些食物因為纖維較粗,所以消化速度慢,血糖上升的速度也慢,較不會大量的刺激胰島素分泌;高 GI 食物的代表有白飯、白吐司等精緻後的碳水化合物,吃下肚後消化速度就非常快,一下子就會讓血糖濃度飆高,而糖尿病患者最忌諱的就是血糖急速的變化,這也是為什麼許多國際糖尿病協會的飲食指南都建議低GI飲食來穩定血糖5 。
長期在飲食中吃下太多高 GI 的食物,除了容易造成脂肪的累積,也容易演變為胰島素阻抗的「第二型糖尿病」,這也是為什麼在越來越講究飲食健康的今日,低 GI 飲食成為當紅炸子雞。
但挑選健康飲食的種類,只看 GI 值 就夠了嗎?那可不見得喔!
只看低 GI 選擇食物,小心掉進「糖的陷阱」
當然,想要健康飲食,有許多面向如食物的油脂量、烹調方式、熱量、多樣性等等都要納入考量。
若只考慮 GI 值,會犯下怎樣的錯誤呢?接下來,我們就以「果糖」為例子來做說明吧!
果糖的 GI 值只有 15,屬於低 GI 食物,而葡萄糖則是 100,屬高 GI 食物。會有如此大的差異,在於兩者代謝的途徑不同。
兩者在結構上都是單醣類,最小的醣類分子。葡萄糖最開始是自葡萄中萃取出來所以得其名,葡萄糖很容易被吸收進入血液,大部分的葡萄糖能直接被身體利用做為能量來源,少部分則會經過肝臟;所謂的血糖,指的就是血中葡萄糖。
果糖,是在水果中佔多數的糖,雖然是單醣,但無法進入血液中,所以對血糖的濃度變化影響不大。果糖經消化道到小腸被吸收,會直接由肝臟進行代謝。
果糖天然又不會快速使血糖上升,卻隱含脂肪肝危機
拜名字所賜,果糖好像很天然健康,又不會快速提高血糖,但這使人容易忽略了潛在的危機──脂肪肝。
果糖在肝臟的代謝需經過一連串複雜又耗能的程序,容易導致肝臟脂質的內生性合成(hepatic de novo lipogenesis),生成更多三酸甘油脂,若攝取大量果糖,讓脂肪肝堆積,就會出現脂肪肝。
另外,因為果糖必須走肝臟代謝的途徑,阻礙了原本可以進入肝臟的葡萄糖,被拒絕在外的葡萄糖滯留在血液中,開始重複了細胞無法消耗過多的糖分的惡性循環,出現高血糖、高胰島素的情況,加劇了胰島素阻抗的產生。
不少研究已證實,長期攝取過多的果糖,肝臟就會生成越多的三酸甘油脂,血液中的三酸甘油脂越高,會增加高血脂、脂肪肝、糖尿病、心血管疾病等代謝性症候群的風險6。
你以為是果糖,其實是來自玉米的高果糖漿
一般市面上可以接觸到的添加果糖,其實都不是來自水果,而是來自澱粉。糖本身在歷史上是很昂貴的食材(編按:望向炫富的台南人)。然而 1978 年,來自玉米精緻提煉的高果糖玉米糖漿問世,打破了這個狀況。
當年為了讓這新的糖快速打進市場,聰明的公司廣告這樣寫著:「世界上有三種糖:蔗糖、甜菜糖、玉米糖,請善加選擇」,不到 10 年,美國每年消耗的糖,便有半數是便宜的高果糖玉米糖漿,廣泛的被應用在飲料、果汁、低脂優格、冰淇淋等產品中。

想要健康,吃「天然」的蔗糖也沒有比較好?
現在也有許多飲料店想要標榜天然健康,不使用果糖糖漿,改用熬煮的蔗糖。看似無害、成本也相對高,應該是個好東西吧?可不見得。
蔗糖其實會放大果糖生成脂質的能力。蔗糖是雙醣,分別由葡萄糖與果糖兩個單醣結合而成,果糖會刺激肝臟生成三酸甘油脂,而葡萄糖會刺激胰島素的分泌,「雙管齊下」讓蔗糖更刺激肝臟生成三酸甘油脂的反應,比單純只有果糖時的生成量還要更多。
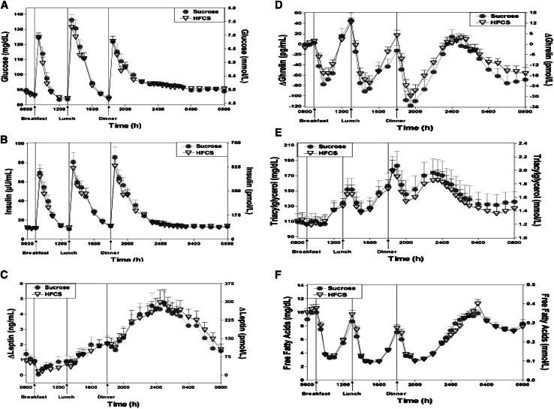
根據2013年發表於《營養學進展》的研究,比較了蔗糖與高果糖玉米糖漿對身體的影響,結果顯示,從身體代謝的各項指標,蔗糖有害程度不亞於高果糖玉米糖漿。
從身體代謝的各項指標,蔗糖與高果糖玉米糖漿的曲線呈現一致,顯示蔗糖有害程度不亞於高果糖玉米糖漿。78
關於果糖、蔗糖對健康的影響已有越來越多的研究,但這些真相並沒有真的讓大眾了解,仍舊有許多人被蒙在低 GI、天然又健康的廣告糖衣底下。
從以上糖的例子可以知道,若只使用一種標準來選擇飲食,很可能會造成反效果。下次看到標榜低 GI 商品,別再傻傻以為它們都很健康,可以放心大膽地吃, GI 值只是其中一種參考,最好還是多方考量,像是選擇高纖、無過度加工、不額外添加糖分的食物,否則不但沒有減肥效果,還可能吃出一身病。
資料來源
- Atkinson, F. S., Foster-Powell, K., & Brand-Miller, J. C. (2008). International tables of glycemic index and glycemic load values: 2008. Diabetes care, 31(12), 2281-2283.
- Jenkins, D. J., Wolever, T. M., Taylor, R. H., Barker, H., Fielden, H., Baldwin, J. M., … & Goff, D. V. (1981). Glycemic index of foods: a physiological basis for carbohydrate exchange. The American journal of clinical nutrition, 34(3), 362-366.
- 長庚醫訊(第四十一卷第九期109年9月1日發刊)
- International Standards Organisation. (2010). Food products–Determination of the glycaemic index (GI) and recommendation for food classification.
- “The glycemic index (GI) – Diabetes Canada.” https://diabetes.ca/managing-my-diabetes/tools—resources/the-glycemic-index-(gi). Accessed 13 Sep. 2020.
- Taskinen, M. R., Packard, C. J., & Borén, J. (2019). Dietary fructose and the metabolic syndrome. Nutrients, 11(9), 1987.
- Taubes, Gary, Good Calories, Bad Calories: Fats, Carbs, and the Controversial Science of Diet and Health, ISBN 1400033462; 195-98.
- Rippe, J. M., & Angelopoulos, T. J. (2013). Sucrose, high-fructose corn syrup, and fructose, their metabolism and potential health effects: what do we really know?. Adv Nutr., 4(2): 236–245.





































