為什麼研究藥用植物?
相傳神農氏為辨別草藥,而以肉身嚐試,最終不幸殞命。明代《本草綱目》集過往大成,奠定東方醫學基礎。到現代,科學家有了科技利器,能將民俗草藥 、中醫藥裡有效成分找出,提供科學證據,協助草藥現代化;或將有效成分發展出藥物,以便對症下藥。

長期以來,科學家透過藥用植物中「二次代謝物」的發現、萃取純化,進而發展出保健食品、藥物。日前,楊文欽實驗室團隊發現了「咸豐草」中的「聚多炔糖苷(cytopiloyne)」有治療糖尿病的潛能,此發現所衍生中研院專利與技術也成功技轉給國內生技公司,冀望所研發產品可以嘉惠更多糖尿病患。
自民國 96 年起,此咸豐草研究成果以抗糖尿病的保健食品授權給國內生技公司上市,從植物中天然的成分開始,為現今醫學帶來另一條途徑,而這其實需要化學、生物、免疫學背景做為奠基,雖耗時費力,但若能解除病人的生理痛苦與經濟負擔,對楊文欽而言是心中最為感動的一刻,也十分值得。
神農不是一個人,是一群人嘗試、吃了草藥,然後觀察與紀錄使用結果。現代科學家在研究草藥的過程,也發揮「神農嚐百草」的精神,只是我們比較幸運,有很多工具與更先進的設備。
研:咸豐草是怎麼被發現可以治療糖尿病的?
楊:聯合國農糧組織(FAO)把咸豐草當做可食用植物,因咸豐草易生長,可長在不毛之地,因此在非洲大量推廣農民栽種,作為可食用的來源。
民間所使用的青草茶、便利商店就有賣的青草茶,其中一個成分就有咸豐草。無獨而有偶,我們發現歐、亞、非都有人使用咸豐草治療糖尿病的例子。一般糖尿病患使用西藥通常只能改善症狀、沒有辦法治癒,文獻上宣稱咸豐草可以治療糖尿病,我們初步在糖尿病鼠證實民俗草藥的療效,下一步希望在人體證實。
我們獲得許多文獻上、民俗上的相關訊息與知識支持,所以越做越有信心。
研:咸豐草是外來種嗎?我們能怎麼去應用?
楊:咸豐草本身不太生病、很會開花,一年四季都可以生長,是很好的蜜源植物,對蜂農很重要,所以被引入台灣廣為栽種。全世界約有 240 種,台灣常見的有 3 種:黃花、小花、大花咸豐草。
可是本土的黃花、小花競爭不過外來的大花咸豐草,原生種的棲息地也被破壞或受到入侵,所以現在的優勢種是大花咸豐草,而且它有自交不親和性,意即不會自體交配,不易純種化,要以雜交的方式繁衍,這樣一來,它有更多機會透過雜交優勢傳播,所以現在路邊所看到的都是大花咸豐草,這也是生物界的奧妙。
當我們使用藥用植物時,我們也要兼顧生態,不能因為人類使用讓植物滅絕,咸豐草沒有這個顧慮。

植物製藥上,我們會去做優良農業操作與採集規範(Good agricultural and collection practices, GACP)。過去常聽到的是良好農業規範(Guidelines for good agricultural practice, GAP),歐洲自 2015 年開始推廣 GACP 中 “Collection” 的重要,植物蒐集來的貯藏狀態會影響到品質,若貯存不當會導致長霉,有害消費者健康。
我們認為不只要種得好,收集保存也要好,才能生產好的保健品與藥物。
研:如何發現咸豐草的 cytopiloyne 可以治療第二型糖尿病?
楊:我們透過生物跟化學的平台,用活性為導向的純化鑑定策略,根據反應找出是哪一個化合物對這個生物平台有反應,然後去評估反應活性,像讀心術一樣,平台看到植物就會指出哪群植物化合物可能是有效的,一直往下追,直到找到有效成分為止。
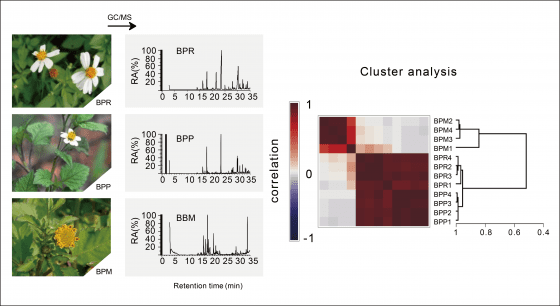
我們使用的生物平台主要會使用分子、細胞與動物。我們使用免疫細胞、胰島細胞、脂肪細胞,主要是第一型與第二型糖尿病相關細胞。動物試驗會去找擬人化的糖尿病模式鼠。
植物化學上,我們都使用化學家所使用的設備,包括液相層析法、質譜、核磁共振,透過物理化學分析把化合物掃過一遍,目的是鑑定出化學成分。為了探索與 cytopiloyne 作用分子機制,我們使用化學生物學找出作用蛋白質,並以分生、生化、螢光、電顯技術等技術,瞭解為什麼吃了咸豐草與其有效成分會有療效。
第一型跟第二型糖尿病基本上都是發炎疾病,只是發炎的方式不太一樣。特別是第二型糖尿病症狀是吃得多、喝得多、尿得多,吃進澱粉變成糖,因為胰島細胞受損、無法代謝糖,糖無處去,像身體泡在糖水裡面,每天都在發炎。
身體泡在這麼多的糖裡,身體會想要排掉,尿就會非常多;由於水隨尿排出,因此會口渴;細胞每天沒有吃到糖、都在餓,所以會想吃;最後就會出現三多症狀。
糖尿病是多器官的疾病,身體血糖失控,不僅胰島細胞死亡,一些重要的維生器官會病變,產生併發症,包含眼睛、腎臟、腦神經、心臟血管,與四肢。因為末端血管病變、容易導致四肢壞死截肢,所以糖尿病人一旦受傷都會非常危險。
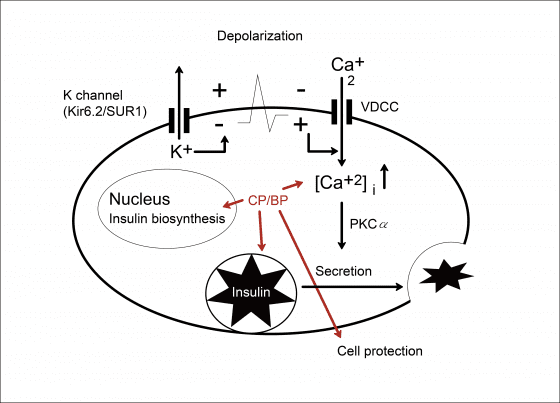
cytopiloyne 可以保護胰島細胞不會死,幫助分泌胰島素,細胞收到胰島素出來的訊號,就會吸收糖。身體中血糖正常,就不會發炎。
研:「植物藥」跟「化學藥」相比,有什麼優勢或劣勢?
楊:植物藥第一優勢是:具有人類沒有辦法合成的化合物。
現在能合成的西藥,構造都非常簡單,複雜的基本上都很難合成,都是來自植物,像紫杉醇就是人工半合成的。第二優勢是有人類使用的經驗。這些經驗可能有錯有對,就要去驗證,透過科學方法驗證前人使用經驗的智慧,其實是植物藥利基之所在。
迄今,我們都還不知道一種植物可以產生多少具有功效的化合物。有人推估是跟人的基因一樣,有兩萬多個。我們利用藥用植物(如咸豐草)有人體使用經驗,利用科學技術與方法,將有效的化合物找出來。植物藥有了人的使用經驗後,可能會比化學藥容易通過臨床試驗,因為化學藥在動物的毒性試驗可能就會有問題。
植物藥的研究都是費時費工,會比純化學合成的慢,劣勢就是耗時費力。而化學藥研究人員很聰明,會採用植物藥的優勢,找有用的植物化合物去化學修改,降低毒性與增加活性。藥物研發過程就需考慮如何取長補短的策略。
研:「中藥」給人較不科學的印象,研究時如何突破瓶頸?
楊:現代人其實滿幸福的,科學家也是,工具很多,如果我們採取當代的器材或技術,就容易成功。我們接受科學教育,使用西方的方式展現中草藥給西方人看,這樣他們就無法質疑你的數據,也會不得不相信中草藥的療效。
神農不是一個人,是一群人嘗試吃了天然的物質,然後觀察、紀錄與歸類成中醫藥理論。現在科學家在研究草藥的過程,也的確有像是「神農嚐百草」的精神,只是我們比較幸運,有很多工具、更先進的設備。
現在比以前困難的就是藥用植物研究非常競爭、文獻一大堆,每天出來的報告,數不勝數,這就很辛苦。如果要研發出有用的東西,可能需要花很大的力氣與時間。還有在技術轉移時,會需要打專利戰,有時別人做了,你不知道,就要花很多力氣處理。
研:在台灣進行藥用植物的研究時,有什麼樣的心得?
楊:其實,我本來沒有做藥用植物,後來做了、學了,會覺得當初的選擇是滿幸運的。我滿享受這樣的植物研究,在有我們利基的地方做出貢獻,比較不用跟在歐洲、美國屁股後面跑,我們在這邊做出自己的一套。
我們有一個很獨特的地方,所以從沒有放棄研究的初衷,就是希望有機會「治癒」糖尿病。
現在我們研究的利基就是利用 cytopiloyne 可以保護胰島細胞及促進胰島細胞功能。雖然這種治療方法需要病人保有一定數量的胰島細胞,臨床上有一定限制。但是,這種方法至少有機會讓糖尿病初期病患有被治癒的可能。
當代,全球罹患糖尿病患者達 4 億人。因為是它是慢性病,長期醫療花費對個人與國家都是很大的財務負擔。所以我覺得做研究就像在做功德,也得到非常多病友的回饋,很有成就感,覺得自己真的可以幫助到人。
延伸閱讀
- 採訪編輯|江佩津 美術編輯|張語辰
本著作由研之有物製作,以創用CC 姓名標示–非商業性–禁止改作 4.0 國際 授權條款釋出。
本文轉載自中央研究院研之有物,泛科學為宣傳推廣執行單位