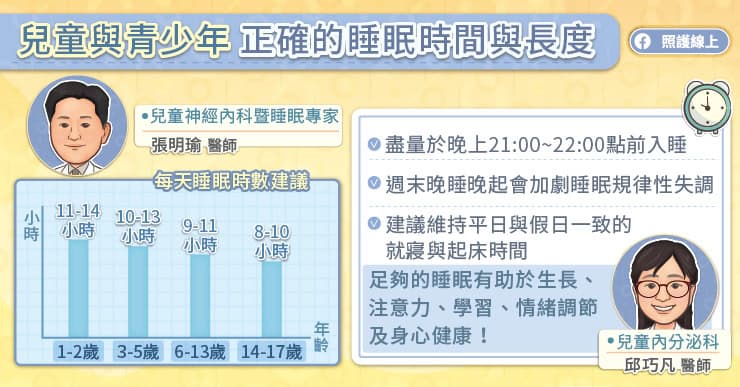
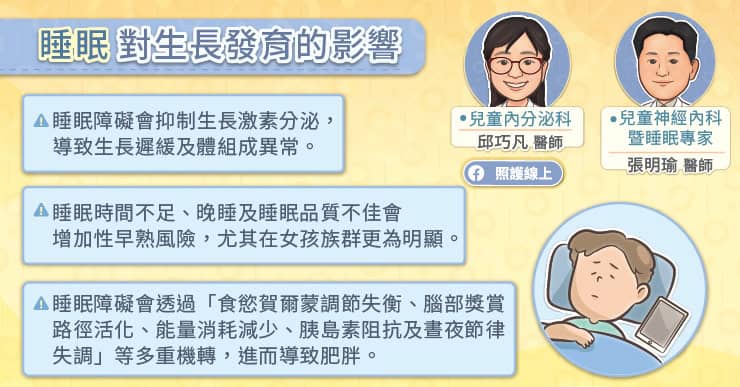
睡眠方面的障礙大概是現代人共有的幾大文明病之一。不管是睡眠不足、失眠,或是有睡跟沒睡一樣的睡眠品質欠佳,都會嚴重影響到我們日常工作能力與身體健康。這也是為什麼世界睡眠學會 (World Sleep Society) 從 2008 年開始將春分前的最後一個星期五訂為國際睡眠日,就是希望透過安排各種活動與講座,提升社會大眾對「睡眠」的重視。

可惜的是,對已經完全過上現代生活的人來說,「好好睡一覺」這件事並沒有那麼容易。手機電腦等 3C 產品到家用燈光中都有嚴重抑制大腦分泌褪黑激素的藍光,我們不健康的日常飲食充斥著飽和脂肪與碳水化合物,更不要提因為工作時間被通訊軟體延長而紊亂的生活作息,這些全都是無形的「睡眠殺手」。
既然正規幫助睡眠的手段行不通,人類最擅長的就是山不轉路轉,以嘗試錯誤(trial & error)的精神「開發」出許多偏方。
其中最有爭議性的一種偏方,就是「小酌助眠」。單從表面看來這個說法似乎沒什麼問題,畢竟喝完酒想睡覺是大家多少都有的經驗,也能理解為什麼這個偏方會如此廣傳。
但是喝酒真的能讓我們睡得更香、睡得更沉嗎?

喝酒想睡就睡?事情才沒那麼簡單
也許是受到歐美電視電影的影響,我們總有個半夜睡不著就是要把心情哼成歌愜意地倒杯紅酒、在沙發上靜靜思考人生。
這個景象美歸美,但是關於喝酒到底能不能「幫助睡眠」,其實在學界與社會大眾之間一直有歧異,就連作者自己身邊都有不少朋友主張「喝了酒之後很好睡」。
不過有趣的是,雖然在喝酒助眠這個議題上有對立的意見存在,但是從客觀角度來看雙方其實都「沒說錯」。這是因為我們在討論「睡眠」時往往把它視為單一向度的東西,卻忽略了它其實是由許多不同的階段構成的事實。

因為「好入睡」跟「睡得好」完全是兩件事。
酒精作為日常生活中最容易入手的中樞神經鬆弛劑,確實能讓飲者更快「入睡」。這個「療效」對飽受失眠所苦的人來說無疑是種救贖,特別是白天必須靠咖啡打起精神的人,在辛苦一天後靠著喝酒中和掉過量咖啡因帶來的亢奮效果似乎也合情合理。
但是酒精並不會因為人睡著了就神奇地消失,就算意識已經飛到天外,這些尚來不及被肝臟代謝掉的外來物質仍在影響神經系統運作以及——你猜對了——我們的睡眠品質。
根據過去的研究,我們的睡眠可以分成 4 個階段:3 個非眼動期 (non-rapid eye movement, NREM) 與快速眼動期 (rapid eye movement, REM)。要想獲得充足休息,我們必須完整經歷這 4 個階段,有時候我們做噩夢驚醒、或是睡到一半被鬧鐘吵醒會特別難受,就是因為睡眠階段不完整導致的負面效果。

雖然說睡覺是一種「休息」,但是我們的身體並不會就此「關機」。所有器官與神經系統在我們不省人事時仍會保持運轉,處理各種白天無法進行的修復與資訊整併工作,確保我們睜開眼睛後能有充足的認知能量與體力去應付更多挑戰。
如果你很難理解這個概念,可以在清晨時出門,看看街道上努力打掃、維護市容的清潔隊員,或是那些為了不影響日間通勤在深夜趕工的道路與管線工程。一兩天沒有他們或許還看不出差別,但是時間一長,積少成多的各種問題勢必會嚴重影響整個地區的生活機能。
對人的身體來說,睡覺就是在叫清潔隊與工程隊出動,處理平常生活堆積在體內的「業障」。特別是有「做夢期」別稱的 REM 睡眠,更是我們有沒有辦法透過「睡覺」獲得充分休息的關鍵。過去針對睡眠的研究發現,持續被剝奪 REM 睡眠會對我們的精神狀態帶來負面影響,包括疲倦、焦慮以及情緒控管能力下降,久而久之甚至會有內分泌失調、出現視聽幻覺等問題。
而酒精的麻痺效果,很不巧地會讓我們更難進入 REM 睡眠。有些人喝完酒的隔天會特別早起,這並不是「睡飽」了,反而是睡眠階段被酒精打亂、無法順利完成的結果。
乍看之下我們喝完酒後「更好睡」了,實際上卻是以睡眠品質為代價換來的假象。尤其是當我們已經習慣(甚至是依賴)咖啡因提神,晚上再喝酒助眠只會陷入「咖啡因>酒精>咖啡因」的惡性循環,更進一步破壞自己的身體。

重點不是喝酒入眠,而是為什麼喝酒
從前面的結論,「喝酒無法助眠」這件事應該沒有什麼爭議⋯⋯嗎?
你仔細想想,如果喝酒對於睡眠真的有如此壞的影響,為什麼還會有人信誓旦旦說「喝了酒真的比較好睡」?
除了前面提到關於「好入睡」跟「睡得好」的差異,其實還有一個關鍵必須要納入考慮——有時候「喝酒助眠」只是我們用來遮掩負面情緒的藉口。很多人覺得喝酒之後比較好睡,其實是被酒精麻木了意識,壓下清醒時不斷湧上心頭的雜思。
對他們來說,就算喝酒真的會讓他們睡不好,但是不喝酒卻是連睡都睡不著。
如果你也是需要「喝酒助眠」的人,或許比起在意「喝酒到底好不好睡」,更需要弄清楚究竟是什麼令你輾轉反側、夜不成眠。畢竟 3C 產品的藍光也好,不健康飲食也罷,這些都只是生理方面的影響;生活中累積的壓力與焦慮等心理因素也會對我們的睡眠品質造成同等、甚至更加可怕的影響,不可小覷。
現代人的文明病其實多少都有點「心」的問題,使我們在沒有自覺的情況下陷入不健康的生活模式,這才久積成「病」。就算我們用外力撥亂反正,只要造成這些問題的根源仍在,類似的症狀總是會不斷出現、防不勝防,甚至倒果為因、惡化原本的議題。
「喝酒能不能助眠」這件事其實一點都不複雜,甚至在上個世紀就已經有相關研究出爐,時至今日「越喝越睡不好」的結論也沒有被推翻。
也因為如此,這個偏方的流傳廣度本身就說明了很多問題。
老話一句,如果你發現自己真的有這方面困擾,除了從改善生活型態、調整作息著手,也可以試著尋找一些諮商資源,在專業心理師的陪伴下探索自己心中是否有議題需要處理。
喝酒可以助興也能壯膽,但如果是想睡得更安穩一點,你其實有更好的選擇。
參考資料
- Colrain, I. M., Nicholas, C. L., & Baker, F. C. (2014). Alcohol and the sleeping brain. Handbook of clinical neurology, 125, 415-431.
- Pietilä, J., Helander, E., Korhonen, I., Myllymäki, T., Kujala, U. M., & Lindholm, H. (2018). Acute effect of alcohol intake on cardiovascular autonomic regulation during the first hours of sleep in a large real-world sample of Finnish employees: observational study. JMIR mental health, 5(1), e9519.
- Poe, G. R. (2017). Sleep is for forgetting. Journal of Neuroscience, 37(3), 464-473.
- Rasch, B., & Born, J. (2013). About sleep’s role in memory. Physiological reviews.
- Roehrs, T., & Roth, T. (2001). Sleep, sleepiness, and alcohol use. Alcohol Research & Health, 25(2), 101.
- Simou, E., Britton, J., & Leonardi-Bee, J. (2018). Alcohol and the risk of sleep apnoea: a systematic review and meta-analysis. Sleep medicine, 42, 38-46.
- Stein, M. D., & Friedmann, P. D. (2006). Disturbed sleep and its relationship to alcohol use. Substance abuse, 26(1), 1-13.