應鄉民要求,筆者小弟(鍵人)把今天(2014.8.20)發在部落格和臉書上的資訊整理了一下,讓這裡的泛科學讀者參考。這是關於柯案(不是柯P喔)的大麻資訊,鑒於蘋果昨天(2014.8.19)這篇關於大麻的報導似乎有些偏頗(難道是蘋果編輯故意寫一篇偏頗的來引爭議嗎?這招有效啊!),特來提供一些不同的聲音。
—
反駁蘋果之前,先說說我的立場,以免大家覺得我在鼓吹吸毒。原則上,「不要吸毒」這句話我是贊同的,但是,到底什麼是「毒」,大家得先搞清楚。
如果你贊同「不要吸毒」,但是卻認同抽煙飲酒喝咖啡、或許自己還不時左一根煙、右一口酒、每天星巴克,那只有兩種可能,一種是你虛偽跟風,反毒口號喊爽的,另一種是你頭腦混亂,思想不融貫(啊,還有第三種可能,就是頭腦混亂然後又虛偽跟風)。
—
好吧,我們先來看看蘋果的文章。該文章引用顏宗海醫師,說「大麻的依賴性和成癮性都比菸酒來的重」、「大麻毒性絕對比香菸、啤酒更加毒」,但卻沒有提出明確證據,相較之下,國外的研究資料則顯示大麻的致死、毒性、和成癮性都比菸酒低。
報導中也引用林杰樑醫師,說「大麻比吸菸更來的毒」、且「大麻引起肺癌的機率比菸害多出三點五倍,引起慢性肺部疾病比例比起香菸高出許多」,不確定蘋果引用資料來源為何,但是根據美國國家癌症中心的文獻回顧,大麻致癌的證據正反都有,目前沒有定論,因此不能斷言大麻致癌機率大於香煙。
國外研究的證據在哪呢?以下幫大家整理一些資訊(主要來自第一篇引用的 vox 文章)。
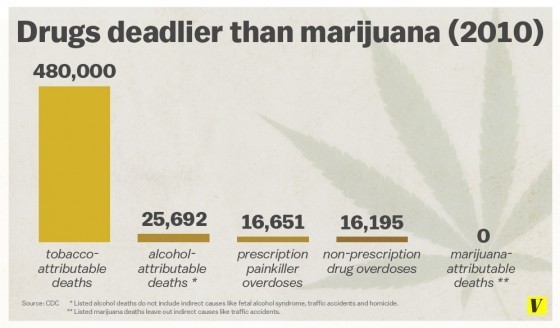
CDC 2010 年公佈的藥物直接致死人數(間接死亡如藥後車禍死亡不納入):
菸草:480,000 人
酒精:25,692 人
大麻:0 人
大家可以看看,下圖最左邊那根直衝天際的,就是煙草的直接致死人數,最右邊那根趴在地上的,則是大麻的直接致死人數。
聰明的讀者可能想要嘴一下:「比人數?玩統計?菸酒的使用人數本來就多啊,死的當然也多!」好,那我們來把數字換成 死亡率好了。美國吸菸人口約 4200 萬,算出來的吸菸直接致死率是 1.1%,但重點是,大麻的直接致死率是拿 0 再除以使用人數,還是 0 啊。不管是拿曾經吸食大麻的 1.1 億美國人口、還是 2100 萬正在吸食大麻的美國人口,除出來都是 0 。
分子是 0 不公平?那免費送 1 人把分子變成 1 來算好了,除出來還是逼近於 0 啊。
好啦,就算再退一步,不比死亡人數或死亡率,那我們直接看看以下的毒性和成癮性比較吧。
毒性比值(致死劑量/有感劑量。數字越大毒性越低):
海洛因:5
酒精:10
大麻 (食用) :100~1000
海洛因 > 古柯鹼 > 尼古丁、酒精 >咖啡因、大麻
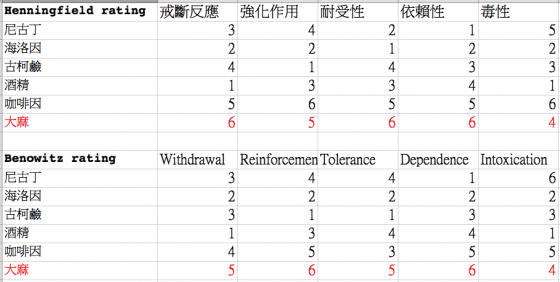
另外,美國國家藥物濫用研究中心的翰尼菲博士(Jack Henningfield)和 UCFS 的班諾維茲博士(Neal Benowitz) 也分別有各自獨立評斷的藥物成癮排行榜,他們把各種藥物的成癮性依據五項判準來評分,結果兩人對大麻的整體成癮性評價都是最低(分數高者成癮性評價較低)。
不過,吸食大麻確實和腦部發育遲緩、以及低智商有關(特別是青少年)(1-3)。但反對方也有研究指出,其實是低智商的人比較有可能去吸大麻 (= =”),才導致上述的統計相關發現(4)。
此外,先前也有研究發現,大麻與一些精神疾病(精神分裂)有關,但是最近一篇哈佛的研究指出,大麻似乎無關緊要,家族疾病因素才是主因(5)。英國國王學院的另一篇論文也發現,大麻與精神疾病的相關性,可能是因為兩者有共因,也就是說,可能有某些基因導致某些人容易精神分裂、並同時傾向於吸食大麻,而不是大麻導致精神分裂(6)。
那致癌的可能性呢?根據美國國家癌症中心的文獻回顧,正反都有證據,並無明確結論,研究簡述如下:
正方(吸麻致癌):
1.跨三項研究共 1208 位受試者的研究顯示,吸菸者若同時吸大麻,罹患肺癌的機率就會比較高(7)
2.整合三項研究的一項調查顯示,吸麻者有較高的生殖細胞癌機率。但此三項研究樣本數偏低(8-10)。
反方(吸麻沒事):
1.一項涉及 611 位肺癌患者與控制組受試者的研究,沒有發現任何大麻與癌症的相關性(11)。
2.一項包含 19 篇論文的文獻回顧研究,沒有發現任何大麻與肺癌的相關性(12)。
矛盾方(有時致癌、有時沒事):
1.一項 64,855 位受試者的研究顯示,大麻與「煙草相關的癌症」無關。但不抽煙卻碰過大麻者,攝護腺癌機會較高(!)(13)。
2.橫跨 9 項研究,涉及近一萬人的調查發現,吸麻者有較高的口咽癌機率,但卻有較低的舌癌機率(14)。
結論:至少兩篇大型文獻回顧論文都無法明確做出吸麻得癌的結論(15, 16)。最後,大家別忘了大麻的治療功效包括了止吐、刺激食慾、止痛、抗焦慮和幫助睡眠。這些資料、還有大麻在腦中的生理機制等,下次有機會再談。
—–
最後再重申一句,大麻絕非無害,而這篇文章也不是要鼓吹大麻是好物,只是要平衡一下正反雙方的意見和證據、並且說明其害處不見得大於菸酒。目前看來,吸食大麻的生理負面影響程度仍有待驗證,這大致是個科學問題,至於大麻該不該除罪化,則是麻煩的政治問題。大麻、酒精、與煙草的毒物或非毒物定義有多少政治和歷史因素在內,有機會再跟大家聊一聊。
至於在禁止吸大麻的地方吸大麻呢,那叫做以身試法。以身試法有兩種,一種是要衝撞體制、突顯惡法,人稱勇敢;另一種則是目無法紀、心存僥倖,人稱白目。
—–
文獻:
- http://www.pnas.org/content/109/40/E2657.abstract
- http://journal.frontiersin.org/Journal/10.3389/fpsyt.2013.00053/full
- http://www.npr.org/blogs/health/2014/02/25/282631913/marijuana-may-hurt-the-developing-teen-brain
- http://www.pnas.org/content/early/2013/01/09/1215678110
- http://www.schres-journal.com/article/S0920-9964%2813%2900610-5/abstract
- http://www.kcl.ac.uk/iop/news/records/2014/June/Schizophrenia-and-cannabis-use-may-share-common-genes.aspx
- http://www.ncbi.nlm.nih.gov/pubmed/19057263?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/19204904?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/20925043?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/22965656?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/17035389?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/16832000?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/9328194?dopt=Abstract
- http://www.ncbi.nlm.nih.gov/pubmed/24351902?dopt=Abstract
- http://www.cancer.gov/cancertopics/pdq/cam/cannabis/healthprofessional/page5
- http://www.hc-sc.gc.ca/dhp-mps/marihuana/med/infoprof-eng.php
註:更多大腦的秘密,請參考謝伯讓的《都是大腦搞的鬼》。