- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《糖尿病足潰瘍新利器 2024 治療指引推薦使用新式乳膏治療 早日癒合就能遠離截肢命運,整形外科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接
糖尿病足潰瘍治療對於經濟負擔極大,若患者未能及早發現、儘速治療將一步步走向截肢的結局。
「那是一位 50 多歲的糖尿病患者,走進診間一跛一跛地,相當吃力。」衛生福利部臺北醫院整形外科主任劉明偉醫師表示,「根據患者的描述,一開始是大腳趾頭上出現小傷口,但遲遲沒有癒合。由於缺乏良好的傷口照護,患者的腳便逐漸紅腫,傷口流出滲液,連走路都不方便。」
後續由於感染很嚴重,患者只好接受手術清創,並截掉兩根腳趾。劉明偉醫師表示:「其實,如果患者在發現傷口時便立刻就醫,好好接受治療,應該有機會讓傷口早點癒合,不用面臨截肢的狀況。」但因為患者是弱勢群體,加上步行不便,每一次的回診對於沒有家庭支持的患者來說真的是舉步艱難,後續即使有社工的介入,該名患者依舊未能有效控制傷口潰瘍的進程,往後更可能面臨再次截肢的命運。
在台灣,糖尿病是相當普遍的問題,劉明偉醫師說,糖尿病會造成血管病變與神經病變,而漸漸演變為糖尿病足,約有 25% 的糖尿病患者會有足部潰瘍問題。血管病變會使血管狹窄、阻塞,而影響足部血液循環,可能產生潰瘍、壞疽;神經病變會讓患者感覺遲鈍,容易在無意間受傷、燙傷,因為不覺得疼痛,患者常常會輕忽傷口,容易遭到感染,進展為蜂窩性組織炎、壞死性筋膜炎,而需要動手術清創,甚至截肢。
「糖尿病足潰瘍患者常常會因為感染而反覆住院、接受清創手術,甚至截肢。」劉明偉醫師說,「研究指出,糖尿病足患者因為感染而再次住院的比例高達 40%,其中每 6 名患者就有 1 人在感染 1 年後死亡。若是不幸截肢,更有高達 5 成患者會在截肢後 5 年內死亡。」
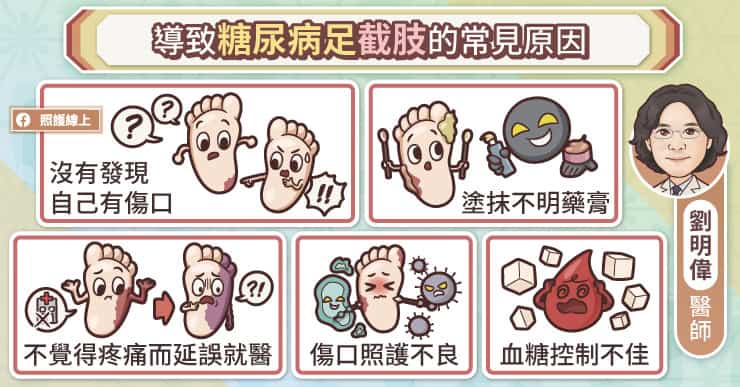
導致糖尿病足患者面臨截肢的原因很多,劉明偉醫師說,常見原因包括傷口照護不良、誤信偏方、使用不明藥膏塗抹傷口,這些藥膏非但沒有治療效果,還可能加速傷口感染、惡化;患者可能完全不曉得足部有傷口,等到足部腫脹、滲液、化膿、發臭才發現;即使知道足部有傷口、潰瘍,患者可能因為不覺得疼痛,而延誤就醫。血糖控制不佳對糖尿病足潰瘍也有負面影響,除了讓足部血液循環惡化、傷口難以癒合、也會增加傷口感染的機會。
糖尿病的併發症相當多,倘若糖尿病足潰瘍惡化、截肢,可能導致行動不便,又會衍生出更多棘手的問題。劉明偉醫師說,糖尿病友平時要儘量避免足部出現潰瘍,而在出現潰瘍之後,一定要及早就醫,接受正確的治療,讓潰瘍儘快癒合。
清創後糖尿病足傷口新式乳膏助糖尿病足傷口早日癒合
在過去,糖尿病足潰瘍的照護大多使用抗生素藥膏。劉明偉醫師說,使用抗生素藥膏的主要目的是預防感染,避免進展為蜂窩性組織炎、骨髓炎等狀況。
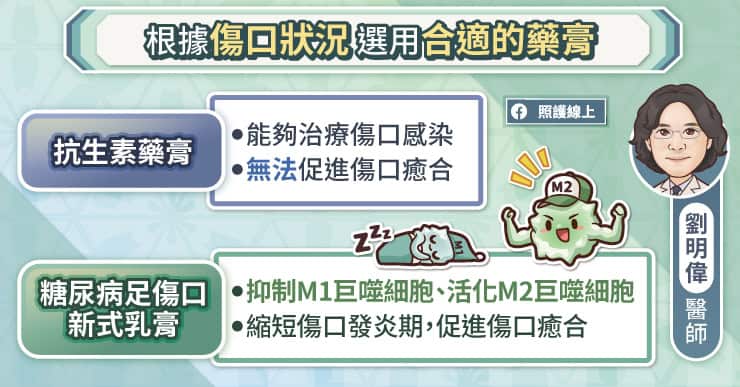
根據中華民國心臟學會與台灣整形外科醫學會於 2024 年公布的「糖尿病足潰瘍治療共識」中建議,若患者周邊血管變病與阻塞已處理完成、傷口也完成清創後,建議下一步可以使用糖尿病足傷口新式乳膏治療,可以幫助傷口快速癒合,降低截肢風險。劉明偉醫師補充,糖尿病足傷口新式乳膏的作用是調控影響傷口癒合的微環境,抑制傷口中會增加發炎的 M1 巨噬細胞,增加促進癒合的 M2 巨噬細胞,促使血管新生、傷口修復。幫助縮短傷口發炎期,進入增生期,促進傷口癒合。
糖尿病足傷口新式乳膏是照護患者傷口的利器,根據臨床使用經驗,確實有助於縮短傷口癒合的時間。劉明偉醫師補充,有些情況患者可能還會搭配高壓氧治療、手術,並利用各種醫材來幫助傷口癒合。
目前糖尿病足傷口新式乳膏已納入健保給付,只要符合條件,醫師便會協助申請使用,健保給付條件如下:
糖尿病足部潰瘍常見分級(Wagner System)為 2 級,清創後最大傷口面積 ≦ 5 平方公分,且符合以下所有條件:
- 傷口深及肌肉層且經抗生素藥膏或燙傷藥膏治療及使用傷口敷料 12 週後,傷口癒合面積 < 50 %。
- 檢測糖化血色素 < 8.5 %、白蛋白 ≧ 3.0 g/dL。
- 治療前上下肢血壓比值ABI(Ankle Brachial Index)≧0.9。

「現在健保規定的使用條件比較嚴苛,清創後傷口面積要小於 5 平方公分,且需先治療 12 週,傷口癒合面積 < 50 %,還要搭配抽血檢查的數值。」由於目前現行健保給付條件下,患者要等候三個月進行傷口對照後,才能使用,對於是否可能影響患者截肢機率,劉明偉醫師分享,「如果能夠及早使用,對患者應該會有幫助。讓傷口早日癒合不但可以降低截肢風險、避免失能、維持生活品質,還可以節省後續回診、住院、手術的醫療花費。」
貼心小提醒
糖尿病足潰瘍問題很多,糖友們平時要穿著合腳的鞋襪,不可赤腳走路。劉明偉醫師說,請每天檢查雙腳,如果發現龜裂、擦傷、水泡、潰瘍等狀況,務必及早就醫,利用正確的方法照顧傷口。跨專科團隊會運用各種方法來穩定血糖、恢復血液循環、控制感染、促進傷口癒合,幫助患者維持生活品質,遠離截肢的威脅!
- 本文轉載自 Care Online 照護線上《糖尿病足潰瘍新利器 2024 治療指引推薦使用新式乳膏治療 早日癒合就能遠離截肢命運,整形外科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接