- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《迎戰瀰漫性大B細胞淋巴瘤(DLBCL),細胞免疫治療突破治療困境,血液科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

60 多歲的張女士因為肺炎呼吸衰竭而插管住入加護病房,檢查後赫然發現腹腔有顆巨大的腫瘤,對周遭器官造成壓迫,經由切片診斷是瀰漫性大 B 細胞淋巴瘤(簡稱DLBCL, Diffuse Large B Cell Lymphoma),臺北榮民總醫院血液科王浩元醫師回憶,雖然當時病患的狀況不是很好,但在與家屬詳盡討論後,決定開始積極治療,因為瀰漫性大 B 細胞淋巴瘤(DLBCL)有機會可治癒。
王浩元醫師說,「我們非常小心的調整藥物劑量,讓腫瘤逐步縮小,肺炎也順利好轉。患者轉到普通病房繼續接受治療,成效相當不錯,目前已經接近五年了,瀰漫性大 B 細胞淋巴瘤(DLBCL)都沒有復發。」
「瀰漫性大 B 細胞淋巴瘤(DLBCL)的治療目標是治癒!」王浩元醫師說,「瀰漫性大 B 細胞淋巴瘤(DLBCL)不僅在第一線治療就有 6 成治癒率,治療反應不佳或復發的患者除了既有的拯救式化療及幹細胞移植外,今日更有免疫及細胞治療可用,透過基因工程可讓免疫細胞精準且持續殲滅癌細胞,提升頑固或復發型淋巴瘤的治癒率。」
源自免疫細胞的淋巴癌
淋巴瘤就是淋巴癌,源自「原本應該保衛身體的淋巴性白血球」轉變為癌細胞。
淋巴瘤可分成兩大類,「何杰金氏淋巴瘤」與「非何杰金氏淋巴瘤」,王浩元醫師指出,如果是「何杰金氏淋巴瘤」的病理切片,在顯微鏡的視野下,癌細胞通常只有少少幾顆,要很用力地尋找。相反的,如果是「非何杰金氏淋巴瘤」的病理切片,視野所見大多是癌細胞。
「非何杰金氏淋巴瘤」又可再依腫瘤的生長速度區分為病程較和緩的(indolent)與病程較快速的(aggressive)淋巴瘤,而瀰漫性大 B 細胞淋巴瘤的癌細胞生長快速,病程發展迅速激進,若未及時治療,病人可能在幾週到幾個月內就會有生命危險,所以及早發現與治療疾病非常重要。
六大警訊,當心非何杰金氏淋巴瘤
關於非何杰金氏淋巴瘤的症狀,一般會談到「大 B 症狀(B Symptoms)」,包括體重減輕、發燒、夜汗等。王浩元醫師說,夜汗是指病人睡一覺起來,即使天氣很冷,床單還是會濕掉。發燒是在一個月中幾乎有超過一半的時間都在發燒,不是只有偶爾燒。體重減輕是在六個月內掉了 10% 或者更多的體重。
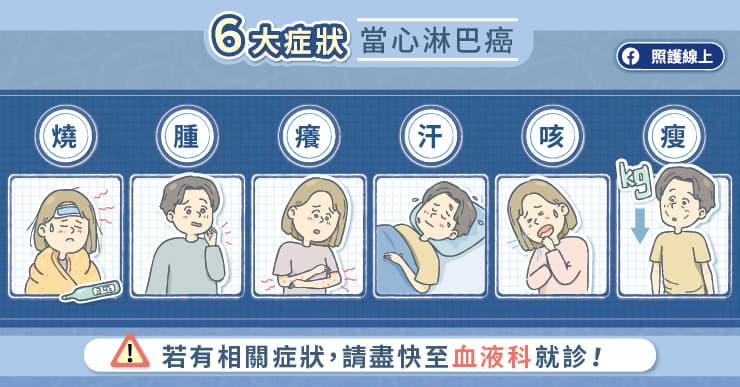
非何杰金氏淋巴瘤最常被注意到的症狀就是淋巴結腫脹,王浩元醫師說,我們的身體有許多淋巴結,淋巴結就像軍營,沒有戰爭時,軍營可能只有少量士兵駐守;當發生戰爭時,軍營就會增加免疫細胞士兵數量以對付鄰近的戰亂;戰亂平定後,軍營的士兵數量在正常情況下就會減少。但在非何杰金氏淋巴瘤的情境下,軍營裡士兵數量持續不斷增加且喪失自然凋亡的機制,形成一股像是軍閥的勢力危害患者健康。
「非何杰金氏淋巴瘤不只會從淋巴結冒出來,還可以產生在身體的任何地方,包括皮膚、睪丸、乳房、腎臟,甚至腦袋裡面都有可能產生。」王浩元醫師強調,「淋巴瘤若出現在腹腔,可能讓患者胃口變差;若長在腦袋,症狀就可能像是失智中風;若壓迫到呼吸道,病人就會咳嗽、喘或有壓迫感。」
王浩元醫師提醒淋巴瘤的症狀表現相當多樣,若有發現燒、腫、癢、汗、咳、瘦等警訊,一定要盡快至血液科就診。
什麼是瀰漫性大B細胞淋巴瘤(DLBCL)?
在非何杰金氏淋巴瘤之中,又以瀰漫性大 B 細胞淋巴瘤(DLBCL)為我國最常見的類型,因為病程發展快速且很容易侵犯到全身器官,惡性度相當高。
王浩元醫師說,全台灣一年大概會新發 2500 個淋巴癌個案,約 2300 個是非何杰金氏淋巴瘤,其中約 1000 個是瀰漫性大 B 細胞淋巴瘤(DLBCL)。
積極治療,消滅瀰漫性大 B 細胞淋巴瘤(DLBCL)
瀰漫性大 B 細胞淋巴瘤的第一線治療主要是透過藥物,包括類固醇、化學治療、標靶治療等,王浩元醫師說,第一線治療稱為 R-CHOP,一個字母代表一種藥物,包括一個標靶藥物,搭配三種化學治療,再加上類固醇。類固醇在台灣有點被汙名化,但類固醇是治療淋巴瘤很重要的藥物,它可以直接殺死淋巴癌細胞,而且有止吐效果,能夠舒緩化學治療引起的噁心、嘔吐。
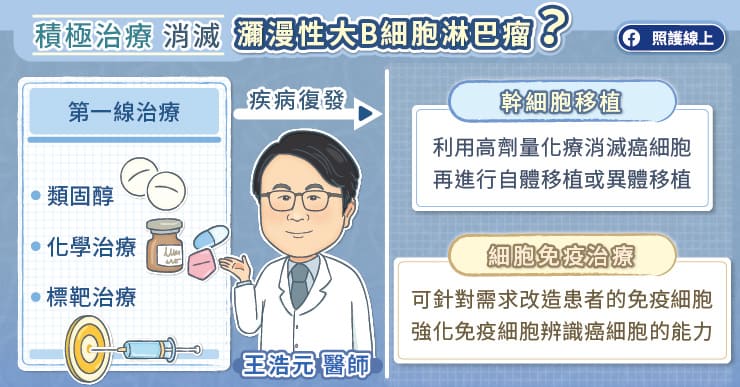
瀰漫性大 B 細胞淋巴瘤(DLBCL)復發時,可以利用高劑量化學治療合併造血幹細胞移植來治療,王浩元醫師說,移植前的高劑量化學治療,目的在於盡可能清除患者身上殘餘的癌細胞,然後將自體(病人自己的)或異體(捐者的)造血幹細胞回輸病人體內,其中,異體造血幹細胞移植能在患者身上建立一套新的免疫系統,繼續肩負殲滅殘存癌細胞的任務。然而,高劑量化療的副作用強烈,對患者身體機能考驗大,而異體移植需要小心處裡排斥的問題,衝擊患者生活品質。
王浩元醫師分析過往瀰漫性大 B 細胞淋巴瘤(DLBCL)治療成效,每 100 位患者,使用第一線的藥物治療(R-CHOP)可以治好 60 位,剩下的 40 位患者則需面對疾病的復發,越快復發的患者通常預後越差,整體來說,這 40 位患者通常只能挽回 5 至 10 位,這是當前瀰漫性大 B 細胞淋巴瘤的治療困境。
什麼是細胞免疫治療?
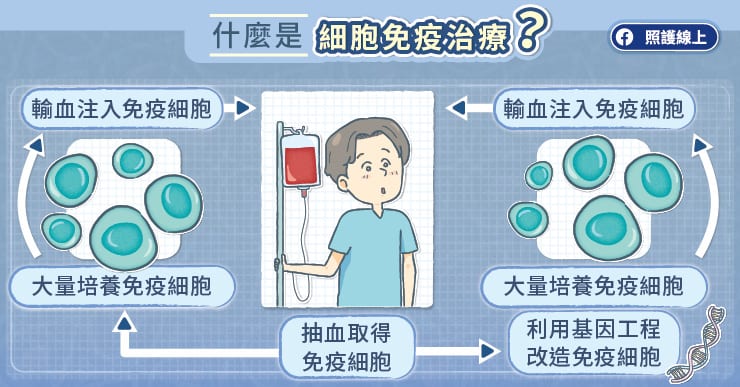
所幸今日已有細胞免疫治療可作為新的治療武器,王浩元醫師說明,免疫細胞除了會對抗入侵體內的細菌病毒,身體裡的癌細胞也能被免疫細胞揪出來消滅,因此細胞免疫治療便是利用此特性,將免疫細胞作為治療武器。
目前共有兩種方式,第一種是透過大量複製免疫細胞,並注射入患者體內。第二種為目前主流作法,是從患者周邊血中分離出免疫細胞(主要是 T 細胞),然後利用基因工程改造免疫細胞,讓免疫細胞可以自我活化並精準找到癌細胞,這些改裝後的免疫細胞在體外經過大量培養後,再重新輸回病人體內,一次性的注射有望幫助部分患者治癒頑固或復發型的瀰漫性大 B 細胞淋巴瘤(DLBCL)。
貼心小提醒
非何杰金氏淋巴瘤的症狀表現相當多樣,若出現燒、腫、癢、汗、咳、瘦等警訊,一定要盡快至血液科就診。
王浩元醫師叮嚀,瀰漫性大 B 細胞淋巴瘤(DLBCL)的治療目標是治癒,請與醫師密切配合,共同努力達到較佳的預後!
- 此衛教資訊由台灣諾華協助提供
- 歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接


































