紀錄/何姍蓉
學術研究之路是漫長而辛苦的,然而,若能堅持信念、心存好奇地去挑戰遇到的問題,研究成果所能造福的人可能遠遠超乎自己想像。
本次【PanSci Talk x 天下雜誌:堅持】邀請到被譽為是「最接近諾貝爾獎的日本人之一」的日本京都大學客座教授本庶佑(Tasuku Honjo)博士,來與我們談談他研究主要的成果「癌症免疫療法」、對青年學子的人生建議、以及他個人人生哲學。
癌症免疫療法:狂踩油門之前先把煞車拆掉
癌症,一個令人聞之色變的名詞。平均每十萬人約有100至150人罹癌,而全球每年的癌症死亡人數更是高達四、五百萬人。隨著醫療與科技的進步,曾經被喻為不治之症的癌症,是否能有扭轉局面的可能性?
過去我們最常見的癌症治療原理為先辨識出癌細胞,再去攻擊它,然而幾十年來的成效並非特別好。本庶佑博士於是從癌症免疫學的角度切入,以刺激免疫的活性來治療癌症。
一九九二年,本庶佑的研究團隊在研究細胞自殺的相關蛋白時,無意間在T細胞上發現了PD-1分子。但在當時,他們對PD-1的功能並不清楚。為了要了解PD-1的功能,研究團隊花了一年的時間將小鼠的PD-1基因剔除,並觀察其結果。
但三個月過去了,卻什麼都沒發生。「如果什麼都沒發生,表示這個基因並不重要。但是從其他相關研究,我們認為這個基因一定很重要,」而當時由於其研究生的研究需要,犧牲了一些小鼠來發表,幸好,還是留了一些小鼠繼續觀察。
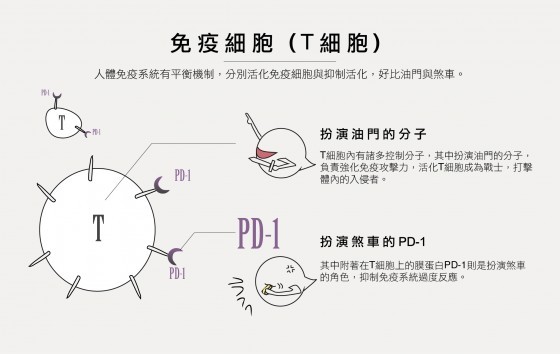
六個月後,小鼠死了,解剖發現有這些小鼠在關節、心臟、腎臟、胰臟、心肌等方面都有問題——缺乏PD-1會造成小鼠的自體免疫疾病,出現免疫反應過強,進而攻擊自己細胞的情況。原來PD-1就像是一個免疫系統的剎車器!
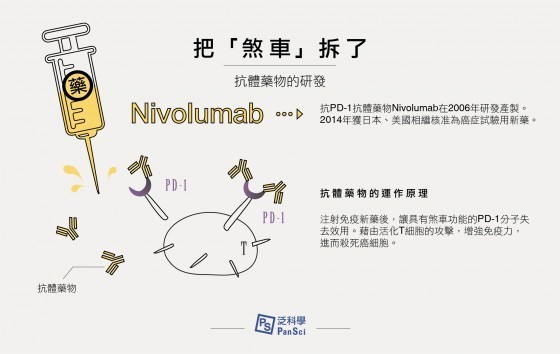
由於免疫系統不只要攻擊敵人還要保護我們自己,因此在刺激免疫活性以治療癌症時,若能把功能如控制車子在馬路上行進速度的煞車器(抑制免疫系統過度反應)的PD-1拿掉,便能讓T細胞可以更活化,進而殺死癌細胞。
於是本庶佑博士一步步帶領他的研究團隊,從PD-1抗體的動物實驗開始,再與藥廠合作於美國及日本進行新藥的人體試驗。二○一四年,由PD-1抗體所研發出來的抗癌藥物在日本獲准上市,不久後也獲得美國食品藥物管理局(FDA)通過上市。
癌症免疫療法的優點包括:副作用較小、對多種癌症有效(免疫系統能辨識出所有不屬於我們身體的細胞,特別是那些不斷改變的)、具延遲性、且可與其他療法共用。
不過未來仍需許多研究來找到最適合使用此療法的時機、人、病灶,而雖然共用可降低化療、放療的劑量、副作用相對較小(然而臨床試驗也有人中斷、過世),但是這種治療仍需要專家非常小心地追蹤,不建議在小型醫院施用。
從意外發現PD-1,一路走到藥物上市,需要的除了研究的本事以外,堅定的信心亦不可或缺。本庶佑博士表示:「在生命的科學中,你永遠不知道哪一顆種子會發芽,需要長時間的耐心來支持、澆灌。」
不要相信教科書
本庶佑博士說當科學家最重要的是好奇心,如此才能找到可以研究的點。他提醒在場的學生:「不要相信教科書。當你仔細去閱讀教科書時,會發現有些地方其實並不合理,你必須心存懷疑,並自己去思考為什麼。」
做研究的人需要有勇氣去挑戰這些問題,很多大問題需要時間去解決。然而,為了快速發表,近來很多人選擇簡單的問題去解決;而某些問題也成為很熱門的研究主題,發表那些題目便容易登上CNS(Cell、Nature、Science)。
「我的研究一個都沒有上。」本庶佑博士笑著說:「不熱門的題目通常很深,也需要更多的時間。」
別讓「錢」阻止你追尋科學夢
主持人當場詢問了與談的學生未來是否願意做學者,然而兩位與談學生皆提到雖然對研究充滿熱情,但研究經費卻是一大問題。
本庶佑提到,過去他們不管做什麼都窮所以不擔心沒錢,但現在有機會賺錢、變有錢,我們才會開始擔心某些工作不賺錢。
學術研究的確是一門很花錢的產業,很多研究十分耗時,卻不知道未來會如何。現在許多人偏好做創新、可快速應用的研究,於是許多費時費力的醫學研究並不是很熱門。然而基礎研究卻是一切的根基,且生物醫學需要非常多的失敗、非常多的賭博,我們必須接受,因為這是科學的本質。然而,許多影響研究經費的分配的政治人物與廠商無法接受。
現今的趨勢希望連結學術與產業,讓研究成果能實際用於促進人類福祉。本庶佑認為,轉譯學術到產業,賺錢的不應該只是產業,而應回饋到學術。他選擇為藥物申請專利,是希望專利資金能回流到大學、學術,培育新一代的年輕科學家,讓他們有好的環境以及資源接續在科學的夢土中,為未來社會的進步耕耘。