- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《晚期胃癌治療新曙光,免疫合併療法讓存活率增加,專科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

「有位 60 多歲的男士,因為持續嘔吐、胃酸逆流來就醫。」義大癌治療醫院內科副院長饒坤銘醫師表示,「檢查發現胃部有個很大的腫瘤,而且已經造成阻塞,食物幾乎完全無法通過,附近的淋巴結也都有轉移,確定診斷為晚期胃癌。」
經過討論後,患者決定接受免疫合併化學治療。饒坤銘醫師說,完成一個療程後,胃部腫瘤明顯縮小,患者也可恢復進食。再繼續治療一段時間後,電腦斷層檢查顯示腫瘤近乎消失,原本因胃部腫瘤成膽道阻塞而導致的黃疸也消退了。從發現晚期胃癌至今大約兩年,患者持續在門診追蹤治療。
近年來臺灣的胃癌發生率逐漸下降,但是由於許多病人在確診時已是晚期,而且患者多為高齡族群,導致死亡率仍相對較高。
早期胃癌沒有明顯症狀,隨著病情進展,患者可能會出現上腹疼痛、腸阻塞、出血、黑便或貧血等症狀。由於早期症狀不明顯,讓許多病人延遲就醫,直到病情嚴重才尋求醫療協助,使得治療成效較差。
胃癌患者多數為高齡族群,這些患者往往伴隨其他慢性病如高血壓、心臟病等,讓治療的複雜性大幅增加。
年紀越大,罹患胃癌的風險越高,其他的危險因子包括幽門螺旋桿菌、抽菸、醃漬類食物、家族病史等。
「定期接受胃鏡檢查,有助於提早發現胃癌,早期接受治療能夠達到較好的預後。」饒坤銘醫師說,「沒有症狀的民眾大概在 50 歲以後至少先做一次胃鏡,後續可以每兩、三年追蹤一次胃鏡,如果有潰瘍、息肉、或胃酸逆流等狀況,追蹤胃鏡的頻率就會增加。」
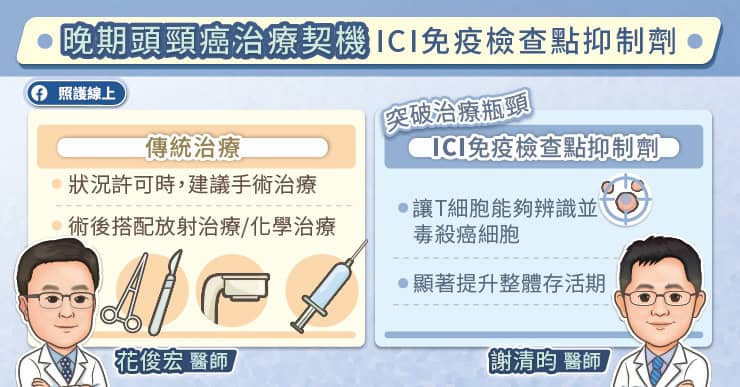
早期胃癌的治療以手術為主,有機會達到治癒。接受手術治療後,醫師會根據病理報告來決定是否追加輔助治療。饒坤銘醫師說,如果是難以切除或已經擴散的晚期胃癌,便需要仰賴化學治療、免疫治療、標靶治療等全身性治療。
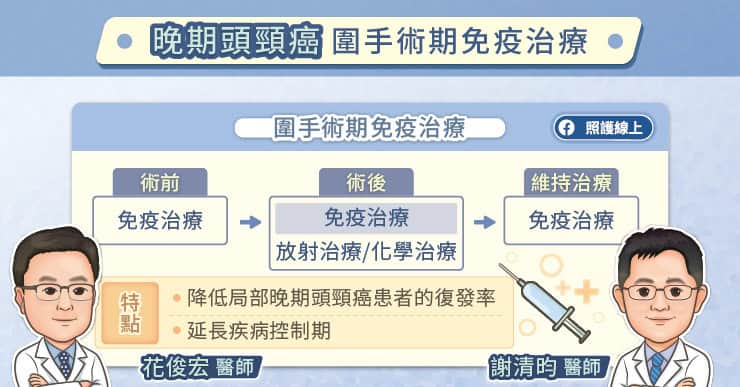
近年來,免疫治療的角色越來越受到重視,免疫治療可以搭配化學治療、搭配標靶治療以提升治療成效。饒坤銘醫師說,如果在接受免疫治療後腫瘤縮小,患者也有機會再次評估接受手術治療的可能性。
免疫治療的機轉是利用免疫檢查點抑制劑去阻止癌細胞與免疫細胞的免疫檢查點接合。在正常狀況下,我們體內的免疫細胞具有辨識並毒殺癌細胞的能力,但是癌細胞若與免疫細胞的免疫檢查點接合,就會抑制免疫細胞的功能,而躲過免疫細胞的攻擊。免疫治療的藥物能夠阻止癌細胞與免疫細胞的免疫檢查點接合,讓免疫細胞恢復正常功能,便能夠辨識並毒殺癌細胞。

臨床試驗結果顯示,晚期胃癌患者接受免疫合併化學治療的總存活率優於單化學治療。饒坤銘醫師說,病患一年存活率提升至約 50-60%,兩年存活率則提升至約 30%。
晚期胃癌使用免疫合併化學治療已納入健保給付,只要符合健保給付條件,便可以申請使用,幫助提升晚期胃癌治療成效並減輕患者的經濟負擔。
接受免疫合併化學治療時,可能出現免疫治療與化學治療的副作用,包括噁心、嘔吐、倦怠、皮疹、腸胃不適等,患者需要有足夠的體力才有辦法接受治療。饒坤銘醫師說,請患者務必定期追蹤檢查,有任何不適都要向醫師反應。
筆記重點整理
- 早期胃癌沒有明顯症狀,隨著病情進展,患者可能會出現上腹疼痛、腸阻塞、出血、黑便或貧血等症狀。定期接受胃鏡檢查,有助於提早發現胃癌,早期接受治療能夠達到較好的預後。
- 早期胃癌的治療以手術為主,有機會達到治癒。接受手術治療後,醫師會根據病理報告來決定是否追加輔助治療。如果是難以切除或已經擴散的晚期胃癌,便需要仰賴化學治療、免疫治療、標靶治療等全身性治療。
- 免疫治療的角色越來越受到重視,免疫治療可以搭配化學治療、搭配標靶治療以提升治療成效。
- 臨床試驗結果顯示,晚期胃癌患者接受免疫合併化學治療的總存活率優於單化學治療。病患一年存活率提升至約 55%,兩年存活率則提升至 28%。
- 如果在接受免疫治療後腫瘤縮小,患者也有機會再次評估接受手術治療的可能性。
- 晚期胃癌使用免疫合併化學治療已納入健保給付,只要符合健保給付條件,便可以申請使用,幫助提升晚期胃癌治療成效並減輕患者的經濟負擔。
- 本文轉載自 Care Online 照護線上《晚期胃癌治療新曙光,免疫合併療法讓存活率增加,專科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接