加拿大研究發現,第 2 劑 COVID-19 疫苗隔越久、效果越棒!
七月初,許多人接種了莫德納(Moderna)疫苗。依三期試驗的設定,兩劑應間隔 4 週,但原廠遲未供貨,使許多民眾未打到第 2 劑,自嘲「莫德納孤兒」[註1]。如果隔太久,白血球會忘光嗎?會讓第 2 劑「變回第 1 劑」嗎?來看看加拿大人怎麼說!
加拿大研究:「不是孤兒,而是超人!」
先說結果,加拿大研究顯示,「間隔 7 週或更久,保護效果更強!」。
加拿大很早就預知疫苗將供不應求,故在 2021 年初,科學證據不足時,就下達延長兩劑間隔的政策,同時也收集數據、進行研究。
9 月 29 日,加拿大魁北克省和卑詩省,發佈「兩劑的不同間隔時間」和「疫苗混打」的結果(圖 1)[1-3]。兩獨立單位獲得相同的結果──「AZ、輝瑞-BNT、莫德納疫苗,都是間隔越久,效果越好」。如表 1,三種疫苗之不同間隔時間保護力(預防感染)都顯示相似的趨勢:mRNA 疫苗若延長超過 7 週,將可獲得更高的保護力;AZ 疫苗也是越久越強,間隔 3~4 週的保護力僅 47%,若拉長到 16 週,保護力將衝到 92%、甚至超車兩款 mRNA 疫苗[1]。
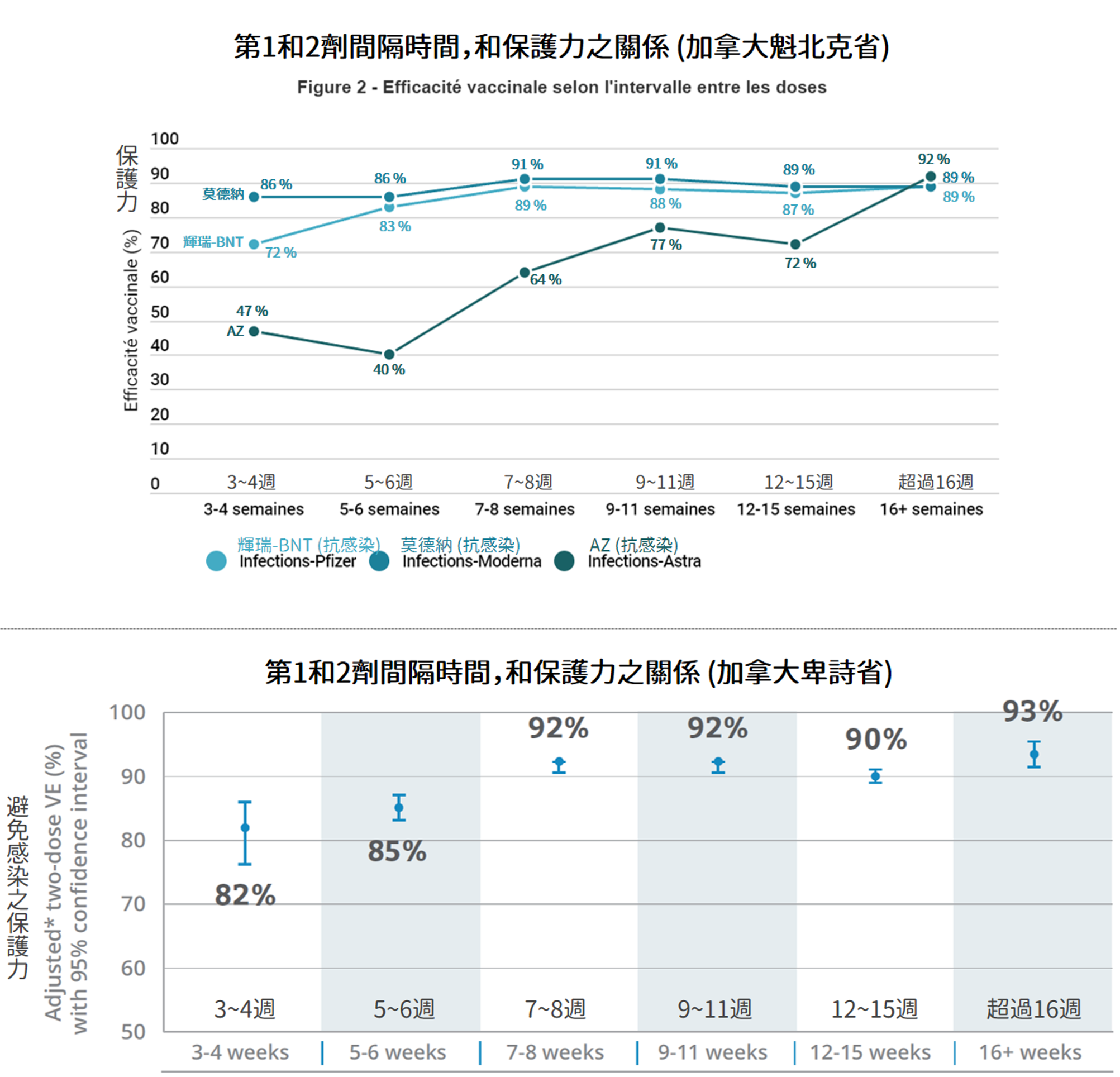
| AZ | 輝瑞-BNT | 莫德納 | |
|---|---|---|---|
| 間隔 3~4 週 | 約 47% | 約 72% | 約 83% |
| 間隔 5~6 週 | 約 40% | 約 83% | 約 86% |
| 間隔 7~8 週 | 約 64% | 約 89% | 約 91% |
| 間隔 9~11 週 | 約 77% | 約 88% | 約 91% |
| 間隔 12~15 週 | 約 72% | 約 87% | 約 89% |
| 超過 16 週 | 約 92% | 約 89% | 約 89% |
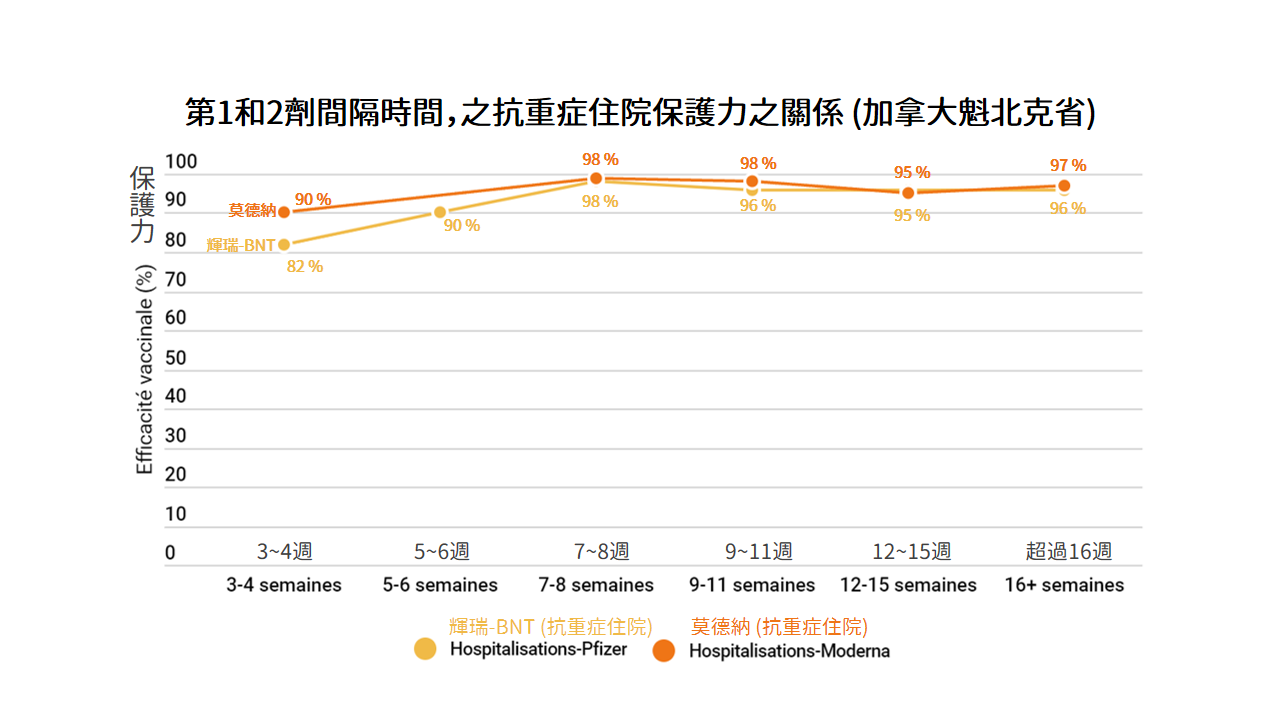
而在對抗重症的能力上,也發現類似的趨勢。兩劑 mRNA 疫苗若間隔超過 7 週以上,避免重症的能力將更高(圖 2)。此證據有助緩解各國壓力,苦等疫苗的「莫德納孤兒」們,說不定將獲得最強的保護力。But, why?
為什麼拉長間隔,保護力依舊棒棒?
AZ 疫苗三期試驗,意外發現「似乎隔越久,效果越好」[4]。後來,因疫情爆炸,英國和加拿大皆採取延長第 2 劑的策略,也讓科學家有機會一窺「拉長間隔後,體內抗體將如何反應」。
抗體強度提高多少?
英國科學家收集了 503 名接種輝瑞-BNT 疫苗的醫護資料,並分為兩劑「間隔 3~4 週」和「間隔 6~14 週」兩組[5]。結果發現,間隔長的醫護,體內的抗體較高。而另一支來自英國伯明罕大學的團隊,招募 80 歲以上長者接種輝瑞-BNT 疫苗,並分成「標準組(間隔 3 週)」和「實驗組(間隔 12 週)」[6]。結果發現,相較於標準組,實驗組生成的抗體強度是 3.5 倍。
獨立的研究皆顯示,延長兩劑的間隔,可以生成更強的抗體,因此可能獲得更優秀的抗感染保護力。
其實,其他疾病的疫苗也是隔越久越好!
距離第 2 針越久、效果越佳的特徵,並非 COVID-19 獨有。過往對流感疫苗和伊波拉出血熱疫苗的研究也發現,更長的第 1 針(prime)和第 2 針(boost)間隔,會誘導更強的中和抗體和細胞免疫[7, 8]。而大家熟知的 HPV 疫苗(俗稱子宮頸癌疫苗)更規定兩劑之間必須間隔至少 6 個月(兩劑型,9~14 歲)[9]。
科學家尚未釐清人體內「為何要隔久一點,免疫系統才比較聰明?」的機制,同時也不知道間隔多久,才是 COVID-19 疫苗的「甜蜜點」。只能猜想,或許這群等很久的「莫德納孤兒」在打完第 2 針後,能夠獲得更強悍的超人免疫力!
保持冷靜,繼續前進。Keep Calm and Carry On.
註 1:莫德納疫苗於 10 月再次大量供給台灣,故指揮中心宣布在 7 月 16 日前接種第 1 劑者,皆可在 10 月底接種第 2 劑。間隔大約 16~18 週。
參考文獻
1. Efficacité de deux doses de vaccin contre la COVID-19 chez les adultes québécois vivant dans la communauté. Institut national de santé publique du Québec. 2021/09/29
2. Two doses prevent about 95 per cent of COVID-19 hospitalizations: B.C. COVID-19 vaccine effectiveness results. BC Centre for Disease Control. 2021/09/29
3. New data suggests Canada’s ‘gamble’ on delaying, mixing and matching COVID-19 vaccines paid off. CBC News. 2021/10/09
4. Elisabeth Mahase (2021) Covid-19: Longer interval between Pfizer doses results in higher antibody levels, research finds. BMJ. DO https://doi.org/10.1136/bmj.n1875
5. Payne R., Longet S. et. al. (2021) Sustained T Cell Immunity, Protection and Boosting Using Extended Dosing Intervals of BNT162b2 mRNA Vaccine. Oxford Vaccine Group
6. H Parry, R Bruton, C Stephens, K Brown, G Amirthalingam, B Hallis, A Otter, J Zuo, P Moss (2021) Extended interval BNT162b2 vaccination enhances peak antibody generation in older people. MedRxiv. DOI: https://doi.org/10.1101/2021.05.15.21257017
7. Georgi Shukarev, Benoit Callendret, Kerstin Luhn, Macaya Douoguih & the EBOVAC1 consortium (2017) A two-dose heterologous prime-boost vaccine regimen eliciting sustained immune responses to Ebola Zaire could support a preventive strategy for future outbreaks. Human Vaccines & Immunotherapeutics. https://doi.org/10.1080/21645515.2017.1264755
8. Julie E. Ledgerwood, Kathryn Zephir, et. al. (2013) Prime-Boost Interval Matters: A Randomized Phase 1 Study to Identify the Minimum Interval Necessary to Observe the H5 DNA Influenza Vaccine Priming Effect. The Journal of Infectious Diseases. https://doi.org/10.1093/infdis/jit180
9. Peter MB English (2021) The UK approach to COVID-19 vaccination: why was it so different? Drugs Context. DOI: 10.7573/dic.2021-4-5