床第運動,抗體要有。「 PTT 鄉民女神」四叉貓(劉宇)日前在臉書上,分享施打「 HPV 疫苗」的心得,引發網友議論該疫苗對不同生理性別的作用。[1] 人類乳突病毒(human papillomavirus,簡稱 HPV )疫苗可以預防男女的生殖器疣(俗稱「菜花」;genital warts),以及女性的子宮頸癌與男性的陰莖癌等 HPV 相關癌症。[2, 3] 然而施打疫苗,並非神功護體一勞永逸,所以奉勸以生理女性為大宗,「凡是有子宮頸的人類」[註],都要接受定期檢查。[4, 7]
(© Commonwealth of Australia. Image used as ‘fair dealing‘ under the Copyright Act 1968.)
臺灣的衛生福利部鼓勵 30 歲以上婦女,每 3 年進行一次免費的子宮頸抹片(Pap smear)。[5] 澳洲以前也提供 18 到 70 歲的女性,每 2 年一次相同的服務;但 2017 年起改為 25 至 74 歲,每 5 年做一次子宮頸篩檢(cervical screening test)。[6, 7, 8] 有別於前者偵測子宮頸的異常細胞;後者是一種 PCR 檢測,[9, 10] 能驗出有無 HPV 感染,因此可以更早發現罹癌風險。[11] 最近澳大利亞聯邦政府又有新政策,宣佈:「從 2022 年 7 月 1 日起,『國家子宮頸篩檢計劃』允許所有符合資格的婦女,自行採集檢測樣本。」[12]
這意味著澳洲成為全世界第一個,開放 DIY 子宮頸篩檢的國家。[7, 10, 13]
DIY 子宮頸篩檢
依照澳洲政府的規定,如欲自行採集子宮頸篩檢樣本,要先向醫療單位預約門診。聽完專業的操作解說後,於現場完成採樣,並繳回檢體。目前不開放民眾在家土法煉鋼。[13]

(© State of New South Wales NSW Ministry of Health. Image used under the Creative Commons Attribution 4.0.)
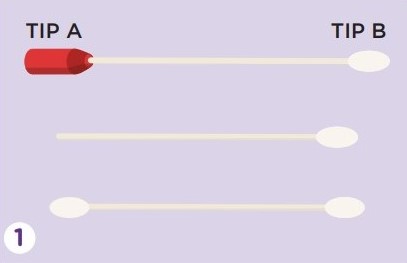
DIY 子宮頸篩檢的基本步驟如下:
醫療院所會安排就診婦女在私密的空間,例如:布簾後或廁所裡,進行採樣。如果有疑問,要在領取檢測器材時,請教醫療人員。不然等會兒被拋下,便只能自食其力了。[14]
圖/資料來源 14 (© Commonwealth of Australia. Images used as ‘fair dealing‘ under the Copyright Act 1968.)
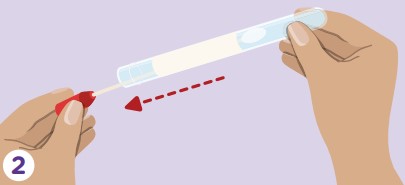
趁著四下無人,調整個舒適的姿勢,並拉下內褲。[14] 用潔淨且乾燥的雙手,取出器材包裡,裝著 PCR 拭子[9, 10] 的塑膠管。[14] 拔出管中拭子時,切勿隨意觸碰(上圖) B 端,以確保其不受汙染。[14]
圖/資料來源 14
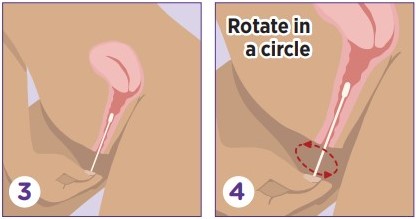
用手把陰部的肉撥開,輕柔地將拭子伸進陰道。有些版本比較貼心,長柄上面有記號,表示插入的正確深度。接著,旋轉拭子 10 到 30 秒,各個方位都要顧及。這頂多造成輕微的不舒服,但不至於疼痛。[14]
圖/資料來源 14
從陰道將拭子拉出來後,收回塑膠管中關緊,裝進原本包裝的袋子裡。穿好衣服,把檢體整袋交予醫療人員,回家等待檢驗報告。如果樣本中偵測到 HPV 病毒,就會被通知回診,做進一步的檢查。[14]
圖/資料來源 14
DIY 篩檢的優點
傳統的子宮頸癌檢查,不管是抹片還是 PCR ,都要將私處暴露在醫療人員面前,還得讓俗稱「鴨嘴」的擴陰器(speculum)撐開陰道。[10, 15] 這對更年期下體不適、曾被性侵,或是具有特定文化、宗教背景的婦女,以及擁有子宮頸的變性男子而言,都無疑是天大的身心阻礙。[10] 正因如此,諸多研究顯示,自己採集樣本的選項,會大幅提升民眾的篩檢意願。此外,其檢測的準確率,與交由專業人員採樣相當。[10, 16, 17]
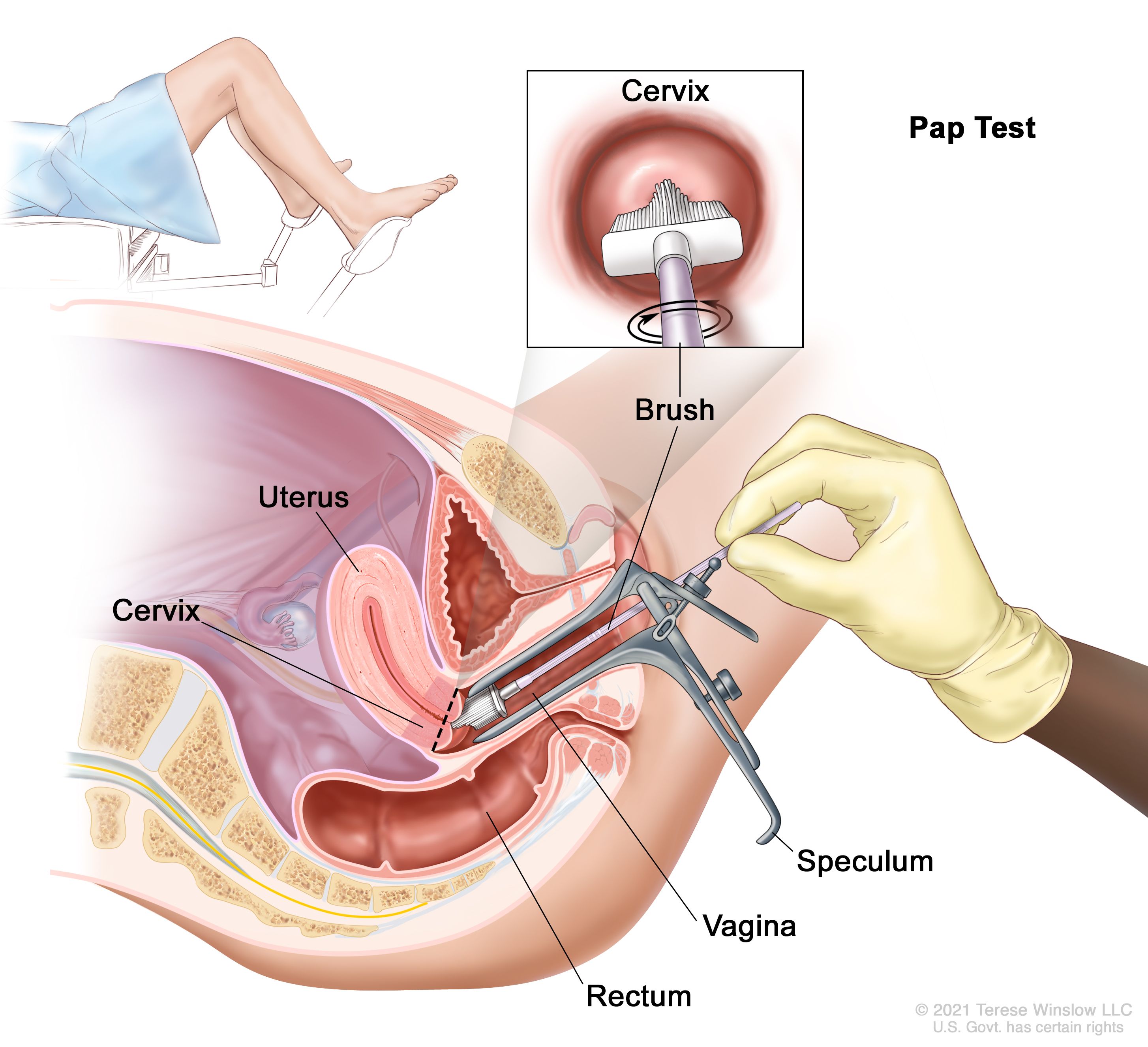
若是新的政策推廣順利,原本拒絕接受檢查的人都改變心意,那麼澳大利亞或許就有機會在 2035 年以前,成為世界上第一個徹底剷除子宮頸癌的國家。[10]
備註
在澳洲政府的某些官方宣傳資料裡,將子宮頸篩檢的對象,設定為「年紀介於 25 到 74 歲之間,性行為活躍或曾有過性關係,女性或有子宮頸的人」,[4] 或是「 25 到 47 歲間,任何有子宮頸的人」。[7] 之所以用「有子宮頸的人」這種說法,大概是為了涵蓋變性或雙性等可能性。(原文:「You are eligible for a subsidised Cervical Screening Test if you are: aged between 25 and 74; sexually active or ever have been; a woman or person with a cervix」[4] 以及「anyone aged 25-74 with a cervix」。[7])
參考資料
- 劉宇(四叉貓)(Facebook,2022)
- The HPV vaccine (HPV Vaccine, accessed in 2022)
- HPV專欄QA(衛生福利部國民健康署,2022)
- Should you have a Cervical Screening Test? (Australian Government – Department of Health and Aged Care, 2022)
- 子宮頸癌防治(衛生福利部國民健康署,2022)
- National Cervical Screening Program (Australian Government: Ministers – Department of Health and Aged Care, 2022)
- ‘Pap smears’ can be replaced by do-it-yourself cervical cancer tests (Australian Government: Ministers – Department of Health and Aged Care, 2022)
- Cervical screening test (Health Direct, 2020)
- Changes to the National Cervical Cancer Program (NSW Health – Pathology, 2015)
- Australia to offer self-testing swabs to all women for cervical cancer screening (Sydney Morning Herald, 2022)
- Understanding your Pap smear or cervical screening test results (Cancer Council Australia, accessed in 2022)
- Self-collection now available for cervical screening (Australian Government – Department of Health and Aged Care, 2022)
- Australia now offers ‘game-changing’ self-test for cervical cancer. How does it work and why is screening important for women? (ABC News, 2022)
- National Cervical Screening Program – How to collect your own vaginal sample for a Cervical Screening Test (Australian Government – Department of Health and Aged Care, 2022)
- 子宮頸癌篩檢介紹(衛生福利部國民健康署,2016)
- Hawkes D, Keung MHT, Huang Y, McDermott TL, Romano J, Saville M, Brotherton JML. (2020) ‘Self-Collection for Cervical Screening Programs: From Research to Reality’. Cancers (Basel), 12, 4: 1053.
- Self-collected vaginal samples (Cancer Council Australia, 2022)
-200x200.jpg)