- 作者/ 照護線上編輯部
- 本文轉載自 Care Online 照護線上《長期腹瀉、發燒,竟是免疫系統亮紅燈!發炎性腸道疾病懶人包》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!

29 歲的廖小姐從 2012 年就被診斷出克隆氏症,也因為克隆氏症產生的併發症動過小腸手術。最近疾病控制較不穩定,腹瀉比較厲害,且合併有嚴重的關節問題。腸鏡檢查可以發現腸子有明顯發炎,抽血檢查也有白血球上升、發炎指數上升的狀況,影像學檢查發現有好幾段腸子的腸壁增厚,有明顯的發炎。
臺北市立聯合醫院仁愛院區消化內科李熹昌醫師表示,由於病情較不穩定,所以開始給予生物製劑治療,除了控制腸道發炎,也有助於改善關節炎及其他共病。
發炎性腸道疾病好發於二、三十歲的年輕人,大多是學生、上班族。在台灣來講男性比女性稍微多一點點。
發炎性腸道疾病發生率逐漸上升
李熹昌醫師指出,發炎性腸道疾病會造成腸道長期反覆發炎,確切病因還不是非常清楚,目前認為跟免疫系統、腸道菌落、環境、遺傳等因子都有關係。過去發炎性腸道疾病在歐美比較常見,然而最近這幾年來隨著飲食偏向高脂、高糖,亞洲國家的發炎性腸道疾病也快速增加,日本增加最快,韓國也在增加,台灣這十幾年增加的趨勢比較明顯。
除了飲食習慣之外,可能還有一個因素,由於我們對發炎性腸道疾病的認識愈來愈多,也愈來愈重視,很多的學會,像台灣小腸醫學會、台灣發炎性腸道疾病學會、台灣消化系醫學會等,都有進行教育宣導,愈多醫師了解發炎性腸道疾病,對疾病的診斷率也會逐漸增加,再加上診斷技術的進步,愈有經驗就更可以做出診斷。
潰瘍性結腸炎與克隆氏症有什麼差異?
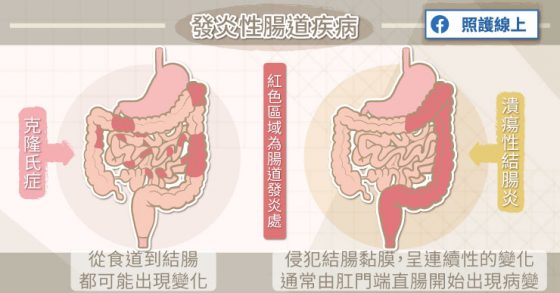
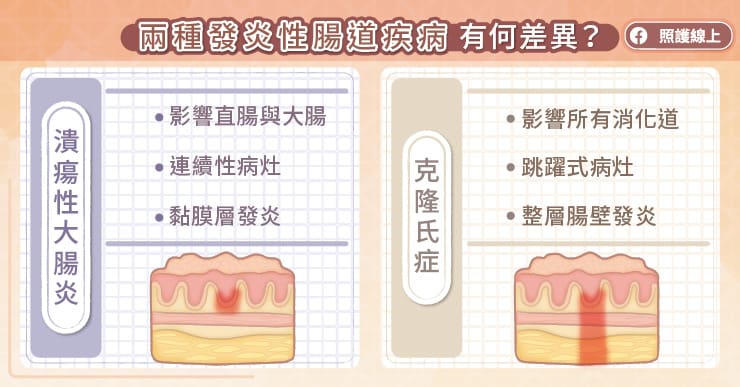
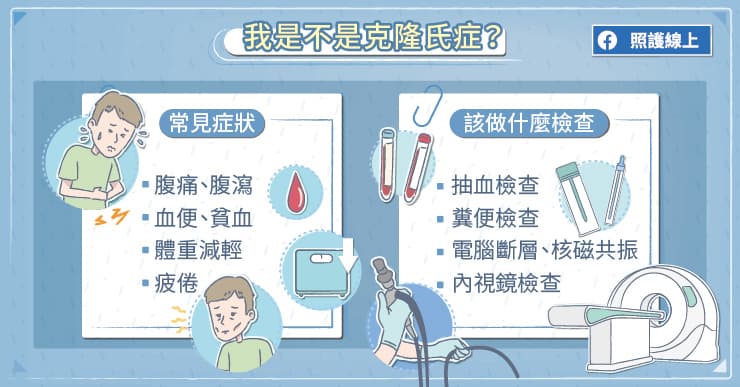
李熹昌醫師解釋道,顧名思義「潰瘍性結腸炎」就是結腸發炎,主要僅限在結腸跟直腸,最常見的症狀就是慢性反覆發作的腹痛、血便、拉肚子、裡急後重。
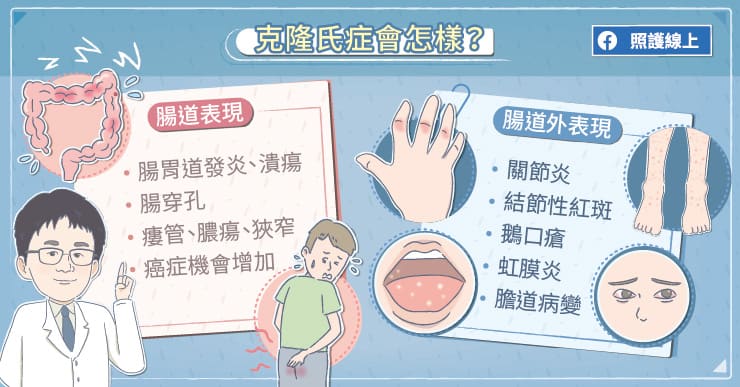
「克隆氏症」就不只有結腸跟直腸受影響,整個消化道從食道到結腸、直腸都可能被侵犯,所以臨床表現比較多樣,隨著疾病侵犯的部位不同而有差異。食道或胃受到影響,可能出現吞嚥困難、吞嚥疼痛、上腹部疼痛等症狀;小腸受影響,可能有腹部絞痛、腸阻塞等症狀;大腸受影響,可能出現腹瀉、血便等症狀。
除了腸道,患者還可能有腸道外的表現,例如皮膚有一些結節性紅斑、眼睛有虹彩炎、四肢有關節炎、甚至可能出現硬化膽道炎。
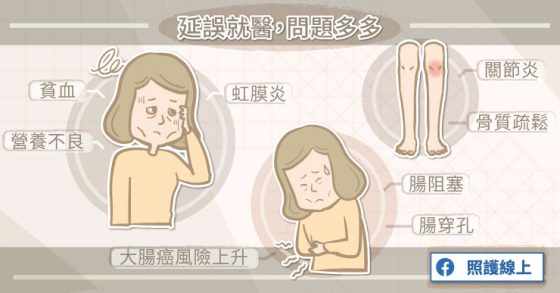
延誤就醫,問題多多
李熹昌醫師說明道,發炎性腸道疾病在急性發作的時候,容易腹瀉、腹痛,嚴重的潰瘍性結腸炎可能讓腸子變的很巨大,叫做「巨結腸症」,可能破裂、穿孔,甚至要緊急手術。慢性發炎可能有慢性出血,會造成貧血,長期發炎亦可能增加罹患癌症的風險。
克隆氏症在急性發作的時候,有可能是因為發炎太厲害,造成阻塞、穿孔、膿瘍、廔管。慢性發炎可能讓患者因為持續腹瀉而營養不良、貧血,年紀較小的患者可能生長比較遲緩。
發炎性腸道疾病該怎麼治療?
李熹昌醫師道,發炎性腸道疾病的治療重點是控制發炎,可以分成急性發炎跟慢性發炎,急性發炎的時候醫師會使用藥物把疾病導向緩解期,維持患者生活品質,減少藥物的副作用。
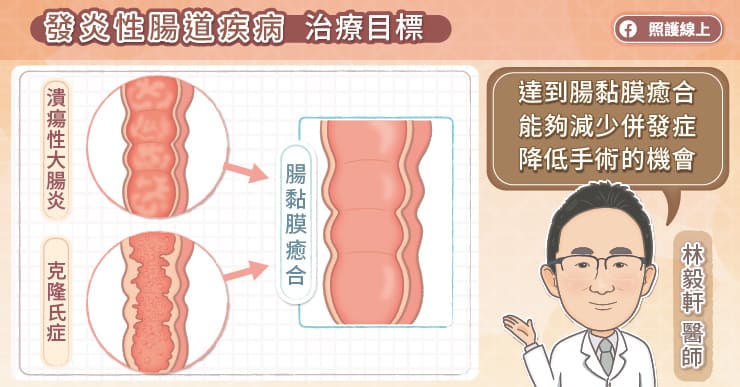
當疾病處於緩解期,醫師會盡量調整用藥,讓疾病維持在緩解期,減少發炎的產生。
治療過程中,另一個重點是及早偵測併發症的產生,例如狹窄、廔管、甚至大腸癌等,希望能夠盡早處理。
除了少部份病情非常輕,侵犯範圍非常少的患者,例如潰瘍性結腸炎只侷限在直腸的患者,可能有機會停藥,不然大多數患者都建議要持續接受治療,維持在一個比較不發炎的狀態,才能夠避免後續併發症的產生。
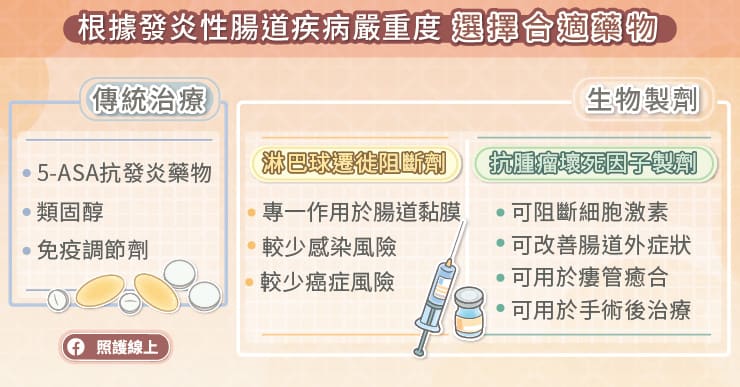
急性期的藥物有口服的也有針劑,使用抗發炎藥物、類固醇等趕快把急性發炎誘導到緩解的狀態,部分患者還需要使用生物製劑治療。生物製劑的藥物有些是皮下注射,有些是血管內的注射,都需要打針。
病情比較緩解後,就比較不建議使用類固醇,因為長期使用類固醇,可能會有一些併發症產生。
發炎性腸道疾病,日常保養要點看這裡
李熹昌醫師提醒道,發炎性腸道疾病患者在急性發炎的時候應該讓腸子休息,發炎比較厲害的時候,可能會有點阻塞、吸收比較差,可能要短暫時間禁止吃東西,待腸蠕動改善,可以從低渣飲食開始吃,避免食物在腸道留下太多殘渣。
病情比較穩定的時候,便能逐漸增加纖維的攝取量,慢慢調整回來,各種營養要均衡。
根據每個人的狀況,要適度運動,由於病患可能有關節炎、骨質疏鬆等狀況,運動時請特別留意。
由於發炎性腸道疾病與免疫系統有關,最好能維持正常作息,不要熬夜,生活習慣有規律對病情控制會比較好。
務必要按時服藥、定期追蹤,才能和疾病和平共存。
- 本文轉載自 Care Online 照護線上《長期腹瀉、發燒,竟是免疫系統亮紅燈!發炎性腸道疾病懶人包》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上LINE官方帳號,健康資訊不漏接!
https://line.me/R/ti/p/%40careonline