- 作者/馮意哲醫師
- 本文轉載自 Care Online 照護線上《吃多拉多反覆無「腸」 當心發炎性腸道疾病》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

炎炎夏日,民眾偏好吃冷食、喝涼飲,容易因為食物保存不佳,急性腸胃炎患者跟著增加,常見上吐下瀉典型症狀,多數患者經休養治療後,約在 2-3 天內症狀可獲得緩解。面對偶發性腹瀉,容易被認為是一時吃壞肚子不以為意,倘若經常腹瀉、腹痛頻率突增加,甚至伴隨血便、黏液便等症狀,可就不能輕忽,務必就醫檢查。
奇美醫院胃腸肝膽科馮意哲醫師表示,不同於急性腸胃炎,發炎性腸道疾病屬於自體免疫疾病,好發年齡為二十至四十歲,患者腸道因持續發炎造成反覆腹瀉達四週以上,如不及早診斷就醫,嚴重者恐面臨手術切腸風險。
不明原因腹痛、腹瀉?提高警覺、注意觀察!
馮意哲醫師解釋,發炎性腸道疾病主要分為克隆氏症和潰瘍性結腸炎,兩者都可能出現腹瀉、腹痛、發燒、血便、噁心、嘔吐等症狀,影響患者的消化吸收功能,長期下來,可能導致營養不良、體重減輕、肌肉流失、甚至出現貧血。
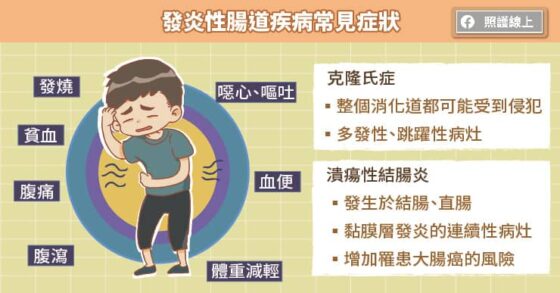
雖發病初期症狀雷同,但病程進展大不同。潰瘍性結腸炎主要是侵犯大腸黏膜,發炎部位呈連續性的變化,病灶以較淺的黏膜層為主,較少侵犯到黏膜下層,持續發炎的結果會造成纖維化,腸道縮短,而再生的黏膜造成內壁凹凸不平,而有偽息肉產生;而克隆氏症的整個消化道都可能受到侵犯,從口腔、食道、胃、空腸、迴腸、結腸、到直腸,發炎部位呈跳躍性,因侵犯部位較深,可能影響整層腸壁,容易發生膿瘍及廔管等。
目前臨床上會透過胃腸道內視鏡或電腦斷層或腸道核磁共振等影像檢查,以及糞便鈣衞蛋白檢測等方式來評估腸道發炎情況。
治療選擇多!腸道黏膜癒合是首要目標
發炎性腸道疾病雖無法治癒但可以控制,現有治療包含抗發炎藥物、類固醇、免疫調節劑、生物製劑及手術治療等。醫師根據患者症狀,搭配病灶發炎範圍、嚴重程度,開立不同的藥物組合,來控制腸道發炎,以幫助患者腸道黏膜癒合為首要治療目標。
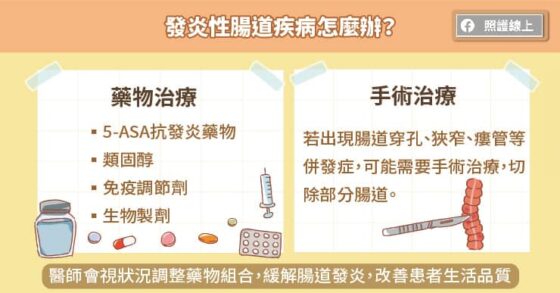
患者若接受抗發炎藥物、類固醇、免疫調節劑的治療反應不如預期或副作用令患者無法承受,健保已給付生物製劑可供治療選擇,以提升治療成效,幫助疾病緩解,達到治療目標。
腸道發炎若不控制,小心併發症佈全身
馮意哲醫師提及,發炎性腸道疾病影響所及不單是腸道本身,更可能衍生全身性併發症,臨床曾觀察到患者因疾病控制不佳,腸道反覆發炎,導致潰瘍性結腸炎惡化造成腸穿孔,長期下來,恐提高罹患大腸癌風險;至於克隆氏症則因疾病控制不佳,造成腸道狹窄、瘻管、膿瘍等併發症。不僅如此,上述兩類疾病隨著罹病時間越長,伴隨腸道外症狀發生的風險也越高,如:貧血、眼睛虹彩炎、關節炎、肝炎等。
馮意哲醫師呼籲,早期診斷與持續治療是疾病控制不二法門,即使因治療而改善症狀,也不能輕忽,務必定期回診、持續治療並監測發炎情形,以達到腸道黏膜癒合的理想治療目標,避免住院率與再手術風險。
「食」在要注意!治療搭配作息,腸保健康有訣竅
俗話說吃飯皇帝大,對發炎性腸道疾病患者而言,卻經常面臨吃越多、拉越多窘境,導致營養不良,對飲食選擇卻步。馮意哲醫師提醒,均衡飲食為原則,但不容易消化、口味過重的食品應儘量避免,如牛奶、優格、起司、玉米糖漿、小麥、豆漿等,油炸、碳酸飲料、調味過重的食物也應該少碰;生活習慣上,應避免煙酒,不要熬夜,避免過度勞累,養成規律作息。
馮意哲醫師指出,不少患者因病影響生活、職場、學業與人際關係而備感挫折,他鼓勵病友,發炎性腸道疾病治療是一場持久戰,隨著醫藥科技進步,治療選擇日趨多元且療效亦不斷提升,只要配合醫囑、定期檢查治療,搭配均衡飲食與規律作息,就能與病同行並保有一定的生活品質。
- 本文轉載自 Care Online 照護線上《吃多拉多反覆無「腸」 當心發炎性腸道疾病》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接!