- 作者/劉育志 醫師
- 本文轉載自 Care Online 照護線上《放任腸道發炎,癌症提早上身,穩定治療潰瘍性大腸炎,醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

五十多歲李先生在 4 年多前因為持續拉肚子而發現潰瘍性大腸炎,但是由於工作忙碌,所以沒有規則接受治療。
「在長期追蹤的過程中,可以發現只要他有按時用藥、定期回診,抽血的指數就都非常好,跟一般人沒有兩樣,」三軍總醫院大腸直腸外科鄭屹喬醫師回憶,「但是如果他有一陣子沒有回診,後續抽血檢查就會發現貧血的狀況,營養指數、白蛋白也都不夠,甚至體重下降,變得面黃肌瘦。」
李先生也因為一直沒有穩定接受治療,潰瘍性大腸炎的狀況時好時壞,後來追蹤大腸鏡時,發現大腸裡已經產生癌症病變,只好安排手術切除。
發炎性腸道疾病是一個大家較陌生的疾病,很多患者誤以為只要用了藥,把症狀控制下來就可以停藥,結果卻導致病情反反覆覆。鄭屹喬醫師指出,其實發炎性腸道疾病有點像是高血壓、糖尿病等慢性病,持續治療的目的是將病情控制穩定,避免進展到更嚴重、甚至難以挽回的併發症,因此不可以在藥物產生反應後,就擅自把藥物停掉。
隨著生物製劑的發展,發炎性腸道疾病已可獲得良好控制,達到黏膜癒合的目標,鄭屹喬醫師說,如今也有腸道專一型生物製劑,能夠減少全身性的副作用,提高患者接受治療的意願。病友與醫師好好配合,可以減少併發症,降低需要手術治療的機會。
放任腸道持續發炎,形成瘻管問題多多
發炎性腸道疾病可分成「潰瘍性大腸炎」與「克隆氏症」,兩種疾病的病程演進有些不同。潰瘍性大腸炎主要影響直腸、結腸,剛開始的症狀通常以血便為主,大多數病人都是因為解血便,做大腸鏡檢查意外發現。潰瘍性大腸炎剛開始的症狀比較輕微,但是如果沒有接受治療,可能就會產生大量的血便,拉肚子的次數會從一天三、四次,變成一天二、三十次,且營養狀況變差、體重下降,甚至有發燒、感染的風險。
克隆氏症則會影響整個消化道,各處都有可能出現病灶,患者可能會出現腹痛、腹瀉、發燒等,且由於症狀多變,較難診斷。
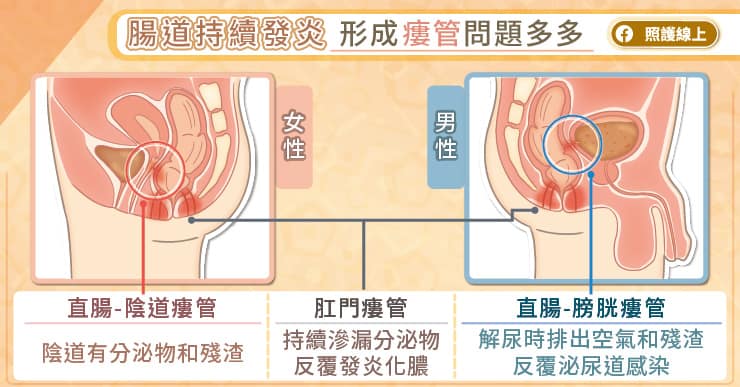
持續發炎的腸道可能漸漸形成瘻管。瘻管是一個不正常的通道,可能從腸道通往皮膚或鄰近器官。腸道是消化食物形成糞便的通道,如果瘻管通往皮膚,形成腸皮瘻管、肛門瘻管,會有流出糞水、分泌物,或反覆發炎化膿;如果瘻管通往膀胱,解尿時就會排出空氣,或是糞渣,容易造成泌尿道感染;如果瘻管通往子宮、陰道,就會出現異常分泌物,因為陰道開口與尿道很接近,所以也可能導致泌尿道感染。
「發炎性腸道疾病除了影響生理,也會對心理造成負面影響。」鄭屹喬醫師說,「因為頻繁拉肚子,會影響生活、睡眠,也會影響工作、社交,使患者承受相當大的心理壓力。」
定接受治療,提升生活品質
發炎性腸道疾病的治療,除了改善症狀,更希望達到腸黏膜癒合的目標,鄭屹喬醫師說,因為大腸、小腸發炎時,可能產生膿瘍,漸漸形成瘻管,或者是在反覆發炎之後,腸道可能變得狹窄,而且長期發炎,也會使癌症風險增加。因此治療的目標就是讓腸道不要反覆發炎,並使腸黏膜能夠癒合,才能夠避免後續併發症,而進展到需要手術的狀況。
發炎性腸道疾病的傳統治療包括 5-ASA 抗發炎藥物、類固醇、免疫調節劑等,較新的生物製劑,研究顯示早期使用有助降低腸道黏膜反覆發炎的狀況,也可以減少日後手術的機會,且能幫助病友擁有比較好的生活品質。
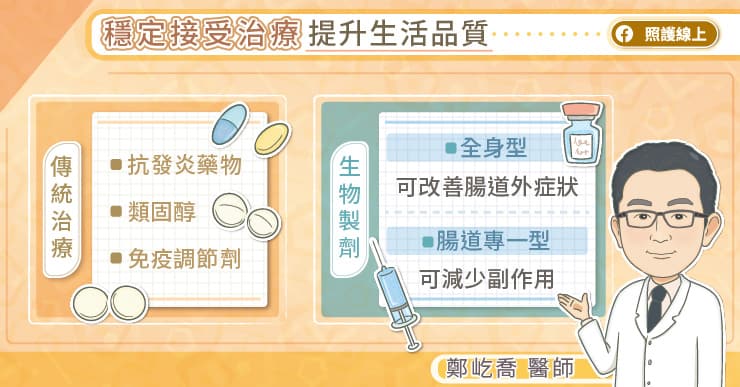
目前的生物製劑,可分成「全身型」和「腸道專一型」,鄭屹喬醫師分析,「全身型」生物製劑對全身都有作用,有助於改善腸道外症狀;「腸道專一型」生物製劑,適合用於沒有腸道外症狀的病患,可以針對腸道發揮作用,同時降低副作用的發生機率。
「使用生物製劑對大多數病人而言蠻安全的,醫師也會密切監測治療反應以及可能的副作用。」鄭屹喬醫師說,「由於台灣仍有肺結核,所以在使用生物製劑時,需要注意是否有肺部症狀。」
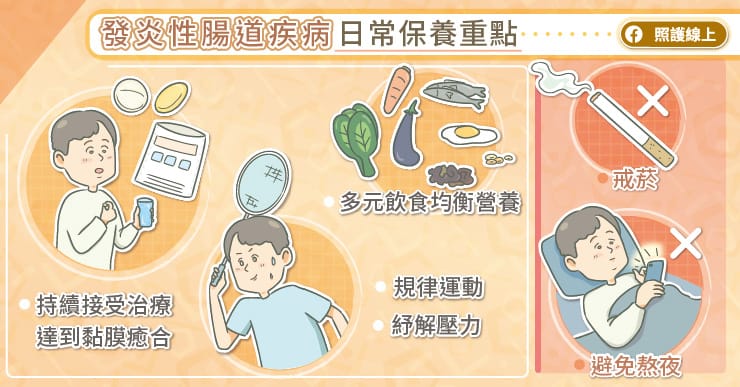
發炎性腸道疾病日常保養重點
發炎性腸道疾病是一種自體免疫疾病,日常生活中有幾個部分要特別注意。首先務必要戒菸,因為抽菸會增加發炎性腸道疾病復發的風險,鄭屹喬醫師說,有些研究發現,發炎性腸道疾病跟壓力有關係,所以這類病患的生活作息盡量正常、避免熬夜,降低生活中的壓力,保持良好的運動習慣,也可以減少復發情況。飲食多元且均衡,才有足夠的營養來對抗疾病。
因為需要長期治療,病友應跟醫師討論,根據病情及個人的狀況調整藥物的種類、劑型、使用方式等,以維持較好的生活品質與照護品質。
貼心小提醒
發炎性腸道疾病是自體免疫疾病,並非單純的拉肚子。鄭屹喬醫師說,如果出現腹瀉、腹痛、血便、體重減輕等狀況,一定要就醫檢查。
生物製劑的發展,讓發炎性腸道疾病可以得到穩定的控制。規則接受治療,能夠避免出現腸道穿孔、狹窄、瘻管等棘手的併發症,降低手術甚至罹患癌症的風險!









































