- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《對抗大腸直腸癌,營養支持不可少》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
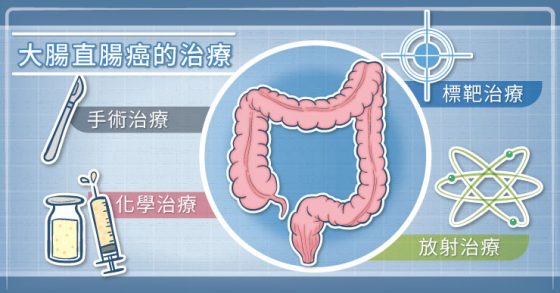
大腸直腸癌是台灣發生率最高的癌症,目前的治療以手術為主,再搭配化學治療、標靶治療、放射治療等輔助治療。
臺安醫院外科部糠榮誠醫師指出,手術治療可能出現一些併發症,例如傷口癒合不良、腹膜炎、敗血症等,不過隨著技術的發達、抗生素的進步,已可大幅降低死亡的風險。
化學治療會影響體內生長快速的細胞,除了破壞癌細胞,還可能影響正常細胞,所以化學治療副作用較多。常見的副作用有腹瀉、食慾不振、掉髮、疲勞、手腳發麻等,亦可能讓免疫力下降而容易感染、發燒、敗血症。治療過程中要留意是否演變成所謂「惡病體質」,就是吃不下、體力不好,或是一直發燒,也不能繼續做化療,因為體力不好或營養不良中斷化療的病患,一般預後會比較差一點, 5 年存活率也比較差。
標靶治療主要針對癌細胞攻擊,對正常組織的影響較小,副作用也較少。
如何緩解副作用所帶來的不適?
糠榮誠醫師表示,當然要請病患多吃,如果胃口不好可以吃比較有味道的食物,刺激食慾,如果都吃不下可能就要額外補充營養素,目前市面上的營養補充品選擇很多樣。
為什麼要補充呢?一方面患者食慾較差、吃得少,另一方面癌細胞又會消耗額外能量,導致患者愈來愈瘦、愈來愈虛弱,沒有體力接受完整的治療。
食物方面要攝取優質蛋白質,熱量要足夠,只要吃得下,能多吃就多吃。
何謂癌症治療營養支持?
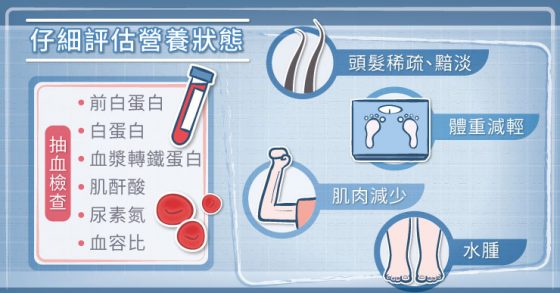
糠榮誠醫師道,每次在做化療之前,醫師都會評估患者的營養狀態,替患者抽血,看看白血球是不是太低、血色素夠不夠、肝臟、腎臟功能好不好、蛋白質有沒有回升。若病患營養狀態差,白蛋白太低,甚至水腫,可能會先暫停化療,因為身體恐怕會受不了。
所以在大腸直腸癌治療過程中,病患營養補充很重要,如果能吃就多吃,讓營養均衡、充足。以目前癌症輔助的營養品來說,最常見的就是高蛋白質,增加病患的營養;胺基酸,例如麩醯胺酸,協助組織的修復;而褐藻醣膠中的多醣成分,可幫助有特殊調養需求者調節生理機能、提振精神,並可作為癌症營養支持輔助,但仍需諮詢專業醫師。
假使患者完全吃不下,可能就要打點滴,透過靜脈輸液給病患營養支持。
營養不良,存活率較低!
「營養不良,存活率較低!」糠榮誠醫師提醒道,「這個有實驗證明,營養不良患者的存活率比營養充足患者的 5 年存活率低,所以營養充足很重要。」
大家應該聽過所謂的「惡病體質」,就像賈伯斯罹患胰臟癌到最後瘦到皮包骨,很虛弱、很無力,當然無法抵抗病魔,所以患者還是要能量充足才能對抗癌症。
醫師對於癌友選擇合適營養支持治療的建議
糠榮誠醫師表示,營養支持有幾個方面,首先是補充營養,要多吃優質蛋白、熱量充足的食物。如果想吐可以給一些止吐藥,也可以吃比較重口味的食物,刺激食慾,只要吃得下都可以。
心理輔導很重要,有些病患聽了謠言,以為吃太多會補到腫瘤,把癌症養大。醫師都會輔導病患,癌細胞會消耗身體的營養,讓正常組織愈來愈瘦,唯有充足的營養才能戰勝癌症。
假使食慾太差,目前有給癌症患者使用,可以刺激食慾的藥物。若是真的完全吃不下、喝不下,就得住院打點滴。
最後可以考慮市面上一些特殊營養品,例如魚油、褐藻醣膠、左旋麩醯胺酸、化療營養補充品。多數營養品都是希望幫助病患吸收,所以會將大分子製作成小分子的營養品,讓身體能快速吸收。
癌症治療期間,不可或缺的營養支持有哪些?蛋白質、氨基酸以及近年來常被討論的褐藻醣膠於癌症治療期間的主要幫助為何?
糠榮誠醫師道,氨基酸、蛋白質是非常重要的成分,提供病患營養,因為癌細胞會消耗能量、分解肌肉,另一方面還不讓你長肉,一直挖空國庫就會倒閉,所以要一直補充能量。
近年來常聽到討論的多醣體,像是褐藻醣膠、靈芝等,可能與身體的免疫力有關。台灣獨有的「小分子褐藻醣膠」,利用生物水解方式,將褐藻醣膠切割為「小分子」形式,不僅提高萃取率,也提升其生物活性,在醫學中心也有臨床成果發表,並持續有多項研究進行。
糠榮誠醫師強調,最重要最重要的是運動,根據研究,若改吃素食、不吃烤肉、健康飲食,患者的存活率差不多,可是「有運動」跟「沒運動」相比較,存活率就差很多。
飲食上可以減少糖分,不過要記得提供適量脂肪,癌症病人還是需要足夠的脂肪,無須刻意吃得很清淡、不吃油喔!
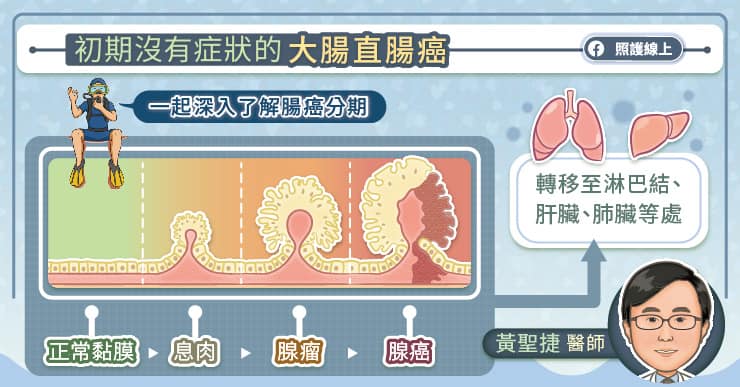
現在大腸直腸癌在台灣是第一名,但是它的治療效果不錯,大家要記得接受篩檢,才能早期發現,早期治療喔!
- 本文轉載自 Care Online 照護線上《對抗大腸直腸癌,營養支持不可少》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上LINE官方帳號,健康資訊不漏接!
https://line.me/R/ti/p/%40careonline