- 作者/陳周斌醫師
- 本文轉載自 Care Online 照護線上《大腸直腸癌標靶治療新利器》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
大腸癌發生率逐年攀高,若不幸罹患大腸直腸癌該怎麼辦?臺中榮民總醫院大腸直腸外科主任陳周斌醫師分享大腸直腸癌治療攻略!

得了大腸直腸癌怎麼辦?有哪些治療項目能選擇?
陳周斌醫師指出,大腸直腸癌是全球關注的癌症,越來越多相關深入研究。大腸直腸癌治療選擇很多樣,醫師會針對不同的期別,擬定個人化的治療策略。
治療大腸直腸癌包含「局部治療」和「全身性治療」,「局部治療」是針對大腸、直腸的腫瘤,透過大腸鏡或手術來切除;「全身性治療」是針對治療轉移到其他部位的癌細胞,因為癌細胞可能經由淋巴、血液轉移至其他器官,必須仰賴全身性治療來阻斷癌細胞。
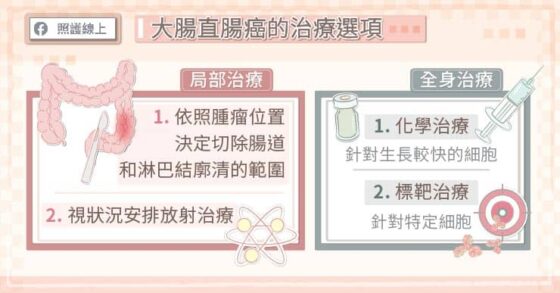
較早期、且病灶較小的大腸癌,有機會利用大腸鏡切除,然而早期大腸癌患者通常沒有明顯症狀,需要透過大腸鏡檢查才有辦法發現。當大腸癌腫瘤侵犯深度達到一定程度時,便需要透過手術切除。包括第一期、第二期、第三期大腸直腸癌,都建議患者接受手術。
醫師會根據腫瘤的位置決定腸道切除以及淋巴結廓清的範圍,例如右半結腸切除、左半結腸切除、前位切除等。由於技術的進步,愈來愈多手術可以採用微創方式進行,對於減少疼痛、術後恢復都有幫助。
第二期高危險群和第三期患者,建議接受輔助性化學治療,有助於降低大腸直腸癌復發的機率,改善預後。倘若大腸直腸癌已進入第四期,也就是癌細胞轉移到肝臟、肺臟、骨頭等處,除了手術治療外,勢必還要考慮放射治療、化學治療、和標靶治療等方式。患者接受化學治療搭配標靶治療,有助延長存活期。
全身性治療可減少復發,緩解不適,改善預後
陳周斌醫師表示,化學治療在大腸直腸癌治療過程中,扮演相當重要的角色。醫師建議第三期、第四期的患者最好都能接受化學治療,至於第二期的患者若屬於高危險群,也建議接受化學治療,以減少復發的機率。
和正常細胞相比,癌細胞生長速度較快、不受控制,化學治療的原理便是破壞癌細胞的生長和分裂。隨著血液循環全身的藥物,可以消滅癌細胞,也可能造成一些副作用,包括毛囊、黏膜、骨髓等處的細胞容易受到影響。
患者毛囊細胞受影響,會出現掉髮;黏膜細胞受影響,會導致口腔潰瘍、噁心、嘔吐、拉肚子等腸胃不適;骨髓細胞受影響,使白血球減少,免疫力降低,患者容易遭到感染、發燒。化學治療相關副作用多為暫時性的,醫療團隊也可提供必要的協助,患者在療程幾天之後便能漸漸緩解不適。
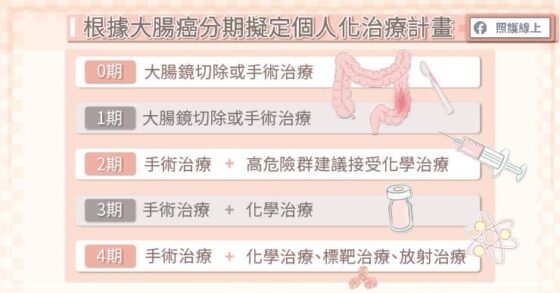
隨著醫學的進步,近年來標靶治療愈來愈普遍,標靶治療的藥物是針對細胞的特定標記發揮作用,選擇性較精準,同時對正常細胞的影響也較小,副作用也相對較輕。目前,針對第四期大腸癌患者,建議接受化學治療與標靶治療,以延長存活期。
多種標靶治療的藥物為單株抗體,能夠攻擊特定細胞標記。這些抗體屬於生物藥物,和化學藥物大不相同。化學藥物是利用化學反應來合成,而生物藥物,需要藉由基因工程,將特定DNA序列植入活體細胞中,然後靠這些活體細胞生產生物藥物。由於開發、製造生物藥物的過程非常複雜,因此標靶藥物的費用往往會比較高昂。
降低藥價、增加選擇,標靶藥物新利器——生物相似性藥
陳周斌醫師解釋,生物藥物的專利到期後,其他藥廠可以根據參考藥物來研發生物相似性藥。包括美國、日本、台灣、歐盟、加拿大等,許多國家已紛紛訂立了生物相似性藥相關準則,以確保品質及病患用藥的安全性、有效性。
生物相似性藥的研發重點在於分析、製造出與參考藥物相等的生物藥物,相較於開發新的生物藥物,研發時間較短、開發成本亦能降低。同時在經過特定適應症的臨床試驗,確保生物相似性藥的安全性和療效數據可以擴展至參考藥品已核准的其餘適應症,以減少冗長的開發期以及成本。此外,一項參考藥物可能會有多個藥廠分別製作生物相似性藥,競爭之下有助於進一步降低藥價。
生物相似性藥不但能增加患者的用藥選擇,同時也可減輕醫療負擔,讓更多患者能接受標靶治療,受益於生物藥物的治療優勢,如患者對於生物相似性藥品的可互換性有任何疑問,建議可與醫師充分諮詢溝通。陳周斌醫師表示,就目前臨床經驗來看,患者使用生物相似性藥和參考藥物的效果相當,這是患者和醫師最關切的部分。

生物相似性藥不是學名藥,其分子量最高可達小分子學名藥的1000倍。生物藥物的結構遠比化學藥物複雜,研發生物藥物的過程也比化學藥物困難許多。生物相似性藥在製程中有約250項製程品質檢測,相較於小分子學名藥僅需約50項檢測。
因此,開發生物相似性藥的技術門檻很高,具備研發、生產能力的往往是較有規模的藥廠,且生物相似性藥在上市核准前需進行主適應症的臨床試驗,證明生物相似性藥之療效、副作用與參考藥物相等,核准通過後,才能取得與參考藥一樣的所有適應症,也就是適應症外推。
依據歐美長期且大量的使用生物相似性藥經驗觀察,適應症外推理論上並不會有多大問題,且上市後還會持續監測,以確保藥物品質和病人安全。
預防大腸直腸癌,請你這樣做!
大腸直腸癌是台灣發生率最高的癌症,想要預防大腸直腸癌得從幾個方面著手。陳周斌醫師說明,目前已知可能增加罹患大腸直腸癌的危險因子包含:抽菸、體重過重、久坐不動、偏好高脂、低纖、紅肉、加工食品的飲食習慣,因此養成好習慣,有助預防大腸直腸癌的發生。
國民健康署已經推行糞便潛血反應篩檢多年,建議民眾及有大腸癌家族史的民眾,糞便潛血反應陽性時應接受大腸鏡檢查,以及早發現大腸息肉,並透過大腸鏡切除息肉,避免息肉發展成大腸癌。早期發現大腸息肉,便能減少出現大腸癌的機會,防範未然。
陳周斌醫師提醒,有部分糞便潛血反應陽性的人因為恐懼、怕痛而不願意做大腸鏡檢查,許多醫院有提供「無痛大腸鏡」,讓患者在麻醉狀態下接受檢查,減輕過程中的緊張、恐懼與緩解不適。
陳周斌醫師強調,大腸直腸癌是有機會治癒的癌症,早期發現、好好與醫師配合,是最好的策略!
- 本文轉載自 Care Online 照護線上《大腸直腸癌標靶治療新利器》。歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上 LINE 官方帳號,健康資訊不漏接!








































