復甦術的歷史
就如同大多數的醫療領域,心肺復甦術的技術有段漫長的歷史,而且隨著現代醫學知識的出現而歷經戲劇性的轉變。不同的方法出現又消失,在死亡、瀕死與人性尊嚴的信念等變動的脈絡中斷斷續續地轉變。某些復甦方法雖然沒有生理學知識的基礎,卻被視為有效。相反地,也有些在實驗室細心研究過的方法,在醫療現場卻證實無效。在復甦術的舞台上,不只有研究科學與醫學的男男女女,也包括運用這些技術的常民,他們在面對猝死的威脅時,擔當「弟兄的守護者」(their brother’s keeper)。上個世紀此一領域的一些關鍵性突破來自於軍方,這點不令人意外,因為軍隊經常遭遇到猝死及伴隨而來的種種問題。儘管有著各種不確定性,使用的方法也隨時代而不同,但有兩件事情是不變的:猝死以及人們克服猝死的努力。人們相信這些技術是有效的;他們總是秉持這樣的信念而為。十八世紀如此,今日亦然。
醫療文獻經常將復甦術的根源追溯到聖經:
三二、以利沙來到,進了屋子,看見孩子死了,放在自己的床上。
三三、他就關上門,只有自己和孩子在裡面,他便祈禱耶和華。
三四、上床伏在孩子身上,口對口,眼對眼,手對手,既伏在孩子身上,
孩子的身體就漸漸溫和了。
三五、然後他下來,在屋裡來往走了一趟,又上去伏在孩子身上,孩子打
了七個噴嚏,就睜開眼睛了。(列王記下,第四章,三二三五節)
在宗教當道的時代,只有上帝能讓死者復活。人類想做這樣的事情不只是徒勞無功,而且還有罪。然而隨著時間的過去,人類的介入取代了神的介入。死亡不再是生命旅程中最後而無可避免的一段,死亡慢慢地變成人類能夠迴避與減緩的一段路。要了解復甦術所扮演的角色,我們必須區分「臨床的死亡」(clinical death)以及「生物學的死亡」(biological death)。臨床的死亡意謂著循環、呼吸等的衰竭;生物學的死亡是人類有機體不可逆的凋亡。兩者間的差距創造出復甦術的空間。第一次有系統地試圖創造出這樣的差距並主動加以介入,似乎源自於十八世紀。
溺水所造就的復甦科學
溺水而亡向來普遍,時至今日也還是如此(年輕人意外死亡的原因當中,只有交通意外是更大的死因)。復甦術運動始於荷蘭與英國這兩個人民濱水而居的國家,或許不會太令人意外。荷蘭人在一七六七年創立一個復甦溺水者的協會,並宣稱他們在四年之內救活了一百五十人以上。英國在七年後成立了皇家瀕死者救援人道協會(the Royal Humane Society for the Apparently Dead),它的前身是瀕臨溺死者救援協會(Society for the Recovery of Persons Apparently Drowned)。它的主要推動者暨創辦人威廉豪斯醫師(Dr. William Hawes)在一七七四年提醒會員,指出去年在倫敦有一百二十五人溺水:「假如這裡面每十個人當中就有一個可以復原,而他自己、他的親戚或他的朋友就是這獲救的溺水者,還有誰會認為本會的宗旨不重要?」(引自 Timmermans,34)。然而許多人,尤其是教會人士仍然反對──這太像讓死人再起,而唯有上帝才有權這樣做。

為了克服懷疑,協會鼓勵人們蒐集受復甦術成功救活者的證言:每個案例都需要三個可信的證人,或一位有學識的人如牧師、醫師或軍官等來作證。由於遭到宗教上的反對,豪斯和他的同儕明確地區分復甦和復活:「前者只是對已經點燃的木材輕輕搧風,讓火焰重新燃起;後者則是在生命的火花已經完全熄滅之後,重新讓屍體恢復生命。」(引自 Timmermans,35)因此協會的口號是「也許還埋藏著小小的火苗(Lateat Scintillula Forsan)」。協會終於贏得教會的認可,要特別歸功於它致力於復甦自殺者(自殺被視為是最邪惡的死亡方式)。有位貴格會的成員舉出自然界的例子,就像凍僵的鰻魚在稍微加熱後會復甦一樣。如果上帝賦予簡單的動物復甦的力量,那人類當然可以致力於復甦而毋須多慮。豪斯向政府官員請願時,機巧地指出,如果可以復甦謀殺案的受害者的話,犯罪案件就能偵破!他也操弄大眾對活埋的恐懼。到了一七八七年,他的論點已經獲得公眾輿論的支持,喬治二世也贊助該協會。
早前協會成功復甦的比例是百分之四十七點三(總共有一七○六個案例),這個數字相當可觀。但這個比例混雜了不同類型的案例,包括人們在暴風雨中掉到水裡高聲呼救而被成功救起,以及那些因為吸入濃煙而失去意識的人。「復甦術」一詞涵蓋的救援情境範圍相當廣泛。隨著時間日久,人們日益認知到最佳的成果是在水邊處所得到,因此他們的努力也越來越專注於溺水(Timmermans,37)。
皇家人道協會起先用的是荷蘭盛行的復甦技巧,包括「保持溫暖、人工呼吸、將菸草的煙灌進肛門或者是用煙燻肛門、把身體放在桶子上滾動、按摩身體、靜脈放血,還有一些輔助的辦法,像是催吐、催打噴嚏以及內服的刺激劑」(Timmermans,38)。協會經常更動其所認定的最佳辦法,也不斷推薦(偶爾也會禁止)不同的技術。
讓受害者保持溫暖一直都是受歡迎的技術,它吻合希臘醫師蓋倫(Galen)的理論,認為溫暖是生命力必要的成分。很明顯的,死掉的身體是冰冷的身體。雖然停止呼吸意謂著死亡,但是在整個十八世紀,呼吸對於成功復甦的重要性一直有所爭議,而使用風箱來進行人工呼吸的做法,也一直有正反兩面的看法。長久以來,解剖學家已經知道在進行實驗時可以用風箱維持實驗動物的生存,但這個做法在一八三七年開始失去支持,因為法國研究者的報告認為用風箱突然對肺臟灌氣會殺死動物,並可能在動物身上導致肺氣腫(肺部有液體) 及氣胸(氣體跑進胸腔中導致肺臟崩塌)。甚至連皇家人道協會的主席班傑明布洛迪爵士(Sir Benjamin Brodie)都宣稱,呼吸沒辦法讓停止跳動的心臟恢復跳動。有趣的是,口對口人工呼吸曾進行過短暫的實驗,但是在一八一二年放棄這做法,因為當時認為呼出來的氣體是有毒的。
復甦術的兩大流派
馬歇.霍爾醫師(Dr. Marshall Hall)在瞭解到人工呼吸並沒有列入人道協會的推薦步驟之後,在一八五七年於屍體上進行一系列實驗,進而提出關於溺死的新理論。他的結論是,溺水就類似於麻醉與中毒,因為這三者都涉及到二氧化碳呼出的問題。這使得幫肺臟呼吸又成為焦點。霍爾想要避免將受害者臉朝上進行復甦時,舌頭往後掉而堵塞呼吸道的問題。他的解決之道是把受害者擺在臉朝下的位置。霍爾基本上是把身體放在桶子上滾動的舊做法,轉變為他所謂的「身體姿勢法」(postural method)人工呼吸。將患者臉部朝下對胸腔與後面的背部施加壓力來造成呼氣。在壓力放鬆之後則會造成吸氣,而最後的步驟則是讓病人以側躺的姿勢滾動。
在此同時,一位年輕的外科醫師亨利席維斯特(Henry Silverster)提出另一種重要的手動呼吸技術。霍爾檢視的是死亡時哪些功能衰竭,相對地,席維斯特則是試圖模仿活人的自然呼吸運動。他偏好臉部朝上的姿勢,因為他相信這讓施救者可以檢查患者呼吸道是否阻塞。施救者站在患者的頭部位置,抓住他的兩邊手肘,然後把手臂往後拉到耳朵的位置來模擬吸氣的動作,接著把手背推回原來的位置,然後按壓胸腔來模擬呼氣的動作。霍爾和席維斯特的新技巧,各有當時立論深遠的理論與研究成果的支持,其成功程度也令人印象深刻。皇家人道協會碰到兩難。該採用哪種技術呢?他們對屍體進行比較研究,發現席維斯特的方法較有利於肺臟的呼吸;但不是每個人都信服這樣的結論。
皇家人道協會新上任的主席愛德華謝佛(Edward Schafer)在一八八九年重新進行評估,並提出另外一種間歇按壓胸部的手動呼吸技術,而患者又是放在臉部朝下的位置。協會對席維斯特法與謝佛法的優劣進行激烈的辯論。席維斯特本人反對臉部朝下的方法,因為施救者的姿勢會「跨在病人身上」,如果患者是女性的話,這種姿勢是很「不可取的(Timmermans,42)。早期的研究者用剛死掉而還有溫度的屍體或是狗來做研究,謝佛發明的現代技術則是使用忍住呼吸反射的自願者來做研究,並且測量其呼吸氣量(〔tidal air volume〕一次呼氣和吸氣的「循環」所置換的氣體體積)。然而,在五個自願者身上用十種不同方法所測得的呼吸量,卻都沒辦法提供定論。
一九○九年一位研究者回顧協會的復甦術紀錄後,提到「每一種復甦的技術,不管是禁止的或推薦的、生理學上合理的或荒謬的、有沒有使用人工呼吸,似乎都能夠拯救數量可觀的性命。」(引自 Timmermans,41)有一種不尋常的方法,是法國人拉伯德(Laborde)在一八九二年引進的拉舌術。這個方法是「把嘴巴撐開,然後用點力把舌頭拉出來」(Timmermans,4)。這種方法沒有生理學上的基礎,因此被列為禁用的方法,但拉伯德指出,有六十三個成功用這個方法救活的案例。
最後協會會員同意保持身體溫暖以及進行人工呼吸,是救活受害者最好的方法,「人工呼吸」與「復甦術」二詞也開始等同使用。二十世紀前半的人工呼吸,不是採用謝佛這種臉部朝下按壓的方法為標準,就是採納席維斯特的技術作為標準。謝佛法在英國、法國、比利時以及美國最受歡迎,席維斯特法則在德國、荷蘭與俄國受到支持。要判斷是否需要進行復甦術,呼氣成為關鍵的生命跡象。肺部缺乏氧氣將導致死亡。把一面小鏡子放在受害者嘴巴前面,是當時決定是否還在呼氣的有效方法。如果鏡面起霧的話,受害者就還活著而不需要加以復甦,只需保暖就好。如果鏡面沒有起霧的話,就得馬上實施人工呼吸。鏡子實際上成了復甦術第一個採用的可攜式診斷工具。英國童子軍一九五○年代的訓練要求攜帶鏡子「待命」。
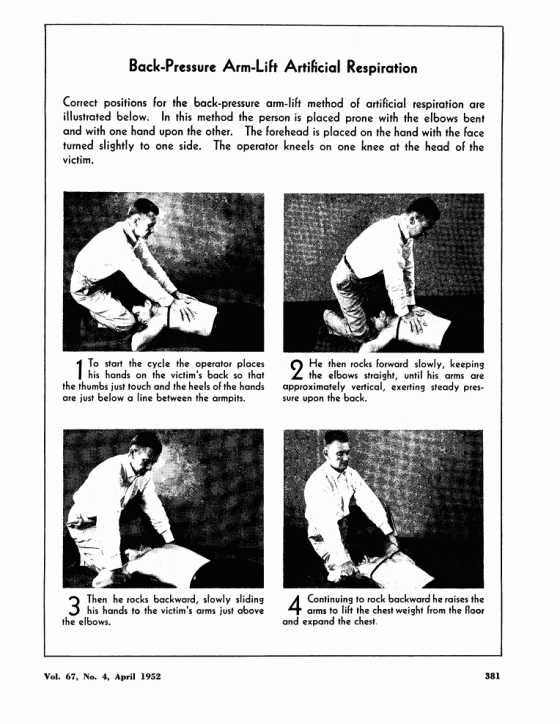
第二次世界大戰之後,復甦術的研究轉移到美國。回顧海岸防衛隊以及芝加哥、底特律以及洛杉磯的消防局之個案報告,顯示謝佛法在美國是主流,存活率是百分之六點七。儘管謝佛法廣泛使用,但戰時的表現並不好,許多運兵船上的士兵都淹死了。戰爭刺激新的研究,因為當時擔心德國可能會使用麻痺呼吸肌肉的神經性毒劑。美國陸軍與國科會(National Research Council)在一九四八年主辦一場研討會,召集醫師來比較所有不同的方法。與會者同意他們缺乏足夠的資料來決定最好的辦法,因此展開了廣泛的比較實驗。令人驚訝的是,結果發現過去五十年來居於主流、似乎拯救了數千條生命的謝佛法,從實驗的結果看來是毫無價值的。實驗發現它無法讓氣管中停滯的氣體流動,這意謂著沒有新鮮的含氧空氣能夠進入到肺部。實驗也發現,席維斯特法同樣有缺陷,因為患者被放在臉部朝上的位置,導致舌頭堵塞呼吸道。於是這時採用了一種新的手動呼吸方法,稱之為「壓背舉臂法」(back-pressure arm-lift method)。它是在一九五一年的一場研討會中引進的,與會者包括來自美國紅十字會、軍方、美國童子軍、AT&T、礦業局、營火女孩(Campfire Girls)、美國女童軍、基督教青年會(YMCA)、美國醫學會,以及許多公營事業與民防組織的代表。接著出版長達兩頁的標準方法並發行訓練影片,這是廣泛宣導活動的一部分。戰後的研究似乎終於找出了最好的復甦術。有一套大家同意的標準,受到許多的組織採納,運用於日常拯救生命的努力。
理論與實務的差距
不過短短四年的時間,新的標準就遇上麻煩。哈洛德里卡德(Harold Rickard)是位自稱有三十五年從事復甦術經驗的美國海軍艦長,他對復甦幼兒 的問題進行研究,指出呼吸道阻塞的問題。里卡德從自己的實際經驗得知,所有獲得推薦的技術都是沒有用的,因為患者鬆弛的舌頭會阻塞呼吸道。里卡德的想法沒有任何臨床的支持,然而彼得.沙法(Peter Safar)這位麻醉科醫師受到里卡德的啟發,使用光和肺活量計(用來測量氣流的裝置)進行研究,結果指出所有的手動人工呼吸技術,不管患者的臉部是向上還是向下,都有同樣的問題。此一發現再度令人震驚。所有在實驗室所做的測量似乎都有插管,而這預防了阻塞的發生。用來測量氣流的管子把舌頭給推開了!不過如果把患者的臉朝上,並且讓頭往後仰的話,手動人工呼吸技術是可以生效的,而且很明顯地,沙法的研究促使一個古老的技術再度受到注意:口對口復甦術。
軍方再度在此一新發展中扮演重要角色。迪克約翰斯(Dick Johns)與大衛庫柏(David Cooper)在一九五○年是陸軍研究團隊的成員,該團隊研發出在受汙染的環境下,對神經毒氣受害者進行防毒面具對防毒面具的復甦術(mask-to-mask resuscitation)。庫柏和約翰斯怨嘆美國陸軍的愚蠢及其對手動人工呼吸的態度,他們發展出一套將兩個防毒面具連在一起的方法,讓施救者的呼氣可以進入受害者的肺部。他們在彼此身上以及狗的身上用此一裝置進行實驗,然後寫了一份報告。他們試著引起美國海軍對這個裝置的興趣,但徒勞無功。他們的報告卻引起了詹姆斯.艾蘭(James Elam)這位年輕醫師的注意;艾蘭在小兒麻痺患者的鐵肺失去動力時,曾直覺地使用口對口人工呼吸救活病人。艾蘭在一九五○代取得人生中第一個大學職位時,開始進行口對口人工呼吸的研究。艾蘭的研究對象是手術後仍受到乙醚麻醉的病人,以口對口的方式將氣體吹進其氣管。在此同時,助手抽血測量氧氣的濃度。他發現此一方法的結果,遠優於使用手動人工呼吸的方法。
艾蘭受邀參加一九五一年那場公佈新的手動人工呼吸標準的著名學術會議。他在會議接近尾聲時的一場特別報告中,急切地想要引爆他的「炸彈」。但結果卻是空包彈,因為主要的研究者認為他的技術不過是「常識」,而沒有太大興趣(Timmermans,48)。艾蘭試圖在華盛頓推廣他的新技術,並且在重要醫學期刊發表論文,卻沒有什麼效果。一九五六年出現突破,他在堪薩斯的一場麻醉科學術會議,與同時出席的沙法共乘一輛車子;沙法那時已經成為美國的復甦術頂尖權威之一,也是巴爾的摩市立醫院的麻醉科主任,此時他正開始實驗口對氣管的呼吸術研究,透過吹脹病人的肺來確認胸腔兩側的運動。他和艾蘭比較了兩種方法,結果顯示出口對口人工呼吸的好處。其他主要的研究者也很快確認了這樣的結果,一群國際研究者於一九六○年,在六個都會區一千個以上的麻醉病人身上,測試了口對口人工呼吸,並且推薦口對口人工呼吸是唯一適用於所有人的方法,只有新生兒例外。他們強烈推薦教導專業人員與一般人此種技術。商業公司企圖推廣一種必須將人工口腔呼吸道插入患者喉嚨的複雜技術,但這組研究人員抗拒這種作法,堅持新的技術是簡單、安全且容易學習的。

雖然沙法和艾蘭得到了研究社群的支持,但他們也很清楚,當初臉部朝下這類手動技術剛出現時,也曾有理論上的支持,因此在引進新技術時,沙法和艾蘭強調這種技術讓患者的臉清楚可及,可以檢查呼吸道並運用口對口的復甦術。這種實用性的論點贏得了支持,而口對口成為現在心肺復甦術訓練所採用的標準。
本書從「安慰劑效應」到「接種疫苗的決定」,共舉出八個例子,說明醫學複雜的面向,並用合理的態度面對醫學得不確定性,改善與醫療專業的互動,《科倫醫生吐真言:醫學爭議教我們的二三事》,左岸文化出版。































-200x200.jpg)