陳妙嫻/畢業於臺大教育學程;任教於板橋高中;加入思辨教學團隊後,才發現竟然可以對著生物課本問出這麼多的問題,非常開心。
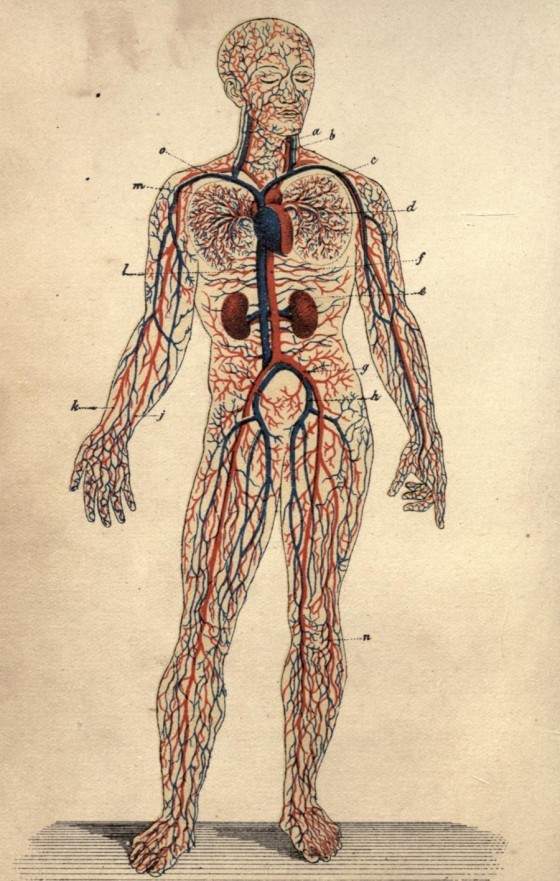
「左心室、主動脈、小動脈、微血管、小靜脈、右心房……」你或許曾為了應付考試背誦過這段文字,但可能從沒想過血管、心臟、所有器官為什麼非得這樣接。
「左心室、主動脈、小動脈、微血管、小靜脈、右心房⋯⋯」即使是將近二十年前的事情了,我還記得當初上生物課時,老師要全班一起朗誦三次、好加強記憶的情景。體循環、肺循環是中學生物課程的重點,也是學生最頭痛的地方之一。看看那張複雜的路線圖,還真不知道該從哪個構造認識起呢!本文要挑戰學生們老是抱怨「生物有好多要死背」的刻板印象,以理解和推理的方式,輕鬆地認識複雜的血管線路!
血管和器官為什麼這麼相連
你一定很熟悉這樣的考題:若護士從手臂靜脈注射藥物,循環至發炎處會經過哪些血管?然後賭氣地想,從手臂長一根血管通到發炎處不是很好嗎?為何要繞來繞去?這是一個非常好的反問──血管和器官之間為什麼要這樣相連?
循環是以心臟搏動為動力、血管為通路、血液為載體,將細胞所需的養分和氧氣送到器官。器官相連的直接想法,就是心臟將血液打出來後,先到第一個器官,再到第二個器官、第三個⋯⋯這樣不是很簡單嗎?
但是這個安排不太理想。第一,排在前面的器官比較幸運,可以獲得比較多的養分或氧氣;而後面的器官,甚至還會「吃到」前面排放的廢物!第二,這種線路有個致命的危險,只要一個地方斷掉,就全部完蛋了!第三,進入器官之後,血管會分支成更多的微血管,此時血壓下降、血流變慢。若血液要再流到下一個器官,恐怕會有血壓不足的問題。
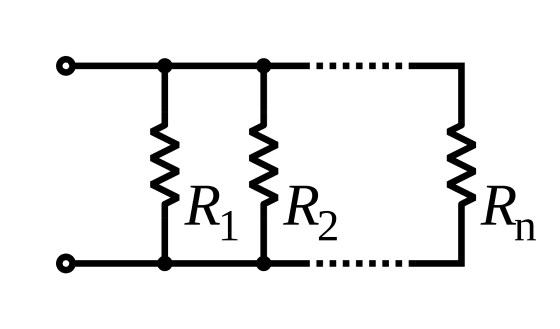
器官一個接一個的相連方法,稱作「串聯」。若器官以「並聯」的方式相連,就可以解決上述問題。這就是為什麼從血液從心臟打出來之後,要經過「主動脈、小動脈、微血管、小靜脈、右心房⋯⋯」,這個過程稱作「體循環」。若考慮到人類體型的限制,並聯的方式會有一些變形。離開主動脈後,先分成四個分支;其中三個分支往上至頭、頸、上肢,最後一個分支往下到軀幹、下肢;而各個分支到該器官部位時,再分支成較小動脈進入器官內。
引入特別的器官—肺
從全身器官回流的血液,應該缺少氧氣和富含二氧化碳。此時考慮引進肺這個器官,將氧氣加入血液中,且排出二氧化碳。肺臟也與其他器官並聯,這樣好嗎?
並聯會使得肺臟每次只能清除少部分的血液,而當充氧血從肺臟流出時,卻必須跟其他器官的少氧血混在一起。因此,若將肺臟放在大靜脈的位置,似乎能解決上述問題。也就是說,讓肺臟跟其他器官串聯,但如此一來,又有串聯產生的問題。然而在肺臟並不存在第一、二個問題,真正有困難的是血壓不足。那麼,就在肺臟前面再加一個幫浦,推動血液。
可是人並沒有兩個心臟啊?其實我們雖然只有一個心臟,卻可說具有兩個幫浦!這兩個幫浦就是人類心臟中的左心和右心。當心臟收縮時,充氧血從左心打出,流經體循環,少氧血再流回右心;而同時間,少氧血從右心打出,流經肺臟加氧、排除二氧化碳,充氧血流回左心,如此循環不已。
小腸和腎臟該怎麼與其他器官相連
除了肺臟是特殊的器官外,小腸和腎臟也與身體的代謝有關。前者負責將養分(如葡萄糖)加入血液中,後者負責將含氮廢物排出體外。那麼,小腸和腎臟該怎麼與器官相連呢?
在思考小腸和腎臟的位置時,先回溯肺臟的情況。肺臟的功能為加氧氣和排除二氧化碳,前者與小腸的吸收養分功能相當,後者則與腎臟排除含氮廢物類似。我們以兩個理由排除了並聯的可能。第一,從肺臟出來的充氧血,流至靜脈時,會與少氧血混合;第二,每次只能排出身體部分的二氧化碳,效率較差。
我們將第一個理由套用到小腸中──從小腸出來的血液,充滿了各種養分,如葡萄糖;而流至靜脈時,會跟缺乏養分的血液混合,但這樣的混合到底有什麼問題?混合的結果是使該溶質的濃度下降,但是該物質的莫耳數(或顆粒數)並沒有減少。也就是說,使用並聯的方式來加氧或養分,都不會影響身體獲得氧或養分的「量」。所以說,小腸和其他器官是並聯就可以了,這樣還能避免血壓或其他串聯的問題。
不過,這麼反駁不是自己打自己的臉了嗎?文章前頭還振振有詞地說明肺臟必須串聯的理由。身體還因此多了一個幫浦(右心),為的就是要解決血壓的問題。看看小腸的例子,似乎也不需要嘛。
但仔細想想,氧氣和養分的情況其實並不相同。氧氣從肺泡至肺泡微血管、組織微血管和組織細胞間的交換,是以擴散的方式進行。而擴散的快慢與兩側氧分壓的差異有關,差異越大,擴散速率越快。因此,在並聯的情形下,充氧血與少氧血混合後又再循環至肺,會減少微血管和肺泡間的分壓差異,使氧氣擴散的速率下降。而全身器官也有相同情形。另外,由於氧氣對水的溶解度很低,人體以血紅素來運輸氧氣。然而血紅素與氧氣的結合率,與氧分壓的高低有關,當氧分壓上升時,血紅素與氧氣的結合率也會上升;因此,若充氧血和少氧血混合時,也可能造成氧合血紅素釋出氧氣,使氧氣的運輸量減少。
小腸上皮細胞是以主動運輸的方式吸收葡萄糖,因此吸收速率無關乎兩側的濃度差異。再者,身體中有嚴密控制血糖含量的機制。當血糖過低或過高時,可藉由肝醣的分解或合成來調控,因此「充養血」和「少養血」混合,造成的問題似乎沒有那麼嚴重。
在消化系統的循環中,另外有個有趣的部分。也就是「肝門循環」中,從小腸離開的靜脈,並沒有直接匯集到下大靜脈,而是由肝門靜脈進入肝臟。也就是說,小腸與肝臟串聯!
為什麼小腸要與肝臟串聯呢?方才提到血糖的調節與肝臟有關,因此由小腸吸收的葡萄糖,先送到肝臟儲存,以維持血糖的恆定;另外,肝臟有解毒和代謝的功能,由消化器官吸收的有害物質,會先送到肝臟去解毒;而胺基酸也會送至肝臟,作為製造血漿蛋白的原料。肝臟等於是消化系統的後端處理器官,在消化道分解後的養分,先送至肝臟做初步的處理,能藉此調節養分在血液中的含量。
那麼,有關串聯的困難又怎麼解決呢?肝臟就在小腸之後,自然沒有得不到養分的問題。肝臟有自己的肝動脈,可送來充足的氧氣;而血管內的平滑肌若接受神經或激素的影響,也可調節局部血壓,使血流推進至肝臟的微血管。
如果血管可藉由平滑肌收縮調整局部血壓,使得器官彼此之間可以串聯,那麼前面為什麼又說器官必須彼此並聯呢?可能的原因是,大規模的局部血壓調節可能較為複雜,雖然還是辦得到,卻不如並聯來得容易。而且串聯的其他問題──後面的器官無法獲得充足的養分和氧氣、後面的器官「吃到」前頭的廢物、一個地方斷掉就全數完蛋,依舊無法解決。若以體循環之並聯為架構,可以一次解決所有問題。而若有特殊的需求或功能,局部器官串聯也並非完全不可能。
肺臟為何非串聯不可
既然一個器官的血壓問題可以由靠血管解決,那麼肺臟為什麼不行?之前提過,除了血壓不足外,肺臟並沒有其他因串聯引伸出來的問題。
或許可以從以下現象獲得啟示:在脊椎動物中,呼吸器官與其他器官的串聯關係,從魚類就存在了。而魚的心臟只有一個幫浦在鰓之前,從鰓流出的血液接下來會流向全身器官(體循環);但是在流向體循環前,並沒有流回心臟再度加壓,這樣的循環稱之為單環。不過在某些魚類中,體循環之前有由動脈特化而來的「輔助心臟」,以幫助血液流入身體的器官,但輔助心臟的收縮能力沒有心臟那麼強。由這個現象可知,鰓的循環對血壓的要求高於身體其他器官,後來脊椎動物登陸後才逐漸扭轉。至於為什麼鰓需要較高的血壓,有可能是因為呼吸器官為了增加氣體交換的速率,因此有廣大的表面積,因而具規模較其他器官大的微血管網,需要較大的推動力。另外,陸生脊椎動物要將來自全身器官的血液推送至肺,和僅來自小腸的血液推送至肝臟相比,兩者的血量應該有滿大的差距,所需的推動力也不一樣。
總而言之,肺臟之所以要串聯的原因,主要可能是交換和運輸氧氣的限制;而串聯又會造成血壓不足的問題,並且無法用動脈解決,則必須使用比動脈更強而有力的心臟推動。
腎臟也是體循環的一支
若腎臟與其他器官並聯,那麼每次循環都只能排除部份的含氮廢物,效率不彰。因此要以串聯才能解決。不過,就人體的構造來看,腎臟僅是體循環的一支,與其他器官並聯。
較有可能的原因是,在魚類中,排泄含氮廢物的器官主要是鰓,腎的功能則與水份和鹽類的恆定有關。若是考慮到滲透壓的恆定,其實沒有串聯的必要。因此,腎臟的並聯可能是演化的痕跡。再者,前面的討論發現串聯造成的問題較多,而肺臟從魚類開始就已經與其他器官串聯。可由此推測氧氣的取得造成的演化壓力較大,而丟棄含氮廢物的效率,對生存的影響沒有大到非串聯不可的程度。
不過脊椎動物登陸後,丟棄含氮廢物的壓力就增加了。因為環境中缺乏水分,廢物必須在體內暫存一段時間才能丟棄。也無法像魚類一樣,直接靠呼吸器官擴散。但此時腎臟已經與器官並聯,因為這個「歷史共業」,登陸後的脊椎動物將氨轉變成尿素或尿酸,讓毒性降低,彌補效率不彰造成的毒性問題。
學習科學的方法
本文示範了一種學習科學的方法,也就是──對現象問問題、提出可能的看法、反駁、再提出可能的理由、再反駁⋯⋯直到獲得到暫時的答案為止。學習科學時,重要的是要成為主動的思考者,而非被動的接受者;才能以理解代替死背,從諸多生物學細節中理出一種「看的方法」。而這個看的方法,其實是達爾文催生現代生物學的關鍵──演化。
備註: 本文依照人本創新教學專案小組教案〈血液循環之道〉施行。
延伸閱讀:
體內的推理
中樞神經系統中的淋巴管
什麼?!你還不知道《科學月刊》,我們46歲囉!
入不惑之年還是可以當個科青