- 作者 / 照護線上編輯部
- 本文轉載自 Care Online 照護線上《多囊腎不治療 10年就洗腎? 治療、照護關鍵醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

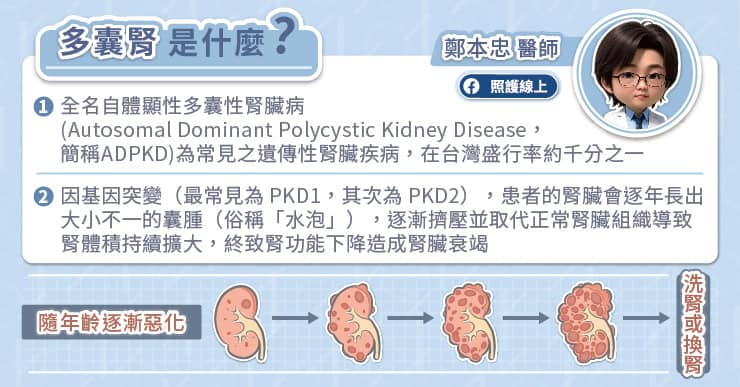
台灣洗腎人口龐大且逐年增加,據健康保險署最新統計,我國洗腎人口已超過 9.2 萬人,更是被冠上「洗腎王國」的稱號。民眾們普遍將洗腎的元凶歸咎於飲食習慣或糖尿病,然而卻有很多人不知道,約有 10% 接受透析治療(即洗腎)的患者,是因遺傳疾病—自體顯性多囊性腎臟病 (Autosomal Dominant. Polycystic Kidney Disease,ADPKD),導致腎功能快速下降而洗腎。
自體顯性多囊性腎臟病 (Autosomal Dominant. Polycystic Kidney Disease,ADPKD) 簡稱「多囊腎」,過往因無藥物可直接控制病程,患者僅能透過大量喝水來減少「抗利尿激素」分泌,減緩腎臟水泡生長;或透過血壓、飲食控制等,減緩併發症衝擊。但依臨床結果顯示,過往治療仍有加強空間,許多患者在發病 10 年後常常就需要洗腎。所幸,現在已有可以直接抑制「抗利尿激素」的多囊腎口服藥物問世,穩定服藥可以有效抑制水泡生長,有望幫助患者延緩腎功能的退化、擺脫 50 歲就洗腎的陰霾。
高血壓、血尿、腎結石找上門? 當心多囊腎作祟
振興醫院腎臟科楊尚峯醫師表示,多囊腎患者因腎小管上皮細胞的蛋白質發生突變,使正常的腎臟被異常增生、充滿水分且無正常功能的囊腫(俗稱水泡)取代,導致腎功能快速下降。使得腎臟體積越變越大破壞腎實質,導致腎功能逐漸衰退。
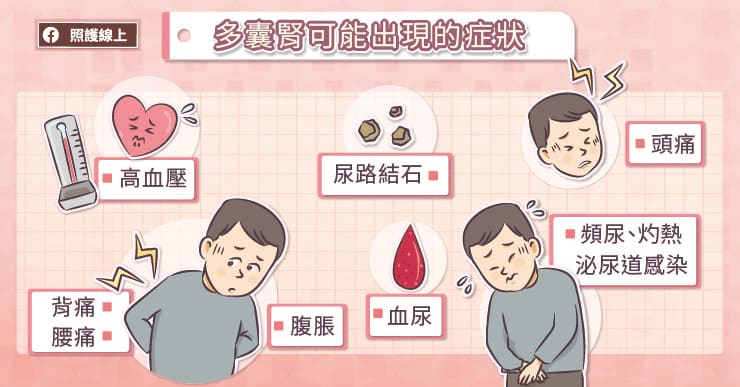
楊尚峯醫師說明,多囊腎雖為遺傳疾病,但初期沒有明顯症狀,患者通常在 30-40 歲時,水泡進入快速生長期後,因為腎功能退化引起高血壓、腎結石;水泡破裂造血尿、尿道感染;過度膨脹的腎臟壓迫其他腹腔器官,導致腹脹、腰酸背痛等症狀,進一步就診檢查才意外確診多囊腎。
「多囊腎有一定的遺傳比例,只要家族中有多囊腎或是洗腎病史就建議進行檢查。」楊尚峯醫師提醒,「多囊腎患者常併發高血壓,年輕就發生高血壓的民眾務必要至腎臟科檢查。此外,莫名發生血尿、腎結石、尿道感染的民眾也不可輕忽,因為仍有約 10-25% 的多囊腎患者並沒有明顯家族史。」
積極治療多囊腎,及早保存腎功能
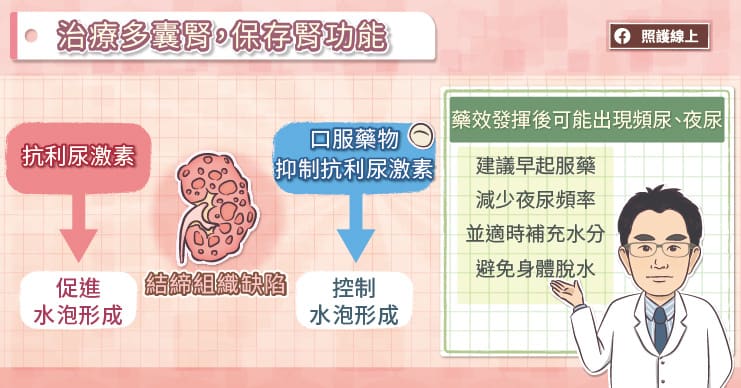
「多囊腎患者的腎臟會異常增生水泡,與抗利尿激素有很大的關係,因為抗利尿激素在分泌時,會加速細胞分裂並分泌水狀液體,進而促進腎臟水泡的形成。」楊尚峯醫師解釋,「抗利尿激素通常是在身體缺水、感到口渴的時候分泌,所以在過去沒有治療藥物時,我們會鼓勵病患多喝水,抑制身體分泌抗利尿激素,以減緩水泡增生。但患者平均在發病後 10 年開始洗腎,治療成效仍有加強空間。」
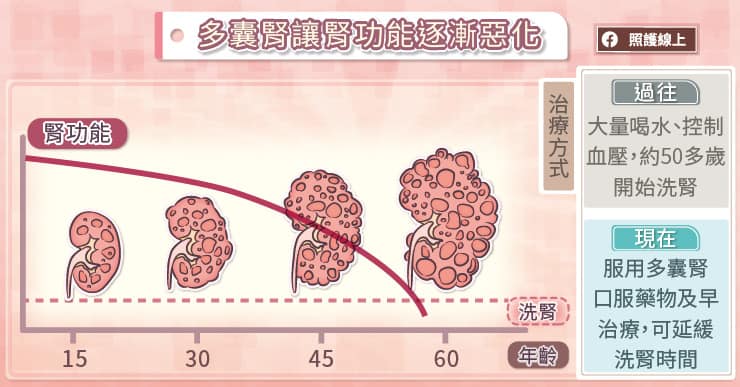
隨著可以直接抑制抗利尿激素的多囊腎口服藥物問世,穩定服藥的患者可以延緩水泡擴大及多囊腎惡化的速度,治療成效待提升的僵局也終於被打破。楊尚峯醫師提醒,「若無故發生高血壓、血尿、腎結石就要當心,最好立即接受相關檢查。因為越早開始服用多囊腎口服藥物,越能保存腎功能,也越能延緩進入洗腎治療的時程。譬如在第 2 期腎臟病開始服藥,可以延緩進入洗腎治療 7 年以上;如果拖到比較嚴重的第 4 期,僅能延緩 1 年進入洗腎治療。」
愛護腎臟這樣做
面對治療期間常見的頻尿、口渴症狀,楊尚峯醫師解釋,為了抑制腎臟水泡的增生,多囊腎藥物會抑制抗利尿激素的生成,出現這些狀況,表示藥物有發揮效用。想要改善夜尿頻仍的情況,建議患者可以早起服藥;並透過多喝水,把流失的水分補回來,避免口渴的不適感。
楊尚峯醫師也提醒,除了藥物治療外,良好的生活習慣以及飲食控制也很重要,包括適當的體重控制、養成規律的運動習慣、戒煙、避免服用來路不明的中草藥或成藥、減少使用會傷腎的止痛消炎藥等,更能有效的延緩多囊腎病程。患者也要遵照營養師的建議,減少鹽分攝取,並適量攝取蛋白質,以免造成腎臟的負擔。另外在服用藥物時也應配合醫囑,定期監測、按時回診,以利醫師視肝臟功能調整合適的劑量。
楊尚峯醫師鼓勵,莫名發生血尿、腎結石、尿道感染、或有多囊腎相關家族史的民眾一定要有所警覺,透過及時診斷、及早治療多囊腎,才能有效保持腎功能、延後洗腎時間。建議患者選擇和緩的運動維持身體機能,但避免劇烈或會對腹部造成衝擊的運動,以降低囊腫出血而感染及疼痛的情況;透過飲食控制控制血液;也觀察尿液顏色是否為透明無色,確保體內水分充足。因為多囊腎口服藥物副作用對生活品質衝擊不大,且可透過副作用管理減緩不適感,若用藥上有什麼想法,也應該與主治醫師積極討論,切莫自行調整用藥或是停藥。
- 本文轉載自 Care Online 照護線上《多囊腎不治療 10年就洗腎? 治療、照護關鍵醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接