- 作者/劉育志 醫師
- 本文轉載自 Care Online 照護線上《憂鬱、情緒低落,當心是巴金森病症狀表現,神經科醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

60 歲的王女士,因為右手會顫抖而就診,屏東寶建醫院神經內科李杰勳醫師分享,患者走路的速度較慢,會小碎步向前走,姿態有點不穩。除了這些巴金森病常見的動作症狀之外,家屬亦發現患者變得比較封閉,情緒低落、悶悶不樂,不太跟鄰居、朋友打交道,甚至有時候會抱怨說「我老了、沒有用了,不如死掉算了。」
因為家屬有警覺到患者出現自殺的念頭,便趕緊就醫檢查。李杰勳醫師說,經過訪談,患者確實有憂鬱的現象,於是便調整巴金森病的藥物,除了治療動作症狀,同時也改善情緒方面的非動作症狀。經過治療後,家屬便明顯感受到患者的狀況有進步,動作改善了,心情也變好許多。
不只是老化!年過 50,每月自我檢測巴金森病
在屏東,巴金森病患者就醫時通常已發展到比較後期,例如步態、走路不穩才就醫。李杰勳醫師說,因為老人家們對巴金森病的認知較少,尤其是偏鄉地方,患者常會覺得動作變慢、手抖只是退化的現象,而沒放在心上,容易錯過治療時機。
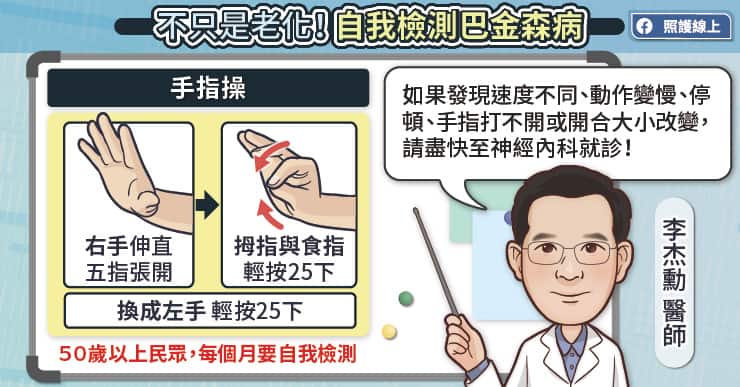
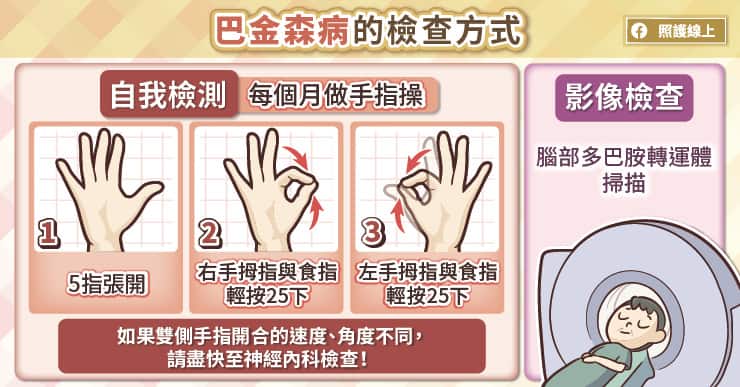
巴金森病是一種持續進展的疾病,並非單純的老化現象,李杰勳醫師強調,年紀越大,罹患巴金森病的機會越高,建議 50 歲以上的民眾每個月以手指操自我檢測。手指操的做法相當簡單,隨時隨地都可以檢測。
請先把右手的五指張開,用拇指與食指輕按 25 下,然後換成左手的五指張開,用拇指與食指輕按 25 下。如果發現動作變慢、停頓、開合大小改變、手指打不開,便要盡快至神經內科就診。
憂鬱、便祕、失眠都是巴金森病警訊
提到巴金森病,大家都會想到相關「動作症狀」,例如手會顫抖、動作變慢、步伐變小、姿態前傾、平衡困難、關節僵硬、面無表情、字體變小等,但是巴金森病還可能伴隨多種「非動作症狀」。李杰勳醫師表示,根據統計,40%~60% 的巴金森病患者有憂鬱症,而且可能在還沒診斷巴金森病之前,就開始有憂鬱的現象。會出現憂鬱症,有部分是巴金森病對腦部功能造成影響,也有些是因為動作障礙、行動不便、失去自我照顧的能力,使患者越來越憂鬱。
巴金森病患者也可能出現嗅覺異常、失眠、失智等狀況,另外大概有 60% 的病人會合併便秘的問題。巴金森病的非動作症狀可能比動作症狀更早出現,也會隨著病程越來越嚴重。

「就憂鬱症而言,家屬常須扮演重要的角色,」李杰勳醫師說,「因為家屬較容易在生活中觀察到患者情緒低落、負面思考、甚至有自殺念頭,所以能夠主動告知醫師。醫師也會在問診過程中仔細觀察是否有憂鬱的跡象,並給予適當的治療。」
巴金森病的主要治療藥物有左旋多巴、多巴胺受體促效劑等,李杰勳醫師解釋,某種多巴胺受體促效劑本身有兩種效果,除了可以治療動作症狀,也可以改善憂鬱的狀況。若發現巴金森病患者同時有憂鬱症狀,可優先使用該多巴胺受體促效劑。
左旋多巴能夠有效改善動作症狀,但是巴金森病用藥的蜜月期大概只有 5 年至 10 年,爾後會漸漸出現藥效波動,當藥效消退時,患者就像突然停電一般,動作變慢、僵硬。當藥效發揮時,患者可能會出現頭部、手、腳、軀幹等不自主亂動。
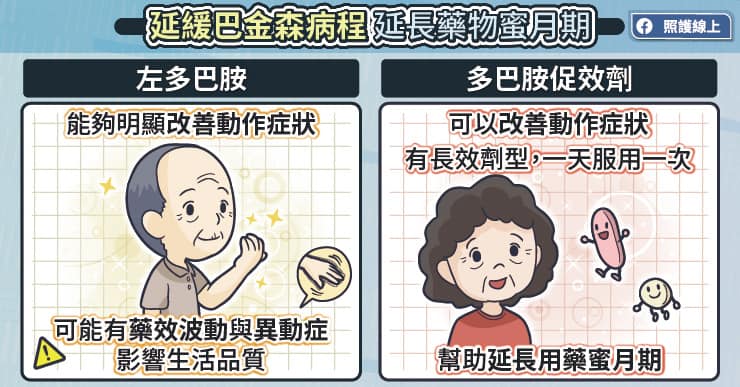
對年紀較大的巴金森病患者,可以使用左旋多巴治療。李杰勳醫師說,至於比較年輕的患者,剛開始可能會先用多巴胺受體促效劑,來控制動作症狀,維持生活品質,並延長用藥蜜月期。若還有其他症狀,再適時調整藥物。
貼心小提醒
巴金森病是種慢性病,患者與家屬要與醫療團隊長期配合,李杰勳醫師提醒,「家屬若察覺到患者有失智、憂鬱等狀況,可以提供較完整的資訊,幫助醫師做判斷。家屬也要觀察患者用藥之後的反應,看看動作症狀與非動作症狀是否能夠改善。如果有任何用藥、照護的問題,都可以回門診與醫療團隊討論,隨著調整藥物,希望患者在動作、情緒、或其他狀況都可以改善,維持生活品質!」
看病友和家屬在討論哪些話題:
幸福巴士[巴金森‧帕金森病園地] | Facebook
- 本文轉載自 Care Online 照護線上《憂鬱、情緒低落,當心是巴金森病症狀表現,神經科醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接