- 作者 / 照護線上編輯部
- 本文轉載自 Care Online 照護線上《痛入骨髓很煎熬!治療癌症骨轉移,乳癌專家圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

曾經擔任多年空姐的陳女士,雖然已五十多歲,但外型依然相當亮麗。
「醫師,我的左邊乳房有摸到硬塊。」陳女士憂心地說。
「有其他的不舒服嗎?」醫師問。
陳女士搖搖頭,說:「沒有特別不舒服,但是最近體力變得比較差,經常會覺得很累。」
從乳房超音波檢查可以見到形狀不規則、疑似乳癌的腫瘤,於是又安排了系列檢查,以擬定治療計畫,新光吳火獅紀念醫院一般外科主任鄭翠芬醫師表示,全身骨骼掃描檢查顯示,她的癌細胞已經轉移到多處骨骼。
「患者看到全身骨骼掃描的影像時非常驚訝,自己形容說像滿天星一樣,因為到處都是黑點。」鄭翠芬醫師回憶,「後續替她安排了針對乳癌的療程,也使用單株抗體來治療骨轉移的部分。半年以後追蹤全身骨骼掃描檢查,滿天星的狀況改善許多,讓她很有信心,也願意繼續接受治療。」
痛入骨髓的骨轉移
癌細胞是一群異常增生、不受控制的細胞,除了會侵犯周遭的器官之外,還可能隨著血液循環於體內流動,並在骨髓、肝臟、肺臟、腦部等處落地生根。鄭翠芬醫師指出,較容易發生轉移的癌症包括乳癌、攝護腺癌、肺癌、多發性骨髓瘤等,不過各種癌症皆有轉移的可能。
疼痛是讓骨轉移患者非常煎熬的症狀,鄭翠芬醫師說,「骨轉移的痛是一種很深層的痛,那是晚上睡覺的時候,會有從骨髓裡面痛出來的感覺。」
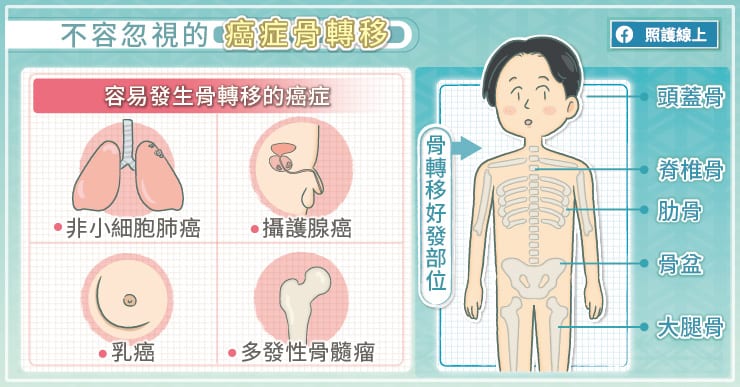
鄭翠芬醫師分析,骨頭轉移常出現在比較靜止的骨頭,像是肋骨、脊椎、骨盆、大腿骨、頭蓋骨等。
「有些病人以為骨頭疼痛是老化的現象,經過檢查後才發現是乳癌轉移到骨頭。有些病人會常常感覺頭痛,後來才知道其實不是頭痛,而是頭蓋骨在痛。」鄭翠芬醫師說,「有些患者是在活動時會痛,所以走路一拐一拐。癌友如果沒有受傷,卻經常感到疼痛,就要考慮是否有骨頭轉移的問題。」
癌症骨轉移,併發症很多
癌症轉移到骨頭後,除了造成疼痛之外,還會衍生多種併發症。由於骨骼結構遭到破壞,很容易出現病理性骨折,鄭翠芬醫師解釋,「骨頭被癌細胞吃得都空掉了,變得非常脆弱。有患者是在騎腳踏車剎車時,就親耳聽到骨頭斷裂的聲音。這些地方骨折後,會很難復原。」
發生病理性骨折後,勢必讓患者行動不便,倘若又壓迫脊椎神經,還可能導致感覺異常、下肢癱瘓、大小便失禁等問題。

「曾經有個病人原本的身高有 155 公分,可是來門診的時候,整個人縮在一起,坐立難安、明顯駝背,看起來只有 140 幾公分,」鄭翠芬醫師回憶,「檢查發現有很多骨頭轉移,而且脊椎已經骨折,一節脊椎骨被壓扁,整個人就縮小,挺不起來,非常痛苦。若對疼痛評分,以 10 分為最痛的話,她大概一整天都是 10 分的狀態。」
我們的骨髓具有造血功能,如果骨髓空間都被癌細胞占滿了,造血功能可能受到影響,而出現貧血、血小板低下、白血球低下的狀況。癌細胞破壞骨質的過程中,會釋出骨頭中的鈣,而導致高血鈣,使患者感到噁心嘔吐、疲倦無力。
各式各樣的骨骼併發症讓患者的身體和心靈飽受煎熬,生活品質大打折扣,還會衍生大量醫療費用。
積極治療骨轉移,有助提升生活品質
發現癌症骨轉移時,要積極治療,才能降低出現骨骼併發症的機會,鄭翠芬醫師說明,一方面要針對癌細胞治療,一方面要針對骨轉移的部分治療。
針對癌細胞的部分,可以使用抗癌藥物進行全身性治療,也可以使用放射線進行局部治療。

針對骨轉移的部分,可以使用藥物抑制破骨細胞的活性。骨頭中具有造骨細胞(Osteoblast)與破骨細胞(Osteoclast),造骨細胞可生成新骨質,破骨細胞會吸收骨質。轉移到骨頭的癌細胞會刺激破骨細胞過度活化,使骨質快速流失。單株抗體、雙磷酸鹽等藥物可以抑制破骨細胞,減少骨質被吸收。
「單株抗體是採皮下注射,一個月只須施打一次,且很快就可以完成注射。能延緩骨骼併發症的發生,減少失能的機率,有助提升生活品質。」鄭翠芬醫師說。
在抑制破骨細胞的同時,我們也需要提供造骨細胞充足的原料,以生成新骨質。每天的鈣質攝取建議達到 1,000 mg(毫克),維生素 D 攝取建議達到 400 IU(國際單位)。
使用骨轉移藥物,約 1-2% 的機率會出現顎骨併發症。接受骨轉移治療前,請先至牙科檢查,治療牙周病、蛀牙等問題;治療期間,也要做好口腔保健,避免侵入性治療。
貼心小提醒
乳癌初期沒有症狀,建議女性從 30 歲左右就要定期接受乳房檢查,才能提早發現、提早治療,鄭翠芬醫師,如果有摸到乳房腫塊,更需要立刻就醫,把握治療時機。
癌症的治療日新月異,即使出現骨轉移,也有治療對策,有助延緩骨骼併發症的發生、提升生活品質!
本衛教訊息由台灣安進協助提供TW-02784-XGA-2021-SEP
- 本文轉載自 Care Online 照護線上《痛入骨髓很煎熬!治療癌症骨轉移,乳癌專家圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接







































