隨著衛福部將孕婦納入接種疫苗的第六排序(110.6.21版),加上全球確診案例個數和疫苗注射數量增加,許多政府正積極了解孕產婦施打疫苗的安全性,到底我們對於孕婦施打疫苗,有多少了解呢?
包括英國、美國在內等國家,在過去一年半施打疫苗的過程中,陸續接觸到了許多確診的孕產婦。本篇文章將回顧美國的研究與英國產科醫學會的建議,重新檢視目前對孕產婦接種疫苗,在安全性上有哪些已知的統計數據。
孕產婦接種疫苗後的反應?
從 2020 年 12 月 14 日到 2021 年 2 月 28 日,凡在美國接種疫苗的人,都會透過 ” V-safe ” 這套手機 APP,在注射後登記自己的健康狀況,並交由「疫苗副作用回報系統」進行分析。
在這段時間裡,系統總共收到 35691 名,年齡分佈在 16 – 54 歲之間的孕產婦的回報資訊。
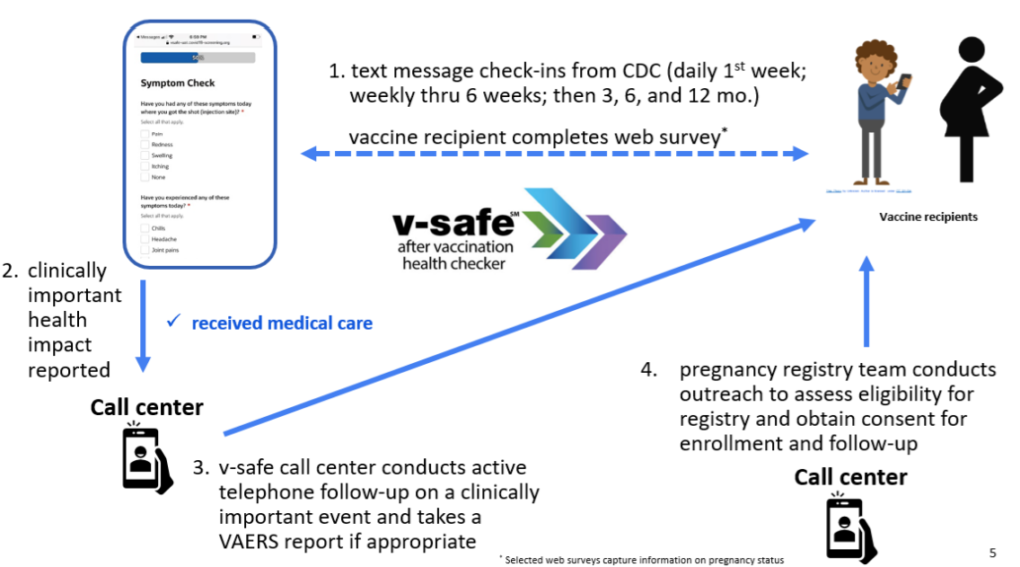
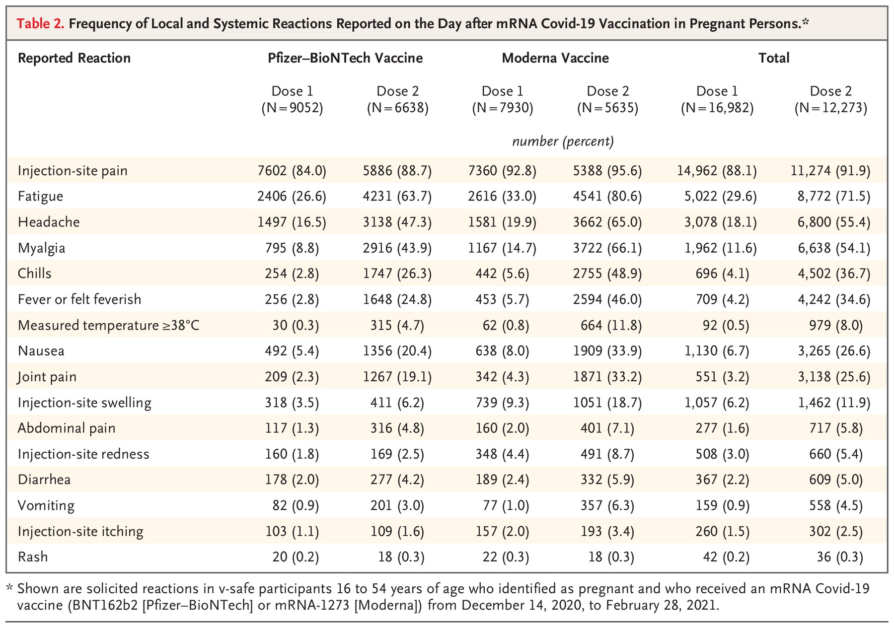
結果顯示,無論她們注射的是 BNT 還是 Moderna 疫苗,都有將近八成以上的人回報注射部位疼痛,其他也有不少比例的人回報全身疲倦、頭痛、肌肉痠痛、發寒等。
有將近 1% 的孕產婦接受第一劑疫苗注射後,發燒超過 38°C ;接受第二劑疫苗的時候,有將近 8% 的人,發燒到超過 38°C。
除了接種第二劑之後,比起未懷孕者,孕產婦相對較容易感受到噁心嘔吐(但這也有可能是孕期症狀所導致),其他大致上與一般人並沒有太大差異。
不同孕期注射疫苗的風險?
一般預估孕期大約 40 周,這 40 周又能進一步切分為三個孕期。14 週前為第一孕期;14~28 週為第二孕期;28 週以後則是第三孕期。(資料來源)
以目前全球的胎兒照護紀錄來看,20 周前(第二孕期中期)的胎兒,即便出生,存活機率也非常低,因此媽媽與胎兒能不能撐過這個時間點,是非常重要的。

2021 年 3 月 30 日, V-safe 的孕產委員會隨機抽樣了其中 3958 名的孕產婦,其中有將近七成是在第二孕期後施打 mRNA 疫苗;這 3958 名施打疫苗的孕產婦在 20 周以前就結束妊娠的比例為 12.6%,與一般數據 10% – 26% 相比,風險上並未增加。接受疫苗注射的孕產婦發生早產的機率約 9.4 %,胎兒有先天性異常的比例為 2.2% ,這都與過去一般孕產婦的數據接近。

這項研究認為,孕產婦施打 mRNA 疫苗的副作用不會比一般人更加劇烈,主要是注射處疼痛、疲倦和頭痛,對媽媽和寶寶目前看來似乎並不具有特殊風險。
也有其他研究2讓第三孕期的孕婦注射疫苗之後,認為部分 SARS-CoV-2 的抗體會經由胎盤傳送給胎兒,使胎兒具有某種程度的免疫力;雖然目前對於抗體甚麼時候轉到胎兒身上、以及能夠提供多少免疫力都還有待研究,但這對於孕產婦施打疫苗的安全性和效度都相對提升不少。

「英國皇家婦產醫學會」與「助產學會」也對施打疫苗仍有猶豫的產婦,提出了建議3:雖然目前孕產婦接種疫苗的研究,仍缺乏大規模、雙盲的長時間觀察數據,來確認疫苗的長期安全性。但比起接種疫苗可能的副作用,孕產婦若在妊娠期間感染 COVID-19 病毒,很有可能會增加早產、子癲前症(孕期出現高血壓)、送入加護病房、甚至死亡的機率4。所以目前主流醫學界都逐漸支持孕產婦、甚至是哺乳中的婦女都應該盡早接種 mRNA 疫苗,既能保護母體安全,也能保護胎兒。
參考文獻
- Shimabukuro, T. T., Kim, S. Y., Myers, T. R., Moro, P. L., Oduyebo, T., Panagiotakopoulos, L., Marquez, P. L., Olson, C. K., Liu, R., Chang, K. T., Ellington, S. R., Burkel, V. K., Smoots, A. N., Green, C. J., Licata, C., Zhang, B. C., Alimchandani, M., Mba-Jonas, A., Martin, S. W., … Meaney-Delman, D. M. (2021). Preliminary Findings of mRNA Covid-19 Vaccine Safety in Pregnant Persons. New England Journal of Medicine, 384(24), 2273–2282. https://doi.org/10.1056/nejmoa2104983
- Rottenstreich A, Zarbiv G, Oiknine-Djian E, Zigron R, Wolf DG, Porat S. Efficient maternofetal transplacental transfer of anti-SARS-CoV-2 spike antibodies after antenatal SARS-CoV-2 BNT162b2 mRNA vaccination. March 12, 2021
- Information sheet and decision aid: Updated 28 May 2021. https://www.rcog.org.uk/globalassets/documents/guidelines/2021-02-24-combined-info-sheet-and-decision-aid.pdf
- Villar, J., Ariff, S., Gunier, R. B., Thiruvengadam, R., Rauch, S., Kholin, A., Roggero, P., Prefumo, F., do Vale, M. S., Cardona-Perez, J. A., Maiz, N., Cetin, I., Savasi, V., Deruelle, P., Easter, S. R., Sichitiu, J., Soto Conti, C. P., Ernawati, E., Mhatre, M., … Papageorghiou, A. T. (2021). Maternal and Neonatal Morbidity and Mortality Among Pregnant Women With and Without COVID-19 Infection. JAMA Pediatrics. https://doi.org/10.1001/jamapediatrics.2021.1050