- 文/新興科技媒體中心 陳璽尹博士後研究員
- 本文轉載自新興科技媒體中心《英國研究如何成為報紙頭條(二)麻疹再起》
編按:充斥在新聞媒體或社群上的偽科學謠言,或似是而非的「新發現」,通常都以誇張聳動的標題吸引讀者的目光,並讓多數人深信不疑。誰能擔任這個破除迷思的角色,成為科學家與媒體傳播間的橋樑,為閱聽者導正視聽呢?這一系列文章,將介紹英國科學媒體中心(SMC)如何運作,打擊新聞上的偽科學、假訊息。
圖/pxfuel
麻疹原是相當普遍的兒童傳染疾病,藉由飛沫或直接接觸患者鼻後分泌物傳播,是高傳染性疾病;患者初期症狀有發燒、咳嗽、流鼻水、眼紅及口腔內出現白點,3至7天後皮膚會出現污斑紅疹,通常會由臉部擴散至全身,短則維持4至7天,長則3周。病重者的呼吸系統、消化道及腦部會受影響,嚴重則會死亡,因此有「兒童瘟疫」之稱。
MMR 麻疹疫苗,拯救千萬性命
美國自 1963 年開始使用單一麻疹疫苗,之後便使用 MMR疫苗,讓原本每年有數十萬的麻疹病例降到 1980 年代的數千人,到2013 年,美國每年所通報的病例已降至 200 名以下;在全球,MMR 疫苗接種情況自 1980 年代起大幅提升,光是疫苗所防治的麻疹傳染狀況,據統計每年就減少了 1400 萬人的死亡。[1]
MMR 是麻疹(Measles)、腮腺炎(Mumps)與德國麻疹(Rubella)的三合一活性減毒疫苗之簡稱,這支疫苗在 1971 年研發完成,由美國開始施打,並於 1989 年引入第二劑 MMR 疫苗以增強人體對於此三種病毒的免疫力。
台灣自 1992 年起,對滿 15 個月的嬰兒至國三男女生全面施打 MMR 疫苗,疫苗施打之後,麻疹、腮腺炎與德國麻疹在台灣的盛行率大大降低,從 1994 至 2008 年只有5例德國麻疹症候群確診個案,2009 年至 2018 年,台灣已再無發現新的德國麻疹案例。[2] 這幾年,台灣的麻疹病例通報一向是零星個案,20年來也未有人因麻疹死亡,但在 2018 年 3 月底至 4 月,共通報 22 起麻疹病例,是近 9 年來的同期新高。
若要避免流行傳染疾病大規模爆發,注射疫苗是現今所知最有效的方式,但疫苗施打也各有限制。就 MMR 疫苗來說,一歲以下嬰兒因免疫力不足,無法承受減毒疫苗的強度,便完全暴露於感染風險,此時,只有透過社群間高度的疫苗接種率、提升群體免疫力(herd immunity),才得以阻絕傳染途徑。
簡單來說,群體免疫力的概念就是,群體中愈多人對某一種病毒有抵抗力,病毒傳染給較不具免疫力個體的途徑就越少。
試想,若辦公室裡有 1 人帶著具傳染力的感冒病毒,若接觸的人抵抗力都很低,病毒就會以較快的速度傳播出去;反之,若這一群體裡的抵抗力高,每一位具抵抗力的個體就是防止病毒傳播的屏障,大規模傳染的機會就低上許多。也就是,接種疫苗保護的不僅是個人健康,也大幅度降低群體罹病的風險(圖一)。
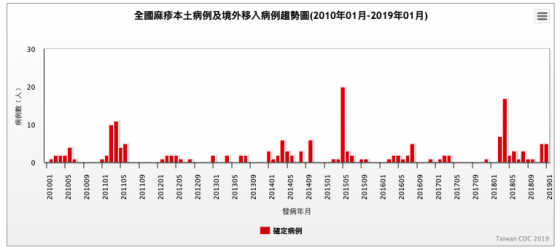
圖/衛福部統計 2010 年 1 月至 2019 年 1 月的病例趨勢圖
麻疹捲土重來,起因回溯二十年
2018 年的麻疹案是先以地區性爆發感染,再藉由強傳染力的病毒,將麻疹疫情隨著全球化的人員移動、跨越國界與地理屏障,在全世界似有捲土重來的趨勢。自 2017 年起,歐洲開始出現群聚性的麻疹案例,據世界衛生組織 (WHO)統計,2018 年上半年歐洲感染麻疹的人數是4萬1千人,這個數字比 2017 年全年統計約 2 萬人,要多上一倍。[4]
這次風暴的醞釀實有近 20 年之久,讓原本幾近銷聲匿跡的麻疹病毒,乘風而起。而要說起這個故事,那得回到 1998 年的英國。
當年任職於皇家慈善醫院(Royal Free Hospital)醫學與病理組織學系(Medicine and Histopathology)的副教授安德魯.韋克菲爾德(Andrew Wakefield)博士,1998 年 2 月發表一篇研究,宣稱他觀察到孩童在接種 MMR 疫苗之後,行為劇烈改變、出現自閉症(autism)的症狀,且他認為 3 種疫苗的加成效力太強,可能引發身體的強烈免疫反應,進而造成腸道不適症(bowel disorder)。
該研究發表在頂尖醫學期刊《刺胳針》(The Lancet)上,加上他為這項研究所召開記者會,在大眾心中種下對疫苗的懷疑。
宣稱「疫苗致自閉」研究遭撤回,反疫苗陰影仍在
同(1998)年 4 月,丹麥一項縱長 14 年的研究,顯示 MMR 疫苗與自閉症無關,而後直至今日,在不同地區、不同時間所陸續發現的所有證據,都指向韋克菲爾德的宣稱毫無所本。2001 年,他向皇家慈善醫院辭去職務;2010 年,他在《刺胳針》上發表的這篇研究因為資料不實而遭撤回;同年,英國醫學總會(the General Medical Council)因韋克菲爾德違反研究道德與財務規範,而革去他在英國執業的資格(圖二)。

圖/《刺胳針》於 2010 年撤回韋克菲爾德在 1998 年的研究發表
然而,儘管「接種 MMR 疫苗會導致自閉症」已被證實是偽造證據而得出的說法,但在大眾傳播技術日趨發達下,訊息傳遞無時差、無邊界的今日,挾著拒打疫苗是「對抗疫苗公司獲取高利潤」、「抵抗政府控制」的訊息,再次於社群中蔓延,掀起一波波的「反疫苗運動」。
這20年來,即使所有的證據都指向 MMR 疫苗與自閉症無關,但是這起事件的漣漪效應逐年反映在疫苗的接種率上。
1995 年,MMR 疫苗在英國的覆蓋率原本高達 92%;2004 至 2005 年,接種比例降至 81%;隔年 4 月,英國一名 13 歲的學童因染麻疹死亡,這是 14 年來的唯一案例。[5]
2007 年,接種率回升到 85%,距離能達到群體免疫力的 95% 門檻還有一大段進步空間(注:群體免疫力的計算考量到許多變數,包括此一傳染病毒有多容易傳播、感染的週期,以及一個患者在感染週期中可傳染多少人;要防止某一種疾病大規模流行,就必須達到依照這個病毒傳播速度所計算出來的群體免疫力,才能讓這個病毒沒有足夠的宿主傳播出去。)
直到 2011 至 2012 年,MMR 疫苗在英國的覆蓋率才再次回復到91.5%。[6]

圖/piqsels
科學界共識,為何比不過造假發表?
拉開英國 MMR 疫苗與自閉症的科學研究一覽表,發現自 1998 年韋克菲爾德偽造的那篇論文開始,科學界為了確定大規模注射的疫苗是否真有危害,啟動了各國的科學家用不同的研究方法,來找尋 MMR 疫苗與自閉症的關聯,以期獲得共識。
而當第一筆發現兩者毫無關聯的研究在同年發表,又或後來一篇篇通過同儕審查而發表的論文都證實疫苗與自閉症無關連,那為什麼無法力挽狂瀾、扭轉民眾對疫苗的信心?後續那些縱長十多年的研究、涵蓋幾百位孩童、動用國家型資料庫的研究,為何比不上一篇只有 12 位個案的偽科學論文?
英國 SMC 於 2002 年成立,當時除了 1990 年代延續的狂牛症疑雲,1998 年開始的反疫苗風波在英國 SMC 草創之初,正如火如荼在媒體上延燒。
媒體對「平衡報導」執著,反助長謠言
長期關注健康風險傳播的研究者塔米.博伊斯(Tammy Boyce)博士為此撰寫專書《健康、風險與新聞:MMR 疫苗及媒體》(Health, Risk and News: The MMR Vaccine and the Media )於 2007 年出版,分析此事在媒體上的呈現方式及其影響。
她主要以 2002 年 4 月至 10 月的電視媒體和報紙為對象,觀察 MMR 疫苗與自閉症相關新聞的資訊內容與來源,她認為主要的問題就在於媒體對於「平衡報導」的執著。
事實上,由於只有極少數的科學家不同意 MMR 疫苗的安全性,為了要創造接種 MMR 疫苗的正反兩面意見,媒體傾向報導反對 MMR 疫苗的「故事」:而要成全這樣的故事,收納的除了韋克菲爾德的一篇研究,不可能還有其他科學家的意見,因為那只能不斷得到肯定 MMR 疫苗的安全性的說法,於是科學家與醫療專業人員的意見不再能博得版面,取而代之的是家長的擔憂、政治人物的評論,與反疫苗團體的訴求。[7]
在博伊斯出版專書之前,她與另一位任教於英國卡地夫大學(Cardiff University)研究新聞、媒體與文化的學者賈斯汀.路易斯(Justin Lewis)博士,2003 年率先在《自然免疫學評論》(Nature Reviews Immunology)期刊上發表這項研究結果, 分析民眾分別在 2002 年 4 月和 10 月,針對 MMR 疫苗資訊的感知落差。
在此調查執行的幾個月前(2001 年 12 月),當時的英國首相東尼.布萊爾(Tony Blair)被媒體問及他的兒子是否有接種 MMR 疫苗,布萊爾以個人隱私為由拒答,此新聞一出,各方爭相報導。
即使僅存在一個反對 MMR 疫苗的科學研究,而大部分的科學研究都證實其安全性,民眾仍舊認為有相當的證據可用以質疑 MMR 疫苗。
路易斯與博伊斯分析了 2002 年 1 月到 9 月的英國主要電視新聞、廣播與報紙所談論的 MMR 疫苗,發現只有約一成的內容談及「全世界有 90 個國家都認為 MMR 疫苗是安全的」,約三成提到首相布萊爾的兒子,而自閉症與腸道不適症則佔了近7成。
這份國家級的調查發現,相較於 4 月,民眾同意「MMR 疫苗的正反證據相當」這一陳述的比例,在 10 月時有顯著成長(4 月:39%;10 月:53%)。意即,即使僅存在一個反對 MMR 疫苗的科學研究,而大部分的科學研究都證實其安全性,民眾仍舊認為有相當的證據可用以質疑 MMR 疫苗。
不意外地,此研究也發現願意接種 MMR 疫苗的比例,從 4 月的 53%,短短 5 個月便降至 47%。
科學界與媒體界攜手,傳達決策的「風險」與「效益」
面臨 MMR 疫苗已持續多年的媒體爭戰,2002 年 4 月 2 日才開張的英國 SMC,經過一個月的時間,便召開了第一次跨領域會議,由英國 SMC 的主任費歐娜.福克斯(Fiona Fox)主持,當日約 50 位與會者,包括了科學界、媒體界的頂尖研究者,政治人物與英國各大媒體的記者與編輯。[8]
在這份由英國 SMC 所發布的會議紀錄可知,當天的討論主軸有以下幾點:
- 第一,從 2001 年開始到 2002 年 2 月,科學社群有積極、有效地與媒體在 MMR 疫苗上對話嗎?有的話,是怎麼做的,沒有的話,又是為什麼?
- 第二,自從 1998 年韋克菲爾德的研究第一次獲得媒體高度注意,我們做了哪些努力?
- 第三,對於善於將重心放在鮮為人知的事物且反建制(anti-establishment)之媒體,科學家是否覺得無力?
- 第四,如果 MMR 疫苗事件延燒是基於民眾對科學的誤解,那麼是否反而可藉由這樣的事件、媒體的興趣,來傳遞真正的科學是如何運作?
- 第五,從這次媒體所關注的 MMR 疫苗事件,我們是否能從中學到什麼,以因應下一次的論戰?
這次紀錄上僅歷時兩個小時的會議,卻提供了英國科學與媒體界許多重要的啟示。要拿回大眾對於科學的信任,首要的是,與會者都同意科學家必須盡可能地公開與透明,那是搏回信任最簡單,也是唯一的路徑。
但是對於大眾來說,在訊息中揭露過多的資訊,包括相對的風險、理論上的風險,又或用我們「永遠無法真正得知未知之事」(unknown unknowns),如此既學術又複雜的概念,只會讓閱聽人資訊癱瘓。
也許,亟需在日常中做各項決定的新聞閱聽人,遇到如此複雜的爭議,科學界或媒體界要攜手的目標,是清楚說明各項決策的「風險」與「效益」,來替代複雜冗長的科學知識陳述。科學家善用媒體,媒體善用科學專業,才是專家與媒體一同贏回大眾信任的共善之道。

圖/piqsels
註釋
- U.S. Department of Health and Human Services Centers for Disease Control and Prevention. (2009.) Epidemiology and Prevention of Vaccine-Preventable Diseases. Atkinson W, Wolfe S, Hamborsky J, McIntyre L, eds. 11th ed. Washington DC: Public Health Foundation.
- 衛生福利部疾病管制署(2018)。《傳染病防治工作手冊》。
- 吳佳夙、林杜凌、鄭雯月、柯靜芬、林明誠、魏嵩璽(2016)。<2015年中部麻疹群聚感染事件─尚未接種麻疹疫苗幼兒感染後之傳播調查>。《疫情報導》32(8):176-181。
- World Health Organization Regional Office for Europe. (2018). “Measles cases hit record high in the European Region.”
- New Zealand. (2010.) “UK experts on Wakefield’s General Medical Council ruling”
- NHS Digital. (2012). “NHS Immunisation Statistics – England, 2011-12.”
- Boyce, T. (2007). Health, risk and news: The MMR vaccine and the media. Bern: Peter Lang.
- Lewis, J., and Speers, T. (2003). “Science and Society: Misleading Media Reporting? The MMR Story.” Nature Reviews Immunology 3(11): 913–918.
- Science Media Centre. (2002). “MMR: Learning Lessons: A report on the meeting hosted by the Science Media Centre.”
- 本文轉載自新興科技媒體中心《英國研究如何成為報紙頭條(二)麻疹再起》。