如果你的人生只剩最後一行話可說,你會說什麼呢?
數月前,德國衛生部拋出了器官捐贈的修正法案,希望改為「預設默許」(Opt-Out)(可見相關報導:地球圖輯隊、科技新報)。簡單來說,除非「有明顯的(如:書面遺囑)」拒絕捐贈器官,否則都視為同意捐贈,器官將捐給重病的病人1。

而台灣與目前的德國,採用的是「主動登記」(Opt-In)。必須自行簽署同意書,否則將視為不同意。但事實上,台灣多數醫院,即便曾簽署同意書,若家屬強烈反對,醫院也不願執行捐贈。如同公視《生死接線員》第二集劇情裡,儘管死者生前已經進行了主動登記、妻子也同意捐贈,但最終因雙親的反對而未能完成大愛。
從「主動登記」改為「預設默許」,有人質疑會存在倫理上的問題,也有人主張這樣可以有效提升器捐數量,為什麼呢?

行銷中的漏斗效應:曝光→興趣→行動
這邊可以從行銷行為的概念講起,從廣告到消費行為實際出現,會歷經「漏斗效應」。比方說,我們從 FB 看到淘寶購物節廣告,最後到刷卡購買,簡化過程後可變成「曝光」→「興趣」→「行動」,每個階段都會流失一部分潛在客戶(出門太麻煩、不想掏零錢……)。事實上,民眾對器官捐贈的認識也是如此,如下圖:
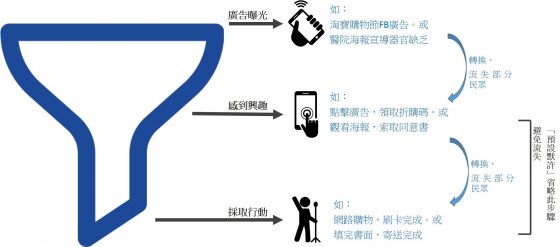
若忽略其他因素,由於「預設默許」的制度裡,民眾不需要做任何動作,就會自動加入捐贈的行列,換言之也避免了轉換的流失。理論上採用「預設默許」的國家,器捐率會比「主動登記」高。歐洲國家中,德國的捐贈率遠低於實施預設默許的鄰居波蘭、比利時、法國等。
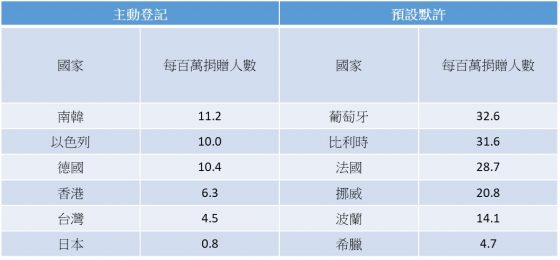
雖然從數據上,「預設默許」的國家,器捐率似乎多比「主動登記」高。但事實上,器官捐贈的風氣受到宗教文化、媒體、政府態度等影響,實難一以概之。制度不見得是萬靈丹,更何況政治人物多半不敢妄動這顆牽動台灣文化的炸彈。
而單看亞洲,韓國的器捐率比台灣、日本優秀許多。以台灣人的友善、高知識、傲視全球的醫術而言,捐贈率偏低,頗有深刻檢視的必要性3,4 。
病床前,那兩枚擲筊的50塊硬幣
至此,忍不住想分享採訪亞東紀念醫院器官潘協調師時聽到的故事。受限於目前的民情,有時即使是早已簽好器捐同意書的死者也必須「再度表態」,可見死者的至親,在眾多親友之間的壓力下,即便有了同意書,捐與不捐,對至親心中都會是一個問號。
「兒子就跪在床前,用兩枚50塊硬幣擲筊啊」
「就一直被親戚們施壓;或是『簽的時候願意捐,現在躺在床上說不定不想捐了!』,這種情形也蠻常遇到的」
我腦中浮現著畫面,插滿管子的瀕死父親躺在病床上,床側架著手機,螢幕那端是人在美國的姑姑、嬸嬸或是弟弟。一名黑著眼圈、枯槁的年輕人,緩緩地借了兩枚銅板,跪在病床前揮出雙手,「鐺」。
我沒問結果是聖筊還是笑筊。死者早已離世,生者卻還需要生活。人生多無常,但更多的是無奈。我認為,器捐同意書雖然無法擋住親友的責難,或是舒緩至親的悲痛,但「器捐同意書」卻是讓生者感受到死者「對我說出她最後的心願」,鬆開一些壓力、解開一些自責的機會。
我支持「主動登記」制,因死者已無知覺,生者卻需要答案
日前對於台灣的器官捐贈是否可以考慮採「預設默許」制度,引起了一小番討論。筆者的立場一貫支持器官捐贈,但我主張維持「主動登記」制 2 。
我支持更多的推廣、行銷方法讓更多人簽下「器官捐贈同意書」。現行在醫院也會視情況進行器官勸募,但「勸募」的重點在於「募」,也就是爭取家屬的主動同意。除了支持器官捐贈的態度,同意書也代表了發生意外者人生最後的一行話,給最愛、最掛念的人。也許是一夜白髮的母親、也許是六神無主的丈夫、也許是被自責壓垮的兒女。
我不贊成採用「預設默許」制,因為死者雖無知覺,生者卻可能因此受折磨。「捐贈同意書」是保護被留下的人,同意書繼承了死者的意志,讓生者的人生時鐘,因遺愛而再次轉動。

僅以本文向大愛者與家屬致上最高的感恩之意!感謝亞東紀念醫院潘瑾慧協調師協助
註釋
- 註1:細部法案亦包含「確保國民了解生死、器官捐贈等意義」、「明確退出的辦法」,詳情可自行查閱德國相關新聞。
- 註2:【志祺七七】頻道的說明簡易而清晰,建議完整觀賞。
- 註3:捐贈率受到眾多因素影響,需要深刻的研究,不見得「捐贈者少」=「必須要改進」。也有可能是我國國民較遵守交通、注重工安,因此意外致死率較韓國低;也可能是我國急救醫術較韓國驚艷,因此意外入院者多能順利出院。故本文不使用「檢討」,而使用「檢視」。
- 註4:台灣的器官捐贈登錄中心其網站上之數據非常不完整,數據定義也和世界各國不一致,很難進行跨國間的討論和改善。
參考文獻
- 世界器官移植及捐獻註冊人數統計網站(IRODaT)http://www.irodat.org
- Adam Arshad, Benjamin Anderson, Adnan Sharif (2019) Comparison of organ donation and transplantation rates between opt-out and opt-in systems. Kidney International. 95. 1453-1460.DOI: https://doi.org/10.1016/j.kint.2019.01.036