- 【科科愛看書】我們現在習以為常的醫療技術、藥物,最初是怎麼發明的?它們是某個時代的創新理論、是多少人的心血、是多少病患的生命換來的?在《胖病毒、人皮書、水蛭蒐集人:醫療現場的 46 個震撼奇想》中,蘇上豪醫師寫下了 46 段醫療史,這些不只是故事,而是真真正正有血、有淚的醫療演進歷程。
朋友看了美國影集《紐約醫情》(The Knick)裡的場景,驚訝地說不出話來。男主角克里夫.歐文(Clive Owen)替產婦做剖腹手術時,不斷要求自己在一百秒內完成工作,一陣慌亂中,他無法在助手幫忙下控制出血,最後使患者死在手術檯上。我的朋友在不知道影集是否真實的情況下,詢問我相關意見。
- 《紐約醫情》預告片(內有些微手術畫面)
我利用頻道看了幾次,同時在 Google 查了該影集的背景,之後打電話給朋友,告訴他這樣的情節不是導演譁眾取寵的手法,而是實事求是之後,拍攝出相當接近「史實」的醫學影集。電話那頭的朋友聽了只有苦笑,因為他看了相關網路報導得到的結論,與我說的一樣。
《紐約醫情》的背景是二十世紀初紐約的「尼克博客」(Knickerbocker),由當年以《性.謊言.錄影帶》(Sex, Lies, and Videotape)一片成名的金獎導演史蒂芬.索德柏(Steven Soderbergh)指導。這是他宣布不再拍攝電影之後,轉戰電視的第一部作品,結果因太多詳實、精細的手術場面,讓不少觀眾覺得血腥,甚至作噁,一問世就引發熱烈討論。
歷史中的「柴可瑞醫師」:外科醫學之父威廉.霍斯德
據索德柏所言,他只是進行詳實的醫學研究,儘可能取得歷史資料,藉此凸顯百年前的醫療困境,希望觀眾能珍惜現在的醫療資源。男主角克里夫.歐文扮演的外科醫師約翰.柴可瑞(John Thackery),據說是以現代外科醫學之父威廉.霍斯德(William Halsted)為藍本。
他所處的二十世紀初期,麻醉技術還不夠熟練,沒有高頻電刀提供外科醫師防止手術中出血,抗生素也還沒有發明,侖琴(Wilhelm Conrad Röntgen)才剛因神奇 X 光拿到諾貝爾物理獎。當時外科醫師可以依靠的工具有限,不得不在手術中儘量求快,避免過長的時間使得「出血過多」及「術後感染」的機會增加,造成患者死亡。
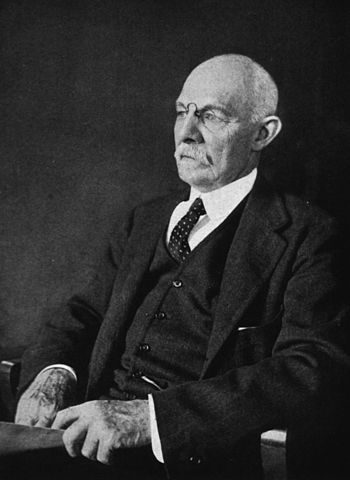
看到柴可瑞醫師逼迫自己成為一位「快刀手」的劇情,我身為一位心臟外科醫師,相當有感覺,即便現今麻醉技術進步,各種防止出血與精細的工具增加,但是心臟外科手術仍不能避免要求「beat the clock」,和時間賽跑,而且愈快愈好,避免「心肺機」在手術中使用過久,造成病患術後併發症(例如出血、中風、腸胃道出血、洗腎,甚至死亡)的風險增加。如果看了《紐約醫情》使你覺得震撼,在十九世紀中期以前,還沒有使用乙醚(Ether)這種全身麻醉的時代,外科醫師可能會被當成瘋子。以下舉的例子,主角是英國維多利亞時代的著名外科醫師羅伯.林斯頓(Robert Liston)。

90 秒完成截肢手術的「瘋狂快刀」
根據二十世紀著名的醫學史作者,同時也是醫師的理查.高登(Richard Gordon)替林斯頓所著的傳記,把他描述成一位有「瘋狂快刀」的外科醫師。林斯頓曾經替一位腳已經壞疽的患者做截肢手術,在過程不小心傷了助手,結果術後沒多久,助手及病患接連死去;也曾因為揮刀動作過大,不小心弄傷在手術檯旁邊觀看的民眾,劃開了他的皮膚,使他因為過度驚嚇而跌倒喪命。你可能覺得故事很誇張,但若能深入瞭解實情就不會覺得驚訝。在那個缺乏麻醉的時代,病患往往被餵了威士忌之後,就被綁在手術檯上,當手術刀劃下,大半患者會被嚇醒,外科醫師只得在病患的哀號聲中,儘快完成手術。
林斯頓的快刀究竟有多快呢?據高登的記錄,他大概九十秒就可以完成截肢手術;曾有一次花了兩分半鐘做截肢手術,還奉送切除睪丸;更誇張的一次手術,只花了四分鐘就將患者四十五磅重的睪丸腫瘤切除乾淨(術後還叫病患用推車將腫瘤一起帶走)。
高登的生花妙筆容易使讀者誤解林斯頓是很隨便的外科醫師,其實正好相反,他是位手腳俐落、善於創新的好醫師,而且用心照顧病患,甚至發明很多至今仍使用的器械。
他十六歲就去讀解剖學校,畢業後沒有多久就通過英國皇家外科醫師學會(Royal College of Surgeons)的認證,成為外科醫師,由於技術不錯,他在愛丁堡醫學院謀得工作,但沒做什麼重要的事,只替教授盜屍五年,供解剖課使用。後來他到了愛丁堡皇家醫院(The Royal Infirmary of Edinburgh)擔任外科醫師,不過也只能當某些教授及醫師的「影子刀手」:辛苦幾年後,卻因為技術太好,被趕出醫院。他寫信向皇家外科醫師學會求助,但流言蜚語使得他四處碰壁,只能當私人醫師,直接去患者家裡做手術。
他最後終於在倫敦大學醫院(University College London Hospital)謀得職位,因為長年累積的經驗,替很多外科醫師不敢碰的患者開刀,而且兢兢業業於治療與照顧患者,最後得到眾人的尊敬,死後甚至被提議立下塑像,以茲紀念。
當你看到高登替他寫的傳記,可能對其中的故事感到好笑或害怕,如同今天我們看到《紐約醫情》的感覺。但我必須說,在林斯頓、柴可瑞醫師所處的時代,他們的行為與其說是「冷血」與「無情」,倒不如說是在為患者尋找活命的機會。和他們處於相同世代的南丁格爾(Florence Nightingale)——這位公認的護理師始祖——在敏銳的觀察後也寫下:
「有太多手術的危險程度直接和手術時間長短成正比,外科醫師的成功和他們的速度成正比!」
因此當你看到林斯頓那個時代的外科醫師不洗醫師服時,不要覺得太奇怪,上面沾的血愈多,表示手術的數量愈多,代表有很多患者找上他。(但即便手術快速執行而成功,患者也可能被外科醫師身上的細菌殺死。)
看完以上故事,希望讀者們能想起導演索德柏的願望,珍惜現有的醫療資源。而我,只能力求自己的技術進步,讓手術做得又快又好,套用汪精衛的詩:「慷慨赴醫院,從容放心頭,引刀成一快,不負外科手!」
本文摘自《胖病毒、人皮書、水蛭蒐集人:醫療現場的 46 個震撼奇想》,時報出版。