近日 COVID-19 高端疫苗議題持續延燒,甚至有謠言直指政府會用吹箭強迫國民中鏢。然而,用吹箭打針是真的有可能嗎?它又是如何做到的呢?
一般人對於吹箭的了解,第一個想到的總是古代暗器、或是原住民狩獵的工具。但事實上,對一名獸醫師而言,吹箭其實是再稀鬆平常不過的日常。
獸醫使用吹箭,主要目的是在一定的距離之外,透過麻醉放倒兇猛或是敏感緊張的動物。舉例而言,野生動物 / 動物園獸醫師會在動物需要健康檢查,或是疑似生病時,透過吹箭放倒動物進行醫療。而動保處的獸醫師,也會透過吹箭來麻倒流浪犬貓,捕捉來進行絕育,以此控制流浪動物數量。

吹箭是如何達到注射效果的?
其實,吹箭的「箭」非常特別,是將一般的注射針巧妙改造後,讓它在刺入身體的同時,釋放出裡面的藥物。所以說,如果用一般的針,就算真的給你射中,藥也沒辦法完全打進去啦!(以為在射飛鏢嗎)
回答這個問題前,不妨先回頭想像一般打藥的狀況:護理師會先用酒精棉擦拭,然後要你深呼吸,再用超快的手速把針戳進去,並把藥推到底。最後,再拿著乾棉花按住傷口,要嚇得臉色蒼白的你自己壓迫止血。
可想而知,要使用吹箭一般沒有閒情逸致事先用酒精消毒。而一段距離外,即使能夠成功刺入,也少了一股注射藥劑進去目標物體內的推力。
因此,改造的第一步在於創造出一個打入身體後才出現的「推力」!簡略地說,透過剪開針筒尾端,並將另一個空針筒的活塞取出,塞入尾羽毛線(像是羽毛球一樣為了在空中穩定!),最後,再將附有毛線的活塞塞入針筒尾端,在這個多出的空間內灌入瓦斯氣後,就創造出了一種壓力!
第二步,是讓藥物不會在打入身體前就不小心噴出來!這裡小巧思是,把針頭開口封起來後,在側邊開一個小開口,並用套子蓋住。這個目的在於,在刺入身體時,套子順勢被推開後,才會顯露出側開口。
此時,加上瓦斯氣的推力,就可以一氣呵成地把藥物打入身體內!
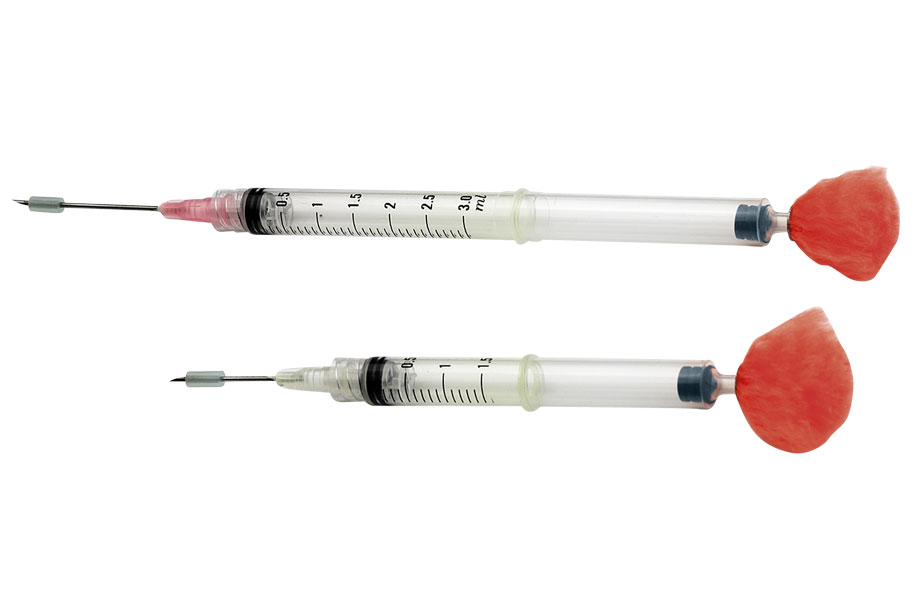
完成了超炫改良注射針後,只要再找一根空心長管子,就準備好吹箭的工具了!雖然簡單說就只是用力吹氣,但其實這是很考驗技巧的一項技術,尤其是在目標會移動的狀態下!而老練的獸醫師,可以神準地在 10 公尺以上的距離準確擊中目標!

其實除了看似土派用吹的吹箭之外,還有很炫的空氣槍可以用科技的力量來取代吹氣的噴射力,但因為屬於管制品,且價位較高,目前還是以傳統吹箭法為主。
通常吹箭會瞄準哪裡?
其實給藥途徑很多,有分成皮內、皮下、肌肉以及血管。而吹箭這種方式主要就是透過肌肉注射,如果是需要打皮內、皮下或是血管的藥物劑型或劑量,則不適合透過吹箭的方式給予。
那一般吹箭會瞄準哪裡的肌肉呢?一般會瞄準肉多的地方!獸醫通常會瞄準動物的臀部、大腿等肉多且面積大的地方,提高出擊的成功率。
網傳要保護手臂跟脖子,老實說這些部位真要射中還真不簡單!不提手是很靈活且擺動幅度大的部位。脖子不但肉不多,更是有豐富血管神經的地方,如果是特意瞄準脖子,根本是想謀殺了吧!
總結而言,利用吹箭的方式打疫苗,理論上絕對是可行的!然而,說政府會用吹箭的方式強迫施打高端疫苗,讓民眾心生恐懼,絕對不是一件對疫情有幫助的事。
參考資料
- 台灣 CDC 疫苗簡介
- Warren, R. J., et al. “A modified blow-gun syringe for remote injection of captive wildlife.” Journal of wildlife diseases 15.4 (1979): 537-541.