- 作者/白映俞醫師
- 本文轉載自 Care Online 照護線上《停經婦女如何面對骨質疏鬆?醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!

「早上我婆婆去公園運動,跌倒後就站不起來了!」心急的媳婦在急診說著。
醫師指著螢幕上的X光說:「依婆婆目前腳的狀況看來,髖關節這邊斷了喔!」
「怎麼會這樣?」媳婦不解地問:「她都有在吃補品,怎麼會輕輕跌倒一下就骨頭斷了呢?!」
欸害欸害!骨頭不能就這樣給我斷掉啊!
這通常是骨質疏鬆引起的,而很不幸的是,大家常常是到了骨折發生的時候,才知道自己的骨質並不夠!那如果想要照護骨質,究竟什麼時候要擔心自己患有骨質疏鬆?什麼時候很有可能會骨折?什麼時候該吃藥?吃什麼藥有用呢?
今天我們根據 2019 年一月出刊的歐洲指引,來看看專家們對「停經後婦女」在「骨質疏鬆的診斷與治療上」有哪些現行建議。
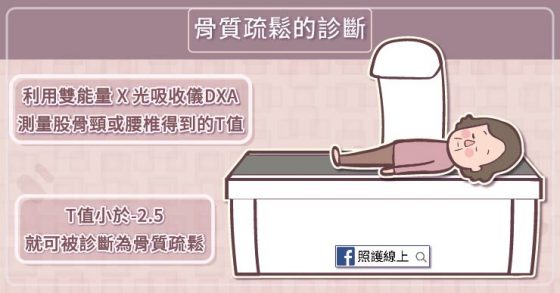
根據雙能量 X 光吸收儀 DXA 測量股骨頸或腰椎得到的 T 值,T 值小於或等於 -2.5 就可被診斷為骨質疏鬆。(認識骨質疏鬆的測量方式,請看:腳跟的骨密度可以診斷骨質疏鬆症嗎?)
根據臨床上狀況不同,如果不適合上述測量方式或測量位置的話,也可以依據其他方式或其他位置得出的結果診斷骨質疏鬆。(例如說,患者已經骨折,無法用腰椎或髖部測定,可用非慣用手的前臂橈骨 1/3 處替代。)
如果測出來的結果是 T 值介於 -1 到 -2.5 之間,可以稱為「骨質密度低」,但這還不算上是到疾病的狀態。
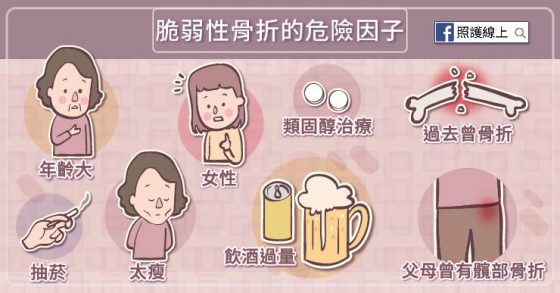
以下均為潛在的骨折危險因子:年齡(變大)、性別(女性)、 BMI 太低(太瘦)、過去曾骨折、父母曾有髖部骨折、接受類固醇治療、目前有抽菸習慣、每日喝酒喝超過 3 單位等因素。(了解與骨質疏鬆有關的骨折)
如果身高少了4公分,或開始駝背,就要注意是否有脆弱性骨折。
如果不適合測量骨質密度,也可以抽血驗代表骨頭生成與骨頭吸收的骨頭指數,來預測是否患者容易脆弱性骨折。
那……我該怎麼知道我有骨質疏鬆啊?
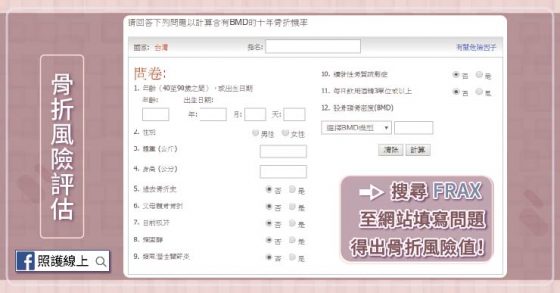
利用「骨折風險評估工具 (Fracture Risk Assessment Tool,簡寫為FRAX) 」可以用來評估停經後女性的骨折風險。如果算出來是中度骨折風險,要再用雙能量 X 光吸收儀 DXA 確認骨質密度,並再根據這數值重新估算骨折風險評估工具的結果。
如果真的沒辦法測到骨質密度,還是可以去算「骨折風險評估工具FRAX」的結果。
「骨折風險評估工具FRAX」的結果會受以下幾個因素影響:有沒有使用類固醇、腰椎的骨密度、骨小樑分數、髖部軸長度、跌倒史、是否有第二型糖尿病。
萬一有以下狀況要擔心是否已經有骨折:身高比過去少4公分,人變駝背,最近開始長期使用類固醇,骨質密度T值小於或等於-2.5。
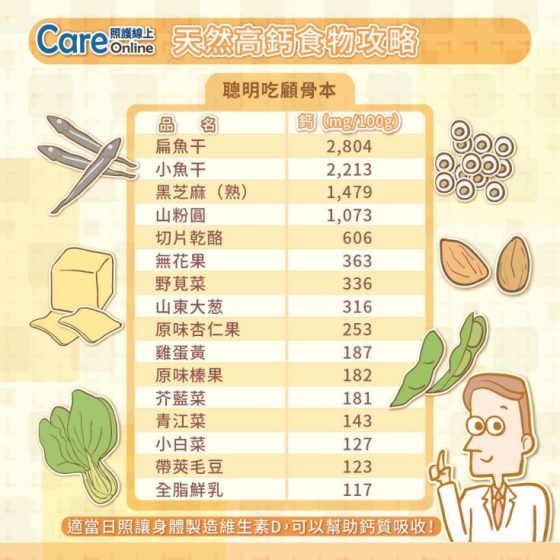
這樣吃,骨頭更健康!
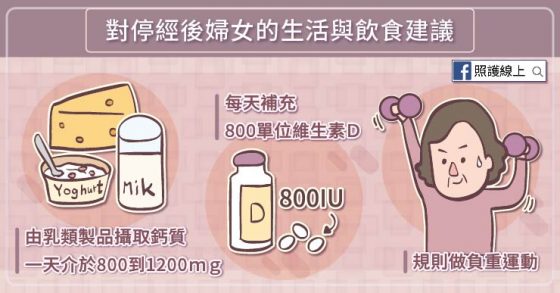
請攝取足夠的鈣質,最好是藉由乳類製品攝取鈣質一天介於 800 到 1200 mg 之間,同時也要吃足夠的蛋白質。
若本身是停經後婦女,且骨折風險高,可以每天補充 800 單位的維生素 D。
如果每天真的無法從飲食攝取到 800 mg 的鈣,可以考慮補充鈣質營養品。如果有維生素 D 缺乏的證據,也可以補充維生素 D 。
規則地依個人狀況做負重運動。過去若曾有跌倒問題者,要審慎評估狀況。
給停經後婦女的藥物建議
大部分的停經後婦女骨質疏鬆患者,是可以接受口服雙磷酸鹽類藥物治療的。對無法接受口服藥物的人,可以考慮靜脈注射(針劑類)的雙磷酸鹽類藥物,或單株抗體。
另外也可以考慮在婦女停經後補充女性荷爾蒙。針對骨折高風險者,則可使用副甲狀腺的藥物。
使用雙磷酸鹽類藥物 3 到 5 年之後,要重新評估患者的狀況。萬一出現任何新的骨折事件,無論何時都得重新評估骨折風險(意思就是說不用等固定的幾個月、幾年後再評估)。
一般當患者停止治療的時候,骨折機會就升高了!
一旦停用單株抗體藥物,骨折機會容易反彈升高,若要停用藥物最好要改成雙磷酸鹽類藥物。
至於接受治療超過十年以後的患者接下來要怎麼做?還需不需要繼續吃藥?目前沒有較好的指引,醫師可依照患者狀況做個人化評估。
需要藥物治療的時間點
不同地區、國家建議該治療的時間點並不同,但基本上都可根據「骨折風險評估工具」算出的主要脆弱性骨折風險值與髖關節骨折風險值,來決定藥物介入時間點。(根據台灣國健署的資料,若 FRAX 得出結果主要骨鬆性骨折風險數值小於 10%,或髖骨骨折風險小於 1.5% ,屬於低風險,不需治療。根據台灣骨鬆協會 2017 年的指引,建議主要骨鬆性骨折風險數值大於 15% ,或髖骨骨折風險大於7%者需要藥物治療的介入)
若超過 65 歲以上的女性過去曾有脆弱性骨折,可以直接接受骨質疏鬆的藥物治療。骨質疏鬆的測量較適合剛停經、較年輕一些的女性族群。
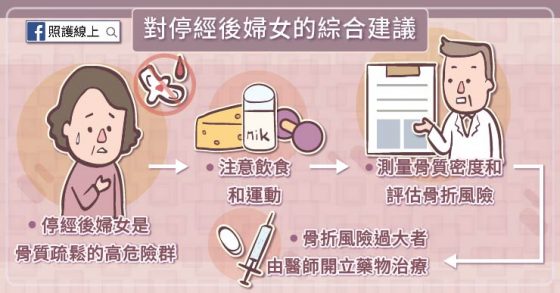
看完以上建議,要提醒大家,如果您是停經後的婦女並擔心自己有骨質疏鬆的危險,可以先找醫師測量骨質密度,並計算「骨折風險評估工具 FRAX 」,了解自己骨折的風險。如果風險已經很高了,就請依照指引補充藥物;若風險還在可接受範圍,就靠著飲食與運動多保護自己的骨質囉。希望大家不要在骨折的時候才意外發現自己患有骨質疏鬆喔。
- 本文轉載自 Care Online 照護線上《停經婦女如何面對骨質疏鬆?醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上LINE官方帳號,健康資訊不漏接!
https://line.me/R/ti/p/%40careonline