- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《莫名反覆性腹痛、腹瀉、消化性潰瘍、低血糖,當心神經內分泌腫瘤,突破晚期治療瓶頸,醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

蘋果創辦人賈伯斯因為胰臟腫瘤辭世,然而奪走賈伯斯性命的並非胰臟癌,而是神經內分泌腫瘤(neuroendocrine tumor)。
林口長庚醫院腫瘤科黃文冠醫師表示,神經內分泌腫瘤常發生在消化道,例如胃、小腸、大腸、胰臟等處;值得注意的是,國外的神經內分泌腫瘤是以小腸居多,台灣則是以直腸最多,患者往往是做大腸鏡、直腸鏡時,意外發現神經內分泌腫瘤。
神經內分泌腫瘤是指起源於各種神經內分泌細胞的腫瘤,顧名思義就是具有神經和內分泌這兩種成分,黃文冠醫師指出,神經的意思是,它的結構跟神經元某些部分有點相似,具有比較緻密的核心顆粒。內分泌的意思是,這種腫瘤具有內分泌的功能,可能會分泌胰島素、胃泌素、升糖素等激素對人體造成影響。
神經內分泌腫瘤可分成「功能性」和「非功能性」,黃文冠醫師解釋,大約 20% 至 30% 的神經內分泌腫瘤屬於「功能性」,因為腫瘤分泌激素到血液中,而產生相對應的症狀,不同的激素會造成各種不同的症狀,例如消化性潰瘍引起腹痛、腹瀉、血糖異常升高或降低引起暈眩、咳嗽甚至引發喘鳴,或皮膚潮紅等。
大約 70 至 80% 的神經內分泌腫瘤屬於「非功能性」,這些腫瘤可能也有分泌激素,但是因為分泌的量較少,而沒有產生對應的生理活性,病人不會表現出相關症狀,但是抽血、驗尿還是會發現某些數值異常升高。
神經內分泌腫瘤是源自於神經內分泌細胞,黃文冠醫師指出,由於人體的各個器官,或多或少都具有神經內分泌細胞,所以都有可能產生神經內分泌腫瘤。較常見的是發生在消化道,約占 70% 至 75%,如膽、胃、小腸、大腸、直腸、胰臟等;大約 20% 至 25%,是發生在呼吸系統;出現在其他內分泌器官較為罕見,如甲狀腺、腎上腺等。
由於大部分病人沒有明顯症狀,不容易察覺神經內分泌腫瘤,往往是健康檢查作胃鏡、大腸鏡時意外發現。黃文冠醫師說,至於有症狀患者,在診斷上仍有相當複雜度,因為腹痛、拉肚子、咳嗽、暈眩等非特異性症狀很容易跟其他疾病混淆,無法在第一時間診斷,所以從症狀發生到確診神經內分泌腫瘤,可能會經過大概 5 至 7 年。
大家如果有消化性潰瘍、低血糖、腹瀉、暈眩等症狀,持續反覆性且莫名查不出原因,務必就醫接受評估或進一步檢查。
突破晚期神經內分泌腫瘤治療瓶頸
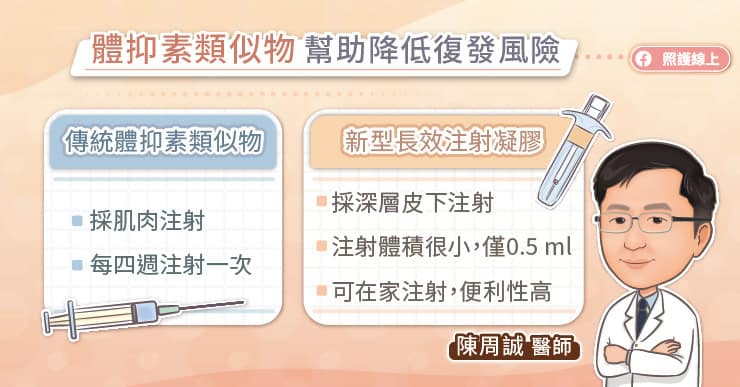
神經內分泌腫瘤的治療方式很多元,黃文冠醫師說,「開刀是最優先的治療考量,如果第一時間沒辦法開刀,可以使用生長抑制素、標靶治療、化學治療、放射性核素療法等。醫師會根據是否有功能性症狀、病理分期、腫瘤大小、腫瘤、腫瘤檢體生長抑制素受體表達情況、腫患者的身體狀況等因素,並整合各科別的專業,擬定合適的治療計畫。」
如果腫瘤較小顆,能夠接受手術的患者,相對預後較好,黃文冠醫師說,因為神經內分泌腫瘤的生長相對緩慢,術後只要定期追蹤即可。
如果發現時已經無法開刀、或是轉移、復發等相對比較晚期的患者,就會需要全身性治療,但往往經過生長抑制素、標靶治療、化學治療後,疾病可能還是漸漸惡化。
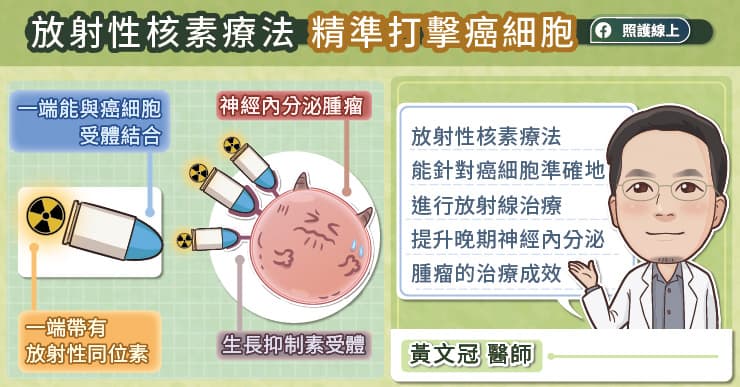
為了突破治療瓶頸,目前還可以使用放射性核素療法例如鎦。黃文冠醫師說,因為神經內分泌腫瘤常具有很豐富的生長抑制素受體,放射性核素療法便是將放射同位素與能夠和生長抑制素受體結合的藥物綁定在一起,如此一來,藥物就像精準導引的飛彈,一端能與神經內分泌腫瘤結合,一端能發出放射線,針對腫瘤細胞準確地進行放射線治療,有助於提升晚期神經內分泌腫瘤的治療成效。
因為放射性核素療法需要利用生長抑制素受體,所以腫瘤細胞的生長抑制素受體必須呈現陽性,才有辦法發揮作用。黃文冠醫師說,患者可以和醫療團隊詳細討論,共同選擇合適的治療方案。
貼心小提醒
神經內分泌腫瘤大多沒有症狀,如果出現症狀,可能會以反覆腹痛、腹瀉、潰瘍、低血糖、暈眩來表現,黃文冠醫師提醒,如果有相關症狀且反覆發作卻查無明顯原因,務必盡快就醫,才能及早發現,把握治療時機!
- 歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接