上篇文章中,我們介紹了群體免疫的作用原理:如果人口中有一定比例的人免疫於該疾病,則將人與人之間大部分的傳染路徑阻斷,傳染病就無法散播開來。
這就類似於一則謠言如果人人都是智者不口耳相傳,這則謠言也就無法傳播。此時,腦中不自覺響起一首老歌:人生短短幾個秋呀,錯頻了…;應該是「流言傳來傳去,說不停,不知道何時能平息」。
而近年來,反疫苗爭議也如謠言一般四處流傳。

反對接種疫苗的各種理由(謠言)?
關於接種疫苗爭議,最為知名的例子是在 1998 年,一位英國醫師在醫學重量級期刊《刺胳針》(The Lancet)上發表了一篇論文,內容指出接種三合一疫苗(麻疹、腮腺炎、德國麻疹)會造成孩童自閉症的發生率上升。此消息一出,真是轟動武林、驚動萬教,大大的降低當時接種疫苗的意願而麻疹感染數隨後也破了新高。但醜陋的真相是該英國醫師獲得資金援助,此資金來源是向疫苗製造商提出訴訟的當事人。
《刺胳針》期刊已在 2010 年公開聲明撤回此篇論文,許多研究人員也證實疫苗與自閉症之間沒有因果關係。這種利用知名期刊的影響力來混淆大眾視聽的詐欺手段,造成國家社會的傳染病風險升高,現今看來真的是個比悲傷更悲傷的故事。

如果你的身邊有人反對疫苗,像是家長拒絕讓小孩打疫苗,往往是基於以下三種理由:
-
疫苗沒有必要,質疑疫苗的有效性。
有些反對者認為近年感染病人數下降,使用疫苗並非主因,而是改善環境和個人衛生的最終結果。或有些人主張許多疫苗引發的免疫力是暫時的(因為需要追加疫苗接種),而患病後仍存活的人會有永久免疫力。
以上的說法其實沒有科學根據,因為在疫苗使用之前,傳染病發生率往往隨著時間而波動,但在疫苗使用後發生率幾乎降到零。另外,如果期待靠著患病後獲得永久免疫,要先能克服存活的這道關卡,要付出的風險與成本未免也太大。
-
疫苗有副作用,質疑疫苗的安全性。
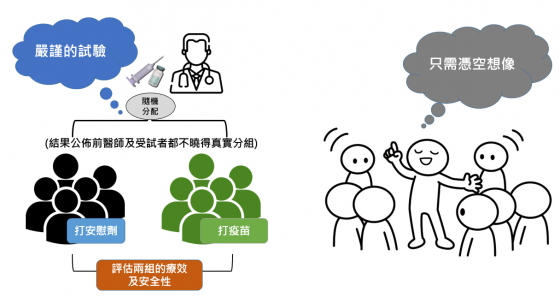
不可否認,任何疫苗皆有可能出現副作用,但在正式上市前,都須先經過多次臨床試驗,包括大型的「隨機分配—安慰劑對照組—雙盲實驗」,嚴格把關以證實其安全及有效(下圖)。臨床試驗藉由隨機分組,並且在結果公開之前不讓醫師及受試者曉得誰打的是真的疫苗,以達到完全的公平性。在科學驗證的必要條件下,使得無效、不安全的產品根本不可能被核准上市。
事實上疫苗可能產生的嚴重併發症比例極低,而且併發症風險遠遠比未施打疫苗的患病風險小很多。這如同開車繫安全帶可能造成乘坐的不舒適,也無法百分之百保證安全,但它確實是能有效降低車禍死亡風險的辨法。
-
強制接種疫苗,質疑違反基本人權。
有些反對者認為政府不能侵犯個人選擇醫療方式的自由。但自由的前提是建立在「不妨礙他人同等自由」的情況,不接種疫苗有可能為自己或他人帶來感染風險,甚至使他人死於原本可以預防的疾病。
以上這些質疑點的根源都是基於「懷疑科學」,硬是要漠視整體科學證據和邏輯。十分可悲的是,在這個資訊爆炸的時代,不看資訊會與世界脫節,但看了錯誤的資訊卻易與事實脫節。假消息對社會群體的影響力及散播速度,常常大於那些真知灼見,令人不勝唏噓。
既然大多數人打疫苗,自己是否就可以不用打針了呢?
的確,從衛福部的「傳染病統計暨監視年報」中,能夠發現近年來台灣的各項兒童預防接種疫苗完成率幾乎都在 90% 以上,公費季節性流感疫苗針對高風險族群的接種率也接近 50%,看起來似乎能達到群體免疫門檻。但羅馬不是一天造成的,這樣的成果是靠著多年累積、與絕大多數人的配合才能積沙成塔。當然你也可以自認為身體健康,比較不容易被疾病感染,然而儘管一件事是隨機發生的,人的觀念仍容易傾向於覺得自己遇到負面事件的機率遠比別人低得多,我們要小心落入「樂觀偏誤」的觀念陷阱。
再簡單用一句話說穿了,接種疫苗能獲得「直接保護」,期望群體免疫的「間接保護」有著太多不確定性。群體免疫門檻有點雲深不知處,首先每名接種疫苗的人並非百分之百能產生抗體、具備絕對的免疫力;再來是傳染力強的疾病,其群體免疫門檻值往往高到難以達成。

接種疫苗除了保障自己,還能保護誰?
生病時服藥大家都習以為常,健康時接種疫苗預防疾病也應該以同樣的心態看待。接種疫苗應該被視為是種責任,除了對自己的健康負責,群體免疫可以保護的少部分人,請留給以下這幾類族群,因為他們可能是你所重視的家人與朋友:
- 無法或不適合接種疫苗的人(年齡太小、對疫苗成份過敏、患有禁忌症)
- 已接種疫苗但達不到預期免疫反應的人(疫苗無法百分之百產生抗體)
- 因服用藥物導致免疫力低下者(例如器官移植服用抗排斥藥物的人)
雖然,疫苗還不是對抗傳染病的零缺點方案,假如某一天發展出比疫苗更好的替代方案,例如可以清除血液中病原及毒素的奈米機器人(nanorobot),或許屆時可以再考慮疫苗是否能被取代。現實是,疫苗仍為目前預防疾病最有效的方法,由衷希望不要因為謠言的流竄,提高了防疫工作的困難度。寫至文末,感慨在資訊不發達的 1980 年代就能靠著每一個人的攜手同心撲滅了天花病毒,而在這人手一支智慧型手機資訊發達的年代,人心思想是否有跟上腳步?可別讓人類自己成為防疫工作的最大絆腳石了。
參考資料
- Wakefield AJ, et al. Lancet. 1998;35:637-41. (撤回的論文)
- The power of herd immunity | Romina Libster
- Wolfe RM, et al. BMJ. 2002;325:430-2. Anti-vaccinationists past and present.
- Centers for Disease Control and Prevention. Some common misconceptions about vaccination and how to respond to them.
- 衛生福利部疾病管制署:傳染病統計暨監視年報
- 王冠云,CASE 報科學,「最衰的不是我」——小心落入樂觀偏誤陷阱!
- 古彥男 醫師,如果大家都不打疫苗-流感疫情揭露的醜陋真相
- Esteban-Fernández de Ávila B, et al. Science Robotics. 2018;3: eaat0485. (奈米機器人)
- WHO Factsheet. Smallpox.