伊波拉也在西非蠢蠢欲動中。為了提供讀者最棒的防疫資訊,沃草的柳林瑋醫師、Re-lab的吳培弘與王成祥、三少二設計的張志祺,還有CDC的鄭皓元醫師花了數週心力,查閱各類文獻,經過多次討論製作出這份最棒的伊波拉資訊視覺畫圖表,希望各位朋友能夠廣為轉發分享!
最強的防疫除了堅強的醫護團隊,更重要的是民眾對於傳染病有正確的認識。讓我們一起攜手,準備迎擊這場伊波拉的挑戰!
自1976年在中非的薩伊(現今的剛果共和國)和蘇丹爆
為此,世界衛生組織在八月已宣布此次西非伊波拉疫情為「國際間重要公共衛生事件」,號召世界各國幫忙投入防疫,否則放任這把火繼續燒下去,遲早會有越來越多的國家受到影響,即使遠在東南亞的台灣,也不見得可以完全避免被此一風暴波及。
【參考資料】
- WHO: Ebola situation report
- 台灣CDC: 西非最新疫情
- US CDC: Ebola outbreaks chronology
- NEJM: Ebola Virus Disease in West Africa — The First 9 Months of the Epidemic and Forward Projections
- NEJM: Clinical Illness and Outcomes in Patients with Ebola in Sierra Leone
伊波拉病毒感染的初期症狀特異性不高,掉以輕心延遲就醫的結果,往往是病情快速惡化後一發不可收拾,死亡率高達70%。
也因此,疫情發生的初期,並不容易第一時間就確認是伊波拉病毒所造成的疫情。
【參考資料】
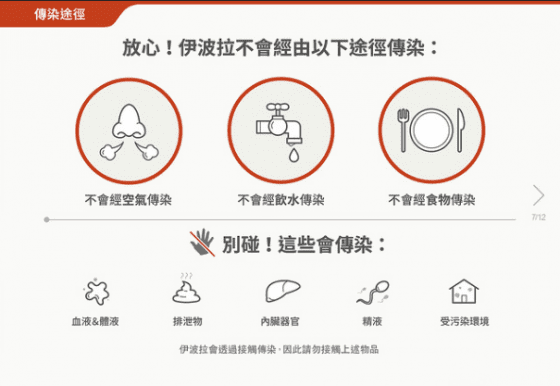
【參考資料】
- 台灣CDC: 伊波拉病毒感染專區
- WHO: Ebola virus disease – Fact sheets
- US CDC: Ebola Virus Disease – Transmission
- US CDC: Review of Human-to-Human Transmission of Ebola Virus

歷史上的伊波拉病毒疫情主要發生在中非和西非靠近熱帶雨林的邊緣村,此次疫情是擴散到人口密集市區,也是史上最大規模一次的疫情爆發。
伊波拉病毒屬於絲狀病毒的一種,宿主為果蝠,到目前為止共有五個亞種被發現,其中三種曾引起人類疫情爆發,本次西非疫情為最常出現疫情爆發,也是致死率最高的亞種「薩伊型」所引起。
雖然殺傷力強,但伊波拉病毒具有套膜,在環境中的存活力並不是特別堅強,標準的消毒方法即可有效的殺死伊波拉病毒。也因此,謹慎的使用個人防護設備和執行環境清消,是對付伊波拉疫情相當重要的一個環節。
雖然在西非疫情疫情失控之後,許多藥廠紛紛加速了疫苗研發的腳步,但目前暫時還沒有已完成研究的疫苗能夠預防伊波拉病毒感染。
【參考資料】

然而伊波拉病毒感染的初期症狀主要有:高燒、頭痛、肌肉痛,常見腸胃道症狀如嘔吐、腹瀉、腹痛。初期並不是十分容易辨識。
因此,相關的接觸史及旅遊史十分重要。
【參考資料】
- 台灣CDC: 伊波拉病毒感染專區
- US CDC: Ebola virus infection – Signs and Symptoms
- WHO: Ebola virus disease – Fact sheets
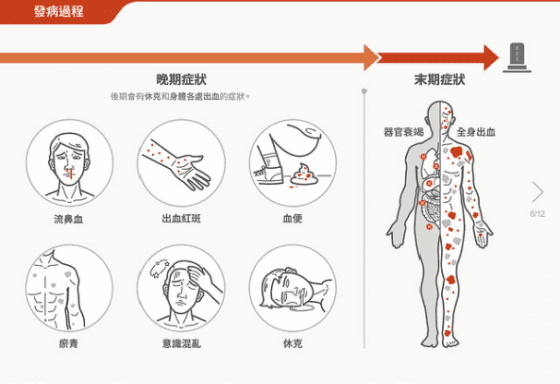
【參考資料】
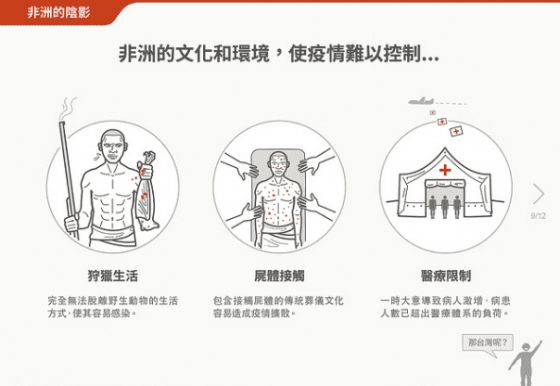
此次西非疫情的源頭目前推測可能是在幾內亞靠近獅子山與賴比瑞亞邊境,三國交界附近的一個小村莊中開始,也可能是因為和野生動物的接觸而被感染。但因為西非並不是之前伊波拉病毒疫情常出現的地方,因此等到大家發現這波疫情其實是由伊波拉病毒所引起,已經是疫情發生並慢慢散布出去的幾個月後了。
目前疫情最嚴重的仍以一開始的西非三國為主:幾內亞,獅子山,和賴比瑞亞。幾內亞的鄰國馬利最近開始出現零星個案,後續疫情是否會繼續延燒也值得關注。
伊波拉病毒會持續在非洲出現零星流行,有其社會及文化上的意義。例如當地經濟水準極低,無法完全脫離和野生動物會有接觸的生活方式(狩獵,採集,打野味);會接觸屍體的葬儀文化;衛生醫療體系的不足。
伊波拉病毒感染需要很好的支持性治療,照顧的醫護人員需要完善的防護裝備,阻止疫情擴散需要非常多的公衛人力投入,此次疫情會迅速擴大的其中一個原因,便是因為流行爆發在人口較多的首都,在一開始輕忽的狀況下,病人數量短時間內累積到當地的衛生醫療體系難以負荷的程度。
【參考資料】
- NEJM: Ebola — Underscoring the Global Disparities in Health Care Resources
- NEJM: Ebola 2014 — New Challenges, New Global Response and Responsibility
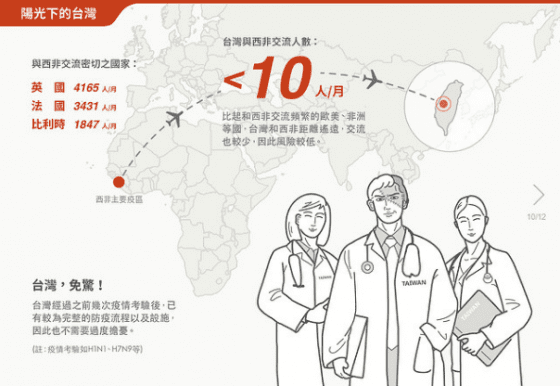
第一,台灣與西非雖有交流,但人數不多。旅客往來最頻繁的,還是歐洲跟美國,這些才是風險最高的國家。但中國與非洲國家貿易往來日漸密切,也依舊不容輕忽。
事實上台灣每個月跟西非疫區國家的往來人數不到10人,在這些國家紛紛實施出境管制的狀況下,真正會接觸到伊波拉病人的機會極低。
其次,台灣相較西非,醫療及防疫體系相對完善,在SARS的慘痛經驗後,政府與民間合作建立了完整的防疫體系和應變準備,不僅在H1N1大流行時展現了亮眼的成績,後來又經過H7N9的考驗,相信即使伊波拉病毒出現,在做好準備的狀況下,也能夠像是奈及利亞和塞內加爾一樣,有效地把可能的流行爆發阻絕下來。
【參考資料】
- 台灣CDC: 伊波拉病毒感染專區。專業版
- 疫情報導: MERS-CoV與伊波拉病毒出血熱對我國風險評估比較
- Lancet: Assessment of the potential for international dissemination of Ebola virus via commercial air travel during the 2014 west African outbreak
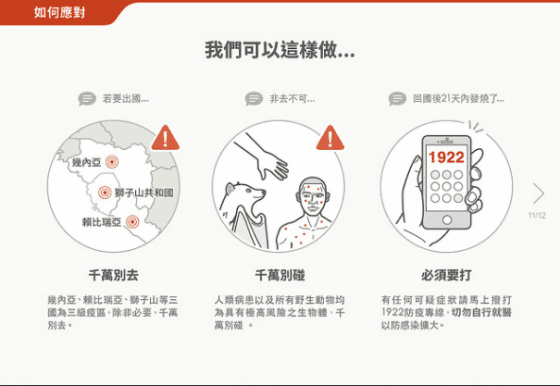
- 掌握疾管署的旅遊風險警告:幾內亞、賴比瑞亞及獅子山等3國的旅遊警示為第三級:警告(Warning),如非必要不要前往該地區。
- 如果非不得已得前往疫區,盡可能不要接觸病人或野生動物,並注意個人衛生與適當防護。
- 從疫區回國,有相關旅遊史、接觸史的民眾,若在返國21天內出現發燒、嘔吐、腹瀉、皮膚出疹等不適症狀,千萬記得打1922疾管署防疫專線,會有專人協助你就醫。若已自行就醫,務必主動告知醫師旅遊史、接觸史。
【參考資料】
- 台灣CDC:伊波拉病毒感染專區
- 台灣CDC: 因應伊波拉病毒感染旅遊建議
- 台灣CDC:伊波拉病毒感染 – 旅遊及檢疫指引
- US CDC: Travel Notices for Ebola Virus Disease

要成功阻止傳染病的流行,每個人的參與都會是非常重要的一部分,因此讓我們從自己做起吧!疾管署的網站隨時都會更新疫情的第一手消息,三不五時上去更新最新訊息,你的一小步,就是防疫的一大步!
【參考資料】


































-200x200.jpg)