- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《免疫治療接續標靶治療,提升肺鱗癌治療成效、優化生活品質,「醫病共享決策」創雙贏,專科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

一名 50 多歲有多年抽菸史的王先生(化名),在診斷為肺鱗癌後,陸續接受了手術治療、免疫合併化學治療,但病情仍持續惡化。經與主治醫師討論後,王先生改以二線口服標靶藥物治療,幸運的是,他對口服標靶藥物的反應很好,治療過程中的副作用也較化療輕微,目前已穩定控制七個月,持續在門診追蹤。口服藥物的便利性,不僅讓他維持正常的工作與生活,也提升了生活品質,對抗癌充滿信心。
肺鱗癌潛伏危機 抽菸與空污成致命元凶
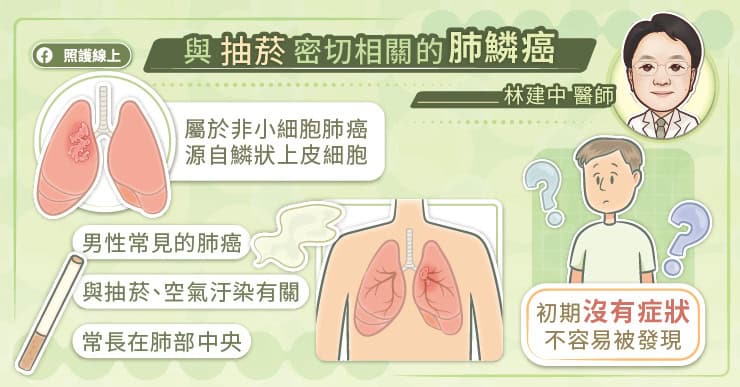
國立成功大學醫學院附設醫院胸腔內科林建中醫師說明,以肺癌來說,在台灣最常見的是肺腺癌、其次則是肺鱗癌,肺腺癌較常見於無抽菸史的女性,且腫瘤多位於肺部周邊區域;而肺鱗癌恰恰相反,常發生於有吸菸史的男性,且與空氣汙染有顯著相關性,腫瘤位置多半發生於肺部中央區域。
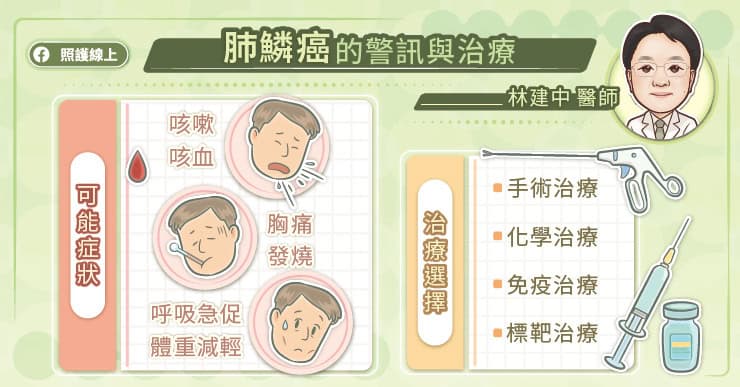
肺鱗癌初期沒有症狀,不容易發現,但隨著腫瘤進展,可能出現咳嗽、咳血、胸痛、發燒、呼吸急促、體重減輕等症狀,且由於肺鱗癌好發於肺部中央,所以比肺腺癌容易出現咳嗽、咳血的狀況。
免疫、標靶治療接續出擊 助延後化療使用時機
由於肺鱗癌沒有所謂的「驅動基因」,目前較少標靶藥物可以使用,不過相較於男性,女性的肺鱗癌跟抽菸比較沒有關係,林建中醫師建議「若經濟許可下,女性肺鱗癌病友,可以接受基因檢測,嘗試找尋基因突變。」
目前肺鱗癌第一線治療方式多會以免疫治療、化學治療為主,不過,治療一段時間後,仍可能產生抗藥性,而讓病情漸漸變化。林建中醫師表示,以往在出現抗藥性後,就會進入化學治療,但現在有健保給付的二線口服標靶藥物可以使用,相較於化學治療,口服標靶藥物的副作用較少,能夠維持病友的生活品質,且採用口服,便利性高,有助提升治療遵從性。根據美國真實世界數據研究顯示,肺鱗癌病友在免疫治療後接續使用口服標靶藥物,無惡化存活期可達到 7.3 個月,幫助延後化療使用時機。

肺鱗癌治療獲健保助力 醫病共享攜手抗癌
肺癌治療持續進步,目前也有越來越多的治療工具陸續通過健保給付,使醫病共享決策越來越重要。林建中醫師強調,從初確診開始,病友一定要與醫師詳細討論,根據病況、身體狀況、經濟等,共同選擇適切的治療方式;當病情出現任何變化時,也應隨時提出,才能適時調整治療策略,達到理想的治療成效。
現今癌症衛教資源相當豐富,透過衛教、媒體宣傳、病友團體,都能讓病友對疾病有更多的認識,進而提升治療的意願,「堅持不放棄」,相信未來能看見更多治療生機!
筆記重點整理
一、 肺鱗癌較常發生於男性、具有抽菸史、與空氣汙染有關,常長在肺部中央。肺腺癌較常發生於女性、沒有抽菸史,常長在肺部邊緣。
二、 肺鱗癌初期沒有症狀,不容易被發現。隨著腫瘤進展,可能出現咳嗽、咳血、胸痛、發燒、呼吸急促、體重減輕等症狀。由於肺鱗癌常出現在肺部中央,所以比肺腺癌容易出現咳嗽、咳血的狀況。
三、 確診肺鱗癌後,治療方式大概會以化學治療、免疫治療為主。如果免疫指標 PD-L1 達 50% 以上,可以單獨使用免疫治療藥物;如果 PD-L1 介於 1% 至 49% 間,可使用免疫治療搭配化學治療。
四、 治療一段時間後,肺鱗癌可能產生抗藥性。以往在出現抗藥性後,就會開始使用化學治療,現在有口服標靶藥物可以使用。根據美國真實世界數據研究顯示,肺鱗癌病友在免疫治療後接續使用口服標靶藥物,無惡化存活期可達到 7.3 個月,幫助延後化療使用時機。
五、 相較於化學治療,口服標靶藥物的副作用較少,能夠維持病友的生活品質,且採用口服,便利性高,有助提升治療遵從性。
- 本文轉載自 Care Online 照護線上《免疫治療接續標靶治療,提升肺鱗癌治療成效、優化生活品質,「醫病共享決策」創雙贏,專科醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接