- 作者/ 照護線上編輯部
- 本文轉載自 Care Online 照護線上《年長者容易輕忽喘、疲、累,嚴重主動脈瓣膜狹窄存活率下降,心臟血管外科醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

80 多歲的張阿姨進行心臟超音波檢查,發現瓣膜開口已狹隘至 0.6 公分,卻因無感到症狀而拒絕手術治療,後續追蹤至狹隘處小於 0.4 公分時,才聽從醫師建議進行人工瓣膜置換,張阿姨術後體能躍進,才驚覺過往爬一樓就必須休息的狀況,其實就是發生瓣膜狹隘而未自覺。
臺大醫院心臟血管外科紀乃新醫師表示,一般 70 歲以上長者,若主動脈瓣膜開口面積接近 1 平方公分或者以下,每年恐會持續狹窄約 0.1 公分,而開口面積狹窄至 1 平方公分以下,建議應介入治療,但台灣的銀髮患者忍耐度高、病識感較不足,很多患者暈倒後才願意治療,而錯失黃金的心臟治療期。
主動脈瓣膜狹窄症狀勿輕忽,嚴重者存活僅一年
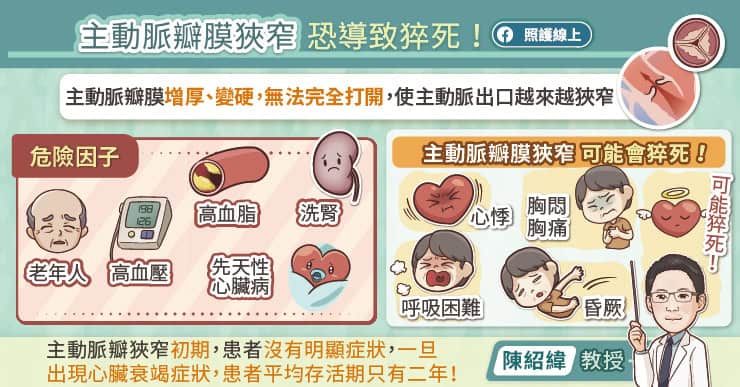
瓣膜像是心臟裡的門及開關,當心臟收縮時,瓣膜會打開,讓血液朝著主動脈方向前進,而瓣膜的葉片非常柔軟、像紙一樣薄;隨著年紀增長,瓣膜鈣化就會增厚,造成狹窄,是高齡者常見的退化性疾病,平均發生在 80 到 90 歲。
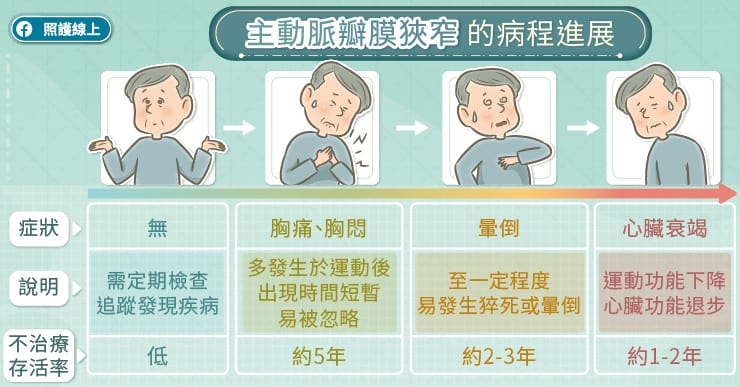
輕度的瓣膜狹窄,理論上可以和平共處,但當瓣膜開口面積小於 1 平方公分時,定義為嚴重的主動脈瓣膜狹窄,主要症狀有四種:第一種就是完全沒症狀,但存活率也會比正常人低, 需透過定期檢查追蹤發現疾病。
第二種症狀是胸痛、胸悶,出現時間很短暫,多半發生於固定運動量之後,只要休息 2、3 分鐘就改善,造成許多人常忽略此現象,而這類患者若不接受治療存活率約剩 5 年左右,進行治療就會改善。
第三種症狀是暈倒,主動脈瓣膜狹窄時,心臟壓縮出去的血量會變少,而壓力也會增加,所以狹窄到某個程度,就可能發生猝死或是暈倒,這也表示存活率可能剩 2 至 3 年。最後一種就是心臟衰竭,這類患者身體運動功能下降、心臟功能也退步,存活率可能只剩 1 至 2 年。
紀乃新醫師提醒,病症跟存活率息息相關,一旦出現,請盡快就醫檢查。
心臟瓣膜手術複雜度高,術式應首重安全性
心臟手術首重「安全性」,其次是「有效性」,根據患者不同狀況選擇術式,能讓患者之後的 10 年、20 年或是更久時間都功能正常。確定能達到安全有效的目標,醫師進而才考慮第三點:減少疼痛或縮短恢復期。
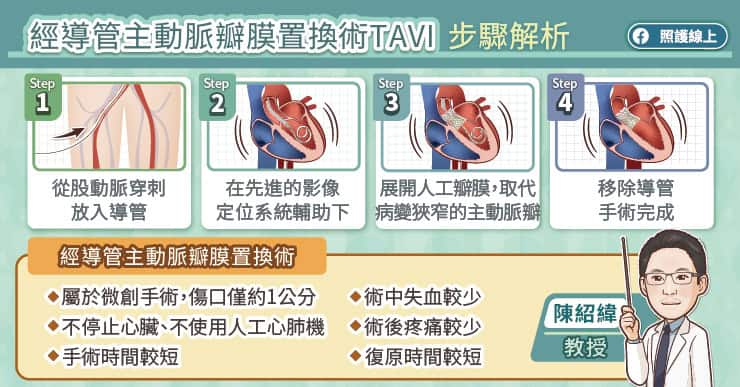
紀乃新醫師說明,傳統開胸手術因醫師視野較全面,是治療心臟最安全的術式,所有經過成熟訓練的心臟外科醫師都能施行,而小傷口手術(上胸腔切開術、右前側開胸術等)或微創手術,具備讓病人出血量較少、疼痛減少、住院時間縮短、較快恢復正常生活的優點,但從另一角度想,這類手術更需要有純熟技術的團隊,擁有完善器材的院所才能評估及施行。
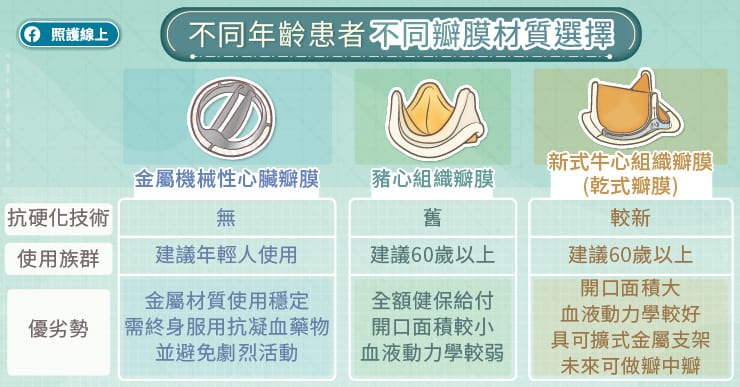
個人化醫療評估,選擇最適合瓣膜材質
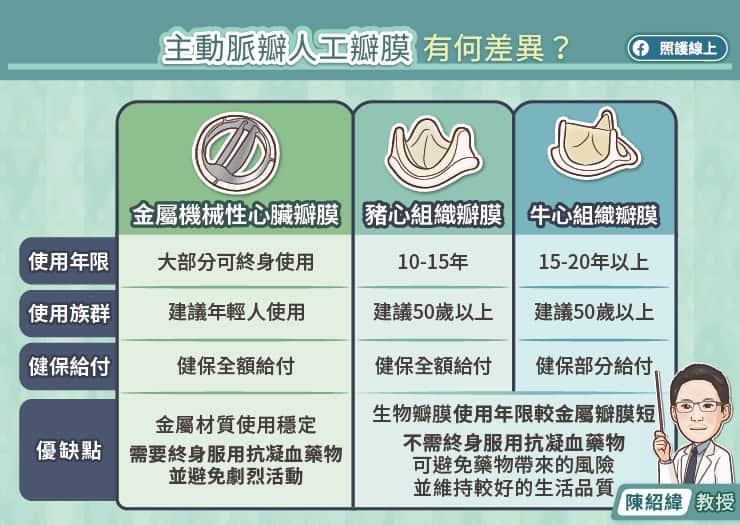
瓣膜分為機械瓣膜跟組織瓣膜兩大類;機械瓣膜又稱金屬瓣膜,是由醫療級碳纖維及金屬製作而成,最大好處是使用年限長、再開刀機會低,但須終生服用抗凝血劑,以預防血栓形成。一般建議 50 歲以下的患者應需考量耐久性、優先可選用機械瓣膜。
組織瓣膜又稱生物瓣膜,通常是從豬的主動脈瓣膜或牛的心包膜取得,退化的速度主要是根據患者的年紀,以及不同生物瓣膜的製程有關,越年輕、代謝越快,使用強度越大,導致退化速度較快,但患者不必長期或終身服用抗凝血劑、可以有較高的生活品質,一般建議 60 歲以上患者優先考慮使用。

紀乃新醫師補充,目前也有較新的乾式瓣膜選擇,臨床實驗顯示,較傳統生物瓣膜耐用年限更久。且若患者未來需進行二次手術時,過往第二個瓣膜會受限於第一個瓣膜的框架,新瓣膜需選擇更小尺寸,對於年長者風險較高。但新型乾式瓣膜,具可擴張的支架設計,便於進行瓣膜再置換手術,二次手術可僅透過經導管術式置放新瓣膜,幫助較無法再次承受開胸手術風險之病人。
紀乃新醫師再次提醒,大部分做完主動脈瓣膜手術的病人,體能狀況都會可以有明顯改善,若有前述症狀者切勿輕忽、更勿視為老化應有的症狀,應盡快就醫找出病因,透過積極治療,能恢復生活品質、享受自由自在的行動力!

- 本文轉載自 Care Online 照護線上《年長者容易輕忽喘、疲、累,嚴重主動脈瓣膜狹窄存活率下降,心臟血管外科醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接