- 作者/ 照護線上編輯部
- 本文轉載自 Care Online 照護線上《孕婦別漏掉!接種流感、百日咳疫苗,守護媽媽與寶寶,醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

「醫師,孕婦能不能打流感疫苗?」
「打疫苗會不會影響胎兒發育?」
接種疫苗能夠有效預防傳染性疾病,但是孕婦對於施打疫苗常有一些迷思,高雄醫學大學附設中和紀念醫院婦產部詹德富教授說,孕婦可能會擔心疫苗影響胎兒的健康,或影響胎兒的發育。不過,目前會建議孕婦施打的疫苗,都經過安全性檢驗,且有助於預防疾病,對胎兒有好處。
在懷孕期間,媽媽的免疫力會下降,較容易遭到病毒、細菌的感染。詹德富醫師說,另外,在懷孕的過程中,媽媽的心臟負擔增加,而且在胸腔受到壓迫的狀況下,呼吸會比較淺,如果出現上呼吸道感染,病情較容易惡化,可能需要住院治療。
孕婦施打疫苗後,可以讓身體產生抗體,預先準備。詹德富醫師解釋,當有病毒或細菌入侵的時候,身體才能夠及早做出反應,像是流感的傳染力很強,其實沒有辦法完全不受感染,但是在感染以後,能使疾病的過程比較輕微,恢復得比較快。
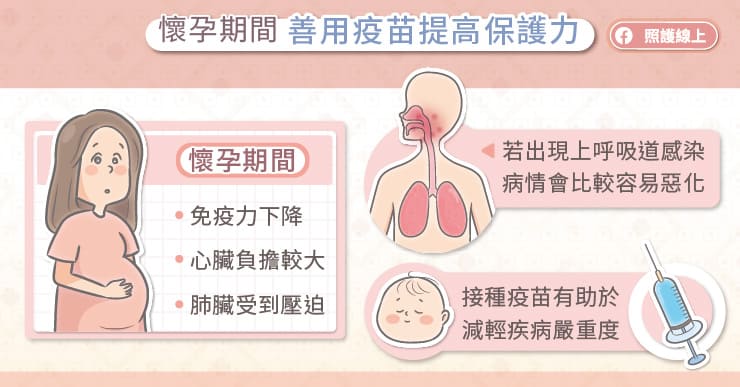
「有健康的媽媽,才會有健康的寶寶!」詹德富醫師說,肚子裡的胎兒完全仰賴母體供應,施打疫苗可保護媽媽,讓症狀比較輕微,對寶寶也有好處。此外,媽媽產生的抗體會經過胎盤,傳遞給胎兒,所以寶寶在出生之後,也能受到這些抗體的保護。
孕婦接種流感疫苗,呵護媽咪與寶寶!
流行性感冒是由流感病毒造成的傳染病,常見症狀有咳嗽、流鼻水、頭痛、發高燒、肌肉痠痛等,會比一般感冒嚴重許多。詹德富醫師說,慢性病患者、抵抗力較差的患者,可能出現嚴重併發症,例如肺炎、腦炎、心肌炎等,可能危及性命,也會對胎兒造成威脅。
新生兒的免疫力較弱,若感染流感病毒,較容易併發重症。詹德富醫師說,目前沒有可供 6 個月以下嬰兒接種的流感疫苗,而且嬰兒也不適合使用抗病毒藥物,僅能給予支持性療法。想要保護 6 個月以下的嬰兒,最好的方式是讓媽媽在懷孕期間接種流感疫苗,媽媽產生的抗體會經由胎盤傳給胎兒,讓出生後的寶寶獲得保護力。
懷孕婦女施打流感疫苗,自身罹患呼吸道疾病的情形至少降低 36%,寶寶出生後六個月內感染流感病毒的狀況也減少 63% 。
已有很多研究證實流感疫苗對於孕婦與胎兒的安全性,詹德富醫師說,任何週數都可以施打,只要進入流行季節,就應該盡快接種流感疫苗。
孕婦接種百日咳疫苗,呵護媽咪與寶寶!
百日咳是透過飛沫傳染,由百日咳桿菌引起的疾病,屬於第三類法定傳染病。詹德富醫師說,百日咳的症狀類似感冒,但是咳嗽會很厲害,且持續 1 至 2 個月以上。
百日咳沒有季節性,任何時候都有可能感染。嬰幼兒會被傳染百日咳,通常是因為父母或兄弟姊妹將病菌帶回家,詹德富醫師說,嬰幼兒得到百日咳時,病情會比成年人嚴重許多,較容易併發肺炎、中耳炎、抽搐、呼吸暫停等,嚴重可能導致死亡;發病的年紀越小,預後越差。
目前疾管署建議,在懷孕 28 週至 36 週之間接種百日咳疫苗。詹德富醫師說,孕婦施打疫苗,除了可以提升母體對於百日咳的保護力之外,我們也希望孕婦產生的抗體能夠經過胎盤,傳給小朋友。若在懷孕 32 週前接種百日咳疫苗,母體能有較充裕的時間產生抗體傳給胎兒,讓寶寶在出生後也能獲得保護力。
由於家庭成員都有可能將百日咳桿菌帶回家,再傳染給小朋友,所以可以使用「包覆策略」來保護嬰幼兒。詹德富醫師說,所謂的「包覆策略」就是替所有會接觸新生兒的家庭成員接種百日咳疫苗,給嬰幼兒更安全的環境。
雖然多數人小時候都接種過百日咳疫苗,但是經過 10 年後,百日咳疫苗的保護力會漸漸消失,所以替家庭成員接種百日咳疫苗,有助提升保護力。
「如果懷第一胎時已經接種過百日咳疫苗,當懷第二胎時需要再次接種百日咳疫苗嗎?」詹德富醫師解答,「懷第二胎時,建議再次接種百日咳疫苗,這樣母親才能產生較高濃度的抗體,保護嬰幼兒。」
貼心小提醒
流感、百日咳都會經由飛沫傳染,並對孕婦、嬰幼兒造成威脅。詹德富醫師提醒,請盡量戴口罩、勤洗手、避開人群,減少遭到感染的機會,並且藉由疫苗的協助,提高保護力。
孕婦接種疫苗能夠保護自己、保護胎兒,還能保護家人,詹德富醫師說,懷孕 28 週至 36 週間,可接種百日咳疫苗,至於流感疫苗,無論懷孕週數,都可以接種。家庭成員也可以接種疫苗,利用包覆策略來保護嬰幼兒!
- 本文轉載自 Care Online 照護線上《孕婦別漏掉!接種流感、百日咳疫苗,守護媽媽與寶寶,醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接