臺灣現在新冠肺炎 Omicron 病毒株的疫情急速擴大,每天幾萬幾萬人地往上跳。不過,一來大家普遍對 COVID-19 消息的轟炸已經疲乏了,二來醫療專家解讀統計數字告訴我們,99.8% 的 Omicron 患者都是無症狀或輕症,因此整個社會似乎也覺得不必擔太多心,甚至有人說,「那我得一得就沒事啦,反正像感冒。」
我們一般人認為的輕症,就是覺得流個鼻水、咳嗽、發個小燒,像平常感冒一樣,休息個幾天就沒事了。但是,真的是這樣嗎?
Omicron 是輕症,所以沒關係?
NO,不是的!首先,我們要理解醫師口中說的「輕症」,指的並不是像感冒一樣的輕微症狀,而是「症狀沒有嚴重到要住醫院」的就叫做輕症。
換句話說,只像一場普通小感冒流點鼻水、打噴嚏幾天的確叫做輕症,發高燒、頭痛、狂咳、全身痠痛到不行、躺在床上起都起不來,像得了流行性感冒一樣的症狀也叫做輕症。這個光譜是很大的。
所以「輕症」或「症狀溫和」這些詞,可不完全是多數人想像的「輕」,因此專家們喜歡用的「輕微」、「溫和」等等的術語,可能有必要把定義重新說清楚,以免誤導民眾。況且即使許多Omicron患者的症狀真的只像普通感冒,也不能排除出現「長期新冠病毒症狀(long COVID)」的機會,也就是我們白話說的後遺症。
Omicron 究竟會不會有後遺症?有的話,會造成身體什麼變化?會不會導致永久傷害?
先講最嚴謹的科學角度的全球監測結果:目前還不清楚答案。
不清楚的原因是 Omicron 病毒株在 2021 年 11 月才浮上檯面,距離現在不過幾個月的時間,短到科學家們還來不及確認到底有哪些後遺症。
不過,我們可以用類推的方式先來猜想,Omicron 可能會引發什麼問題?從以前 Alpha、Delta 等病毒株的後遺症,可以讓我們心裡先有個底。
先前 Alpha、Delta 病毒的後遺症,透露了什麼關鍵消息?
2021 年《Nature Medicine》一篇報告彙整 8 項來自英、法、美、中等 6 個國家的調查結果,提出一份 SARS-CoV-2 病毒在初次發病的 4 週以後,還持續害患者受苦的症狀清單。之所以將界線訂在 4 週,是因為通常新冠患者在發病後 3 週左右,體內已無法再分離出可複製的病毒。換句話說,4 週後還持續的症狀可說是病毒在身體裡殘留的破壞痕跡。在不同的調查當中,
| 症狀 | 佔患者比率 |
| 疲倦 | 35~64% |
| 呼吸急促或呼吸困難 | 11~43% |
| 嗅覺或味覺喪失 | 7~23% |
| 胸痛 | 5~22% |
| 關節痛 | 4.5~27% |
這些症狀光看就不舒服了,其他還發現部分患者會有睡眠障礙、焦慮或憂鬱等神經層面的問題,還有嘔吐、腹瀉等消化道症狀。不但身體難受,還連覺都沒辦法睡,實在煎熬到不行。
疲倦、呼吸困難胸痛等等,是我們自己感知得到的症狀,但是它們代表更深層的生理原因,透露出勢必有些組織遭到了破壞。更深入的研究告訴我們,除了肺部首當其衝,病毒還會殘害心血管系統以及腦神經。
COVID-19 對我們的器官動了什麼手腳?
COVID-19 患者的支氣管壁和肺泡細胞受破壞,造成病毒性肺炎,明顯症狀包括喘氣、呼吸困難,甚至呼吸衰竭,也連帶導致慢性缺氧,使需要大量氧氣的器官如腦部一點一點受損。
心血管的問題則在時間拉長以後逐漸浮現,《Nature Reviews Cardiology》的回顧評論指出,SARS-CoV-2病毒藉由將本身的棘狀蛋白和人體細胞表面的第二型血管收縮素轉換酶,也就是 ACE2 蛋白質受器結合,進而侵入細胞。同時,也可能引發細胞激素風暴,這是一種免疫系統對病毒過度反應導致失控的異常狀態,大量發炎因子釋放進入血液,使體內處於高發炎狀態,反過來傷害正常組織。
結果就是,SARS-CoV-2 導致患者發生心律不整、心肌受損、冠狀動脈心臟病的風險上升,患者也更容易發生靜脈血栓。
後續在 2022 年刊登於《Nature Medicine》的研究報告更進一步證實這個推論,研究團隊分析美國退伍軍人事務部的國家醫療保健資料庫中的 15 萬 3760 名患者,和對照組相比,發現染病 12 個月後,患者的腦血管疾病、心律不整、缺血性和非缺血性心臟病、心包膜炎、心肌炎、心臟衰竭及血栓性疾病的發生率通通上升了。另一份重量級期刊《JAMA》評論 Nature Medicine 的這項研究,指出一個令人驚訝的發現,風險飆高不只發生在糖尿病、腎臟病、吸菸等一般公認的高危險群,而是不管老人或年輕人、男性女性、吸菸不吸菸、有沒有糖尿病,風險都明顯上升。研究者大嘆:「資料顯示 COVID-19 可能是個無差別罪犯(the data showed that COVID-19 may be an equal opportunity offender)。」
另外一方面即使是輕症,可能也不容輕忽。而在大腦裡,另一場身體和病毒的激烈戰爭正在上演。
2022 年 3 月上旬,一篇論文被緊急刊登在《Nature》,這也說明了這項發現的重要性。這份報告指出,即使是 COVID-19 輕症,大腦的結構和功能也可能受損。
研究團隊使用英國生物資料庫(UK Biobank),785 名受試對象介於 51~81 歲,由陽性患者們組成的實驗組有染病前的大腦影像及功能檢查數據,在感染後又做了一次同樣的檢查。
結果發現,與未受感染的對照組相比,曾生病的人大腦的眼眶額葉皮質(orbitofrontal cortex)和環繞在海馬迴周圍的海馬旁迴(parahippocampal gyrus)的灰質厚度變薄,這兩個區域都和嗅覺有關。另外,主要嗅覺皮質(primary olfactory cortex)的受損較嚴重、大腦整體體積下降,執行複雜任務的能力也下降。目前還無法得知此變化為暫時或永久。
但大腦為什麼會受損呢?另一項研究提供了可能的解釋。
美國杜蘭大學靈長類動物研究中心團隊,最近在《Nature》旗下 Nature Communications 發表了一篇檢驗恆河猴與野生非洲綠猴感染 SARS-CoV-2 後腦部變化的報告,這是截至目前以最接近人的動物試著解釋新冠病毒影響腦部機制的新穎研究。
他們收集猴子腦部的 7 個區域,包括額葉、頂葉、枕葉、小腦、腦幹等,發現腦部出現與因缺氧缺血性損傷而造成的神經發炎、慢性腦缺氧、輕微腦出血,在顯微鏡下也看到神經元發生退化和細胞凋亡的證據。
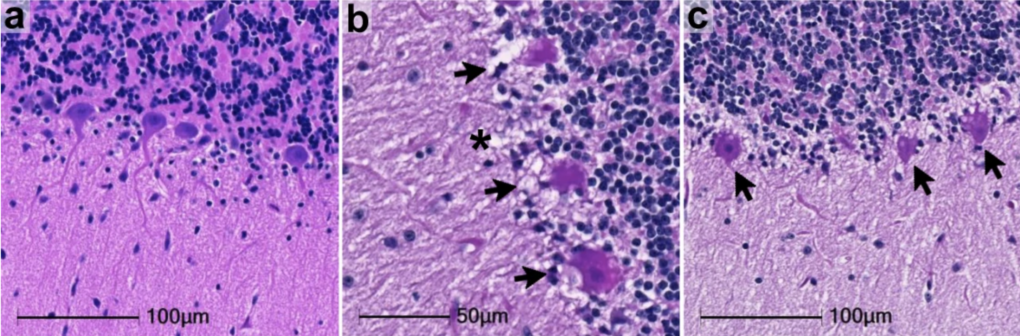
研究團隊指出,他們在猴子身上發現的腦部缺氧缺血性損傷,和人類患者的解剖結果相符,他們指出,這可能源於血管的慢性缺氧狀態,還有腦組織裡發生急性微量出血,使得腦血流量減少,而導致腦部發生損傷。
那,到底萬一得到 Omicron 是要緊還不要緊啊?
有個好消息是,Omicron 可能真的和先前的 Alpha、Delta 這些病毒株不一樣,除了發作時的症狀比較輕,後遺症可能也真的會輕得多。
最大的原因是,Omicron 主要侵襲上呼吸道,不大會進入肺部,這就使得因缺氧而造成後續一大串問題的機會大大降低。
另外,Omicron 也較少造成好幾處器官同時中標的全身性感染,這也降低了身體組織的受破壞程度,以及細胞激素風暴發生的機會。
不過,也有不可輕忽的消息,2022 年 3 月上旬,一篇論文被緊急刊登在《Nature》,這說明了這項發現的重要性。這份報告指出,即使是 COVID-19 輕症,大腦的結構和功能也可能受損。
研究團隊使用英國生物資料庫(UK Biobank),受試對象介於 51~81 歲,401 名在 2020 年 3 月~2021 年 4 月間感染病毒的患者組成實驗組,有染病前的大腦影像及功能檢查數據,在感染後又做了一次同樣的檢查。
結果發現,即便是過去輕症的患者,在大腦的眶額葉皮質(orbitofrontal cortex)和海馬旁迴(parahippocampal gyrus)的灰質厚度變薄,這兩個區域都和嗅覺有關,並造成主要嗅覺皮質(primary olfactory cortex)受損等。目前還無法得知此變化為暫時還是永久。
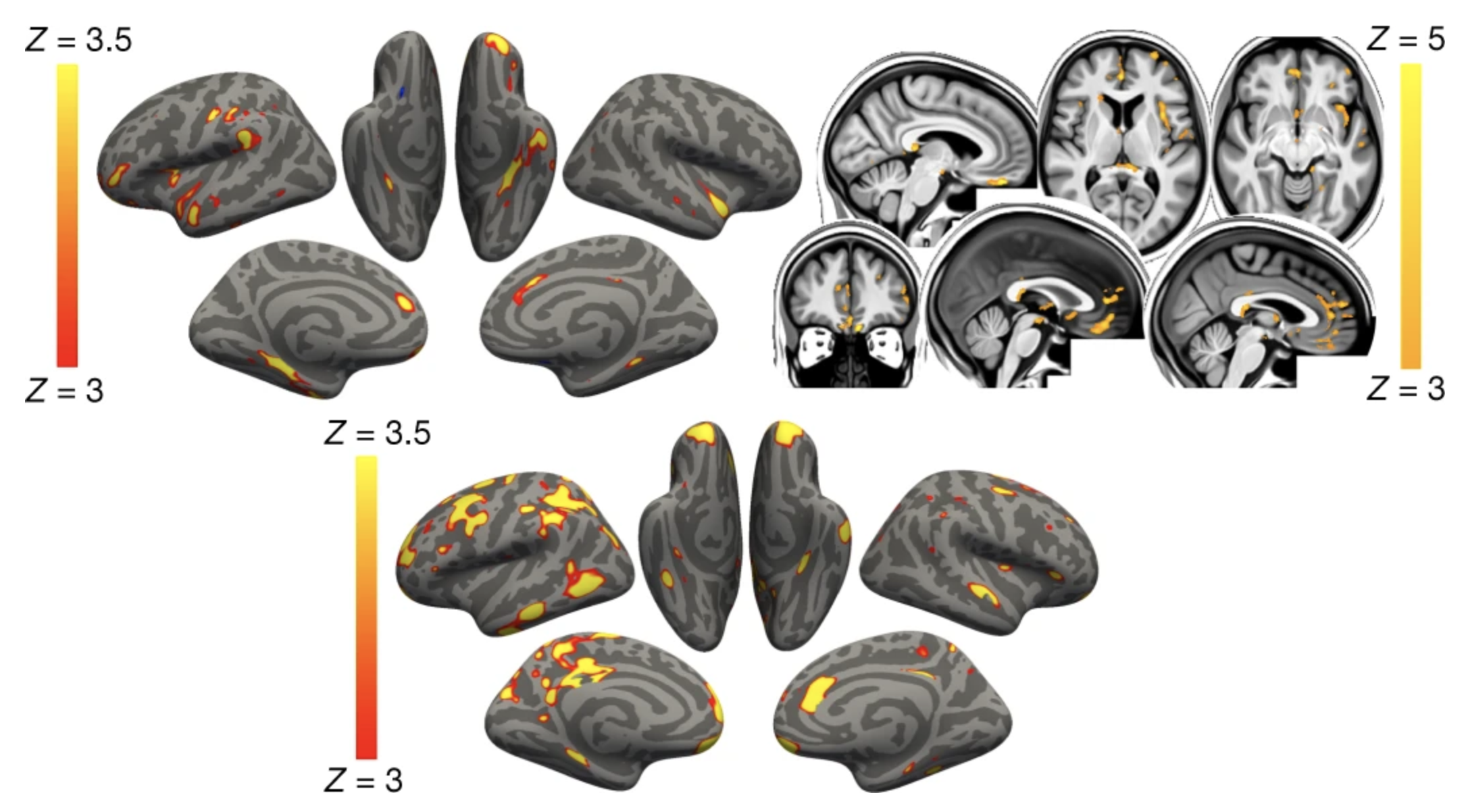
也就是說即便是輕症,可能也不應掉以輕心。
而在5月6日英國國家統計局(ONS)釋出的 long COVID 自我回報報告指出,在 Delta v.s. Omicron BA.1/BA.2 的確診者,自我回報是否有長期症狀的比例,並沒有統計上的差異。
這邊要注意的是這研究採用「自我回報」,真實狀況可能會與醫學診斷的數據有落差,或是症狀嚴重程度也可能有落差。打個比方,就像睡眠專家調查有多少人睡不好,自己覺得失眠的人大概會比醫學確認的失眠人數多滿多的。不過這個數據這也是一個警訊,也許暗示我們並不能夠完全排除有後遺症的可能。
Omicron 的感染人數比起它的前輩們更多,發生後遺症的機率雖然可能很低,但因為分母大,被後遺症影響的患者數目還是會變多。
Omicron 等於提前給我們上了一課,在疫後世界真正來到之前,我們是願意降低生活品質,像是更多管制手段避免染病?還是不妥協改變生活品質,但是願意承擔後遺症的風險?這是我們當下必然要慎重做出的選擇。
參考文獻
- Nalbandian, A., Sehgal, K., Gupta, A., Madhavan, M. V., McGroder, C., Stevens, J. S., … & Wan, E. Y. (2021). Post-acute COVID-19 syndrome. Nature medicine, 27(4), 601-615.
- Al-Aly, Z., Xie, Y., & Bowe, B. (2021). High-dimensional characterization of post-acute sequelae of COVID-19. Nature, 594(7862), 259-264.
- Nishiga, M., Wang, D. W., Han, Y., Lewis, D. B., & Wu, J. C. (2020). COVID-19 and cardiovascular disease: from basic mechanisms to clinical perspectives. Nature Reviews Cardiology, 17(9), 543-558.
- Xie, Y., Xu, E., Bowe, B., & Al-Aly, Z. (2022). Long-term cardiovascular outcomes of COVID-19. Nature medicine, 28(3), 583-590.
- Abbasi, J. (2022). The COVID Heart—One Year After SARS-CoV-2 Infection, Patients Have an Array of Increased Cardiovascular Risks. JAMA, 327(12), 1113-1114.
- Rutkai, I., Mayer, M. G., Hellmers, L. M., Ning, B., Huang, Z., Monjure, C. J., … & Fischer, T. (2022). Neuropathology and virus in brain of SARS-CoV-2 infected non-human primates. Nature communications, 13(1), 1-13.
- Douaud, G., Lee, S., Alfaro-Almagro, F., Arthofer, C., Wang, C., McCarthy, P., … & Smith, S. M. (2022). SARS-CoV-2 is associated with changes in brain structure in UK Biobank. Nature, 604(7907), 697-707.
- Self-reported long COVID after infection with the Omicron variant in the UK: 6 May 2022