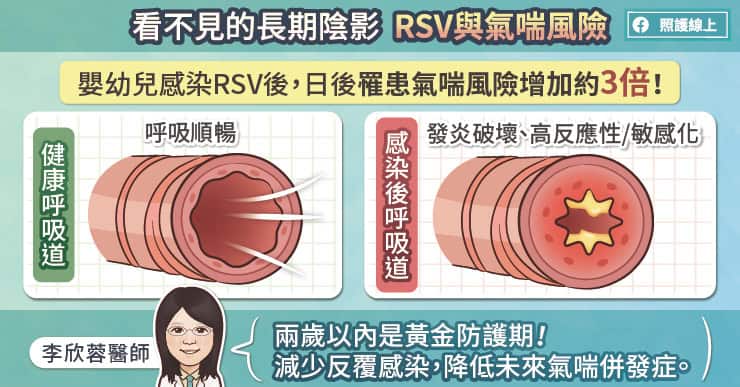
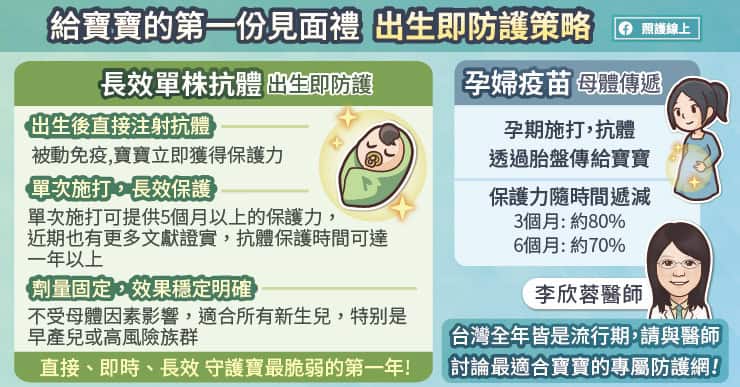
葉史瓦大學(Yeshiva University)愛因斯坦(Einstein )醫學院的研究者已協助確認一種細胞蛋白質,對於致命伊波拉(Ebola ) 病毒所造成的感染至關緊要。這些發現,發表在今日的 Nature 線上版,指出阻止伊波拉病毒感染的可能策略。伊波拉病毒是世上最致命的病毒之一而且是潛在的生物恐怖主義生物戰劑(bioterrorism agent)。
葉史瓦大學(Yeshiva University)愛因斯坦(Einstein )醫學院的研究者已協助確認一種細胞蛋白質,對於致命伊波拉(Ebola ) 病毒所造成的感染至關緊要。這些發現,發表在今日的 Nature 線上版,指出阻止伊波拉病毒感染的可能策略。伊波拉病毒是世上最致命的病毒之一而且是潛在的生物恐怖主義生物戰劑(bioterrorism agent)。
這項研究團隊包括愛因斯坦醫學院、Whitehead 生醫研究所、哈佛醫學院以及美軍傳染性疾病醫學研究所。
伊波拉病毒因其感染後的致死率高達百分之 90 而惡名昭彰。嚴重、通常致命的伊波拉出血熱(Ebola hemorrhagic fever,EHF)是由伊波拉病毒在人類以及非人類靈長類動物身上引起,1976 年首度在非洲的蘇丹(譯註:目前分為蘇丹╱北蘇丹與南蘇丹二個共和國)、剛果民主共和國的伊波拉河(Ebola River)沿岸村落浮現。此後,發生過約 24 次以上的爆發。
雖然伊波拉出血熱與馬堡病毒出血熱(Marburg hemorrhagic fevers )很幸運地是罕見疾病。「但即使是伊波拉或馬堡病毒的小規模爆發能引發恐慌,」共同資深作者 Kartik Chandran, Ph.D. 表示,Einstein 微生物學與免疫學助理教授。「然後,這些病毒可能被用在生物恐怖主義的憂慮也隨之而起。」
伊波拉病毒進入細胞的能力令人聯想起古希臘人用來對抗大敵(archenemies)的特洛伊木馬( Trojan Horse)。伊波拉病毒與宿主細胞的外膜(outer membrane)結合,接著宿主細胞膜的某種蛋白質包圍與夾擊(pinches off)病毒,創造出一個內噬體(endosome)-一種在細胞內的覆膜泡泡(membrane-bound bubble,詳見原站圖片)。內噬體將這些細胞偷渡者攜往細胞深處且最後熟成為溶小體(lysosomes,溶酶體)– 裝滿酵素的微小結構,能消化與回收細胞殘渣。
在溶小體內的病毒俘虜設法利用細胞成份進行脫逃破壞,進入介於細胞膜與細胞核之間的細胞質,病毒可在此複製。但這許許多多物質的身分卻仍然未知。
為了探尋答案,愛因斯坦醫學院研究者與同僚尋找伊波拉病毒或能用以進入細胞質的蛋白質。有一個像這樣的細胞蛋白浮現了,稱為 Niemann-Pick C1 (NPC1)。
「我們發現,如果你的細胞沒有製造這種蛋白,它們就無法被伊波拉病毒感染,」Dr. Chandran 表示。「很顯然,那目前仍在初期階段,但我們認為我們的發現已創造一種真正的治療機會。」目前,對於染上伊波拉病毒的人民仍無藥可醫,也無法提供疫苗防止患病。
NPC1 蛋白內嵌在細胞膜內,在此它協助運送細胞內的膽固醇(cholesterol )。然而,由於基因突變而導致缺乏 NPC1 會引起一種罕見的退化性失調,稱為尼曼匹克症(Niemann-Pick disease),其中,細胞會塞滿膽固醇且最終死亡。
為了證實 NPC1 確為伊波拉病毒感染的關鍵,這些研究者以伊波拉病毒挑戰一隻攜有變種 NPC1 基因的老鼠。很明顯地,在經過這些通常是致命性病毒的挑戰後,絕大多數的變種老鼠都存活下來。類似地,來自尼曼匹克症患者的纖維母細胞 (fibroblast cells ,出現在結締組織中)能抵抗伊波拉病毒的感染;那些來自其他器官,經過處理以減少 NPC1 含量的人類細胞也一樣。
研究者也測試是否有其他主要病毒也需要 NPC1 來感染人類細胞。後來發現,只有伊波拉病毒及其近親,馬堡病毒,為了感染,需要 NPC1 蛋白存在。如同伊波拉病毒,馬堡病毒也需要 NPC1 才能殺死老鼠。
「我們的研究指出,這些病毒需要 NPC1,內嵌在溶小體的膜當中,以便從溶小體逃到細胞質內,」Dr. Chandran 說。「我們正在實驗室內測試這項假說。」
發現 NPC1 在伊波拉感染中的關鍵角色,興起了這種可能性:伊波拉與馬堡病毒爆發可用阻止 NPC1 作用的藥物來阻撓。「即使,這樣的治療也會阻擋膽固醇的運輸路線,我們仍認為那是可以容忍的,」Dr. Chandran 說。「絕大多數的爆發都是短命的,所以治療只需要一段短暫的時間。」愛因斯坦醫學院,連同 Whitehead 生醫研究所及哈佛醫學院已針對這項研究提出專利申請,並可授權給對這項技術之未來發展與商業化有興趣的夥伴。
值得注意的是,Dr. Chandran 身為麻州 Brigham and Women’s Hospital 博士後研究時所發現的一種抗伊波拉病毒抑制劑,結果證實為 NPC1 阻斷劑。那將由 Cote 與共同作者另外撰寫論文發表在同一期 Nature 上。
資料來源:Researchers find ‘key’ used by ebola virus to unlock cells and spread deadly infection. Medical X Press [August 24, 2011]
轉載自 only perception