- 作者/ 照護線上編輯部
- 本文轉載自 Care Online 照護線上《最近容易累?比較喘?竟是心臟功能出狀況》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
心臟像馬達一樣,持續把血液打出去供全身器官使用。光田綜合醫院心臟內科黃世忠醫師表示,心臟衰竭的定義就是,從心臟打出去的血液供應不足,無法滿足全身器官的需求。這是一個供需的問題,供需失衡就會出現各種問題。
造成心臟衰竭最常見的原因是「缺血性心臟病」,也就是大家熟悉的心絞痛、心肌梗塞,另外還有心律不整、高血壓、瓣膜性心臟病等。心臟瓣膜的功能是讓血液朝一定方向推進,倘若瓣膜打不開,或者瓣膜關不攏,皆會影響心臟功能。
所謂的心臟肌肉病變,是心肌纖維化導致心臟無力收縮,例如擴張性心肌病變,心臟變成很大顆、很無力。先天性心臟病、高血糖、高血脂、嚴重貧血、甲狀腺機能亢進或者有心臟疾病家族史,都可能造成心臟衰竭。
為什麼心臟變大顆卻反而沒有力量呢?
黃世忠醫師解釋道,正常時候血液從心臟打出去,然後由靜脈系統回流到心臟,要把血液打出去之前心臟要先放鬆,放鬆到要收縮前的狀態,叫做舒張末期,心臟內的血液若是 100 c.c. ,用力收縮把血液打出去後可能只剩下 30 c.c. ,也就是一次把 70 c.c. 的血打出去。一般人正常心跳大約每分鐘 70 跳,每一分鐘的心輸出量就是70 X 70 = 4900 c.c. 。
當一個人的心臟沒力之後會代償,舒張時有更多血液回到心臟,比如說現在心臟擴大了,可以容納 120 c.c. 血液,每次收縮還是打 70 c.c. 出去,心臟裡留下 50 c.c. ,我們會計算一個心臟功能的指標,叫做「左心室射出分率」,射出分率的意思就是原來 100 c.c. 把血打出去後剩下 30 c.c. ,射出分率就是 70/100 = 70% 。心臟擴大以後,同樣打出 70 c.c. ,射出分率就變成 70/120 = 58% 。
雖然心臟變大顆,但是心臟功能卻愈來愈差,射出分率漸漸從 70%、60%、50% ,變成剩下 20% 。因為心臟變大顆是把心肌纖維撐開,收縮力道比原來差很多。
心臟衰竭初期通常有哪些表現?
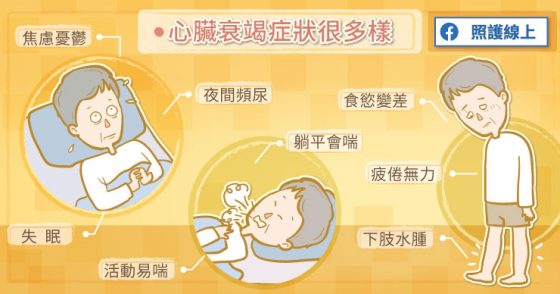
黃世忠醫師指出,心臟衰竭症狀常見的有幾種,一個是呼吸困難。呼吸困難的程度不同,初期是休息的時候沒事,但是活動的時候會出現困難。原來爬三層樓不會喘,現在爬三層樓會喘,因為活動的時候身體需要較多血液供應,來不及供應就會喘,活動受限制。
心臟衰竭導致肺部積水的時候患者沒辦法躺平,要坐起來比較舒服,叫「端坐呼吸」。有時候是已經睡著了但在半夜喘醒,這叫做「陣發性夜間呼吸困難」。若肺部積水很嚴重,患者連坐著不動也會喘。肺部積水還可能造成持續性咳嗽,尤其是夜間咳嗽,患者的痰通常比較稀,甚至出現粉紅色帶點血液,跟肺部感染、肺炎、感冒那種濃稠的黃痰不一樣。
患者會出現體液滯留,多餘的水分就滯留在體內,最常見的是下肢水腫,壓下去就會凹陷,有時候不只下肢水腫,還會往上腫到大腿、會陰部、腹部。如果水分滯留於腹腔內,可能造成腹水、肚子會脹,腸子也都腫腫脹脹,胃口就不好。當一個人出現水腫,體重會明顯增加,可能超過 4-5 公斤,就是 4000-5000 c.c. 的水分。
我們會請病患每天量體重,如果體重多一公斤,隔一天又多一公斤,通常都是水分滯留,長肉不可能長這麼快。如果已經出現水腫,就表示已有 4-5 公斤的水在體內。
因為心臟要推動全身血液循環,心臟衰竭時病患會疲倦無力,很容易累。當心臟血液供應不足時可能會出現心絞痛,若腦部血液供應不足,還可能神智不清。
心臟衰竭患者的死亡原因通常有兩個,一個就是心臟衰竭持續惡化,最後死於心臟衰竭,另一個是心律不整,他可能突然出現心室顫動或是心室頻脈,心臟就停掉,造成猝死。
究竟是老了體力差?還是心臟衰竭?
黃世忠醫師提醒道,容易感到疲倦或走路會喘時,很多人會覺得自己老了、體力變差,其實我們可以由幾點來區分,第一是呼吸,如果是端坐呼吸、躺下去容易喘、睡覺時枕頭要墊很高、陣發性夜間呼吸困難,這些較像心臟衰竭。下肢出現水腫也不是老化的現象。
心臟衰竭患者晚上睡覺會比較頻尿,因為心臟輸出量不足,白天腎臟製造的尿量比較少,到了晚上平躺睡覺,腎臟血流量增加,尿量就會相對增加。然而夜間頻尿跟攝護腺肥大的症狀相似,所以要綜合幾個症狀來評估。
心臟衰竭分四級
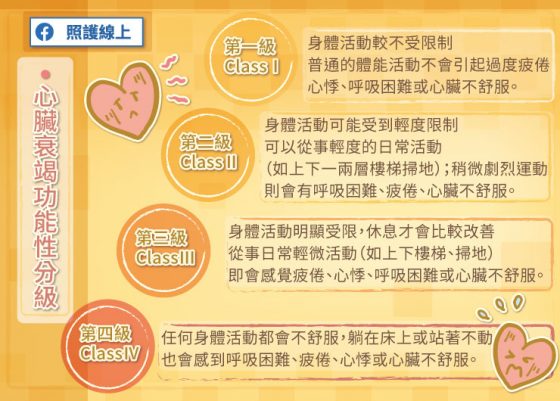
黃世忠醫師表示,美國紐約心臟學會把心臟衰竭分成四個等級,這是依照身體活動會不會受到限制來分級。
心臟衰竭第一級,身體活動幾乎沒有受到什麼限制,從事日常活動不會引起疲倦、心悸、呼吸困難、心絞痛等症狀,心臟衰竭第一級幾乎沒有症狀。
心臟衰竭第二級,活動輕微受到限制,從事日常活動大概沒有什麼問題,譬如說爬一、兩層樓梯、掃地、吃飯、洗澡等都沒有問題,但是做劇烈運動的時候,就可能出現呼吸困難、疲倦、心絞痛等症狀。
心臟衰竭第三級,活動受到限制更嚴重,只要從事日常活動可能都有困難,但是他休息的時候可以緩解,只要不動休息,症狀可以緩解。患者可能連刷牙、吃飯、洗澡都會有症狀,只能躺著休息。
心臟衰竭第四級,患者連在休息狀態也會出現呼吸困難,胸悶、心絞痛這些症狀,幾乎沒辦法做任何活動。
心臟衰竭第四級的患者通常都會住院,至於第一級的病患常常自己不曉得,因為不太有感覺,而不會就醫。
好好治療,心臟功能有機會進步
黃世忠醫師回憶道,曾經有位患者因為喘、腳水腫去就醫,這才發現心臟功能已經很差,射出分率大概只有 20% ,心臟很大,可能要考慮心臟移植,然而換心不容易,器官來源非常有限,所以他覺得沒什麼機會。
其實,心臟衰竭的治療近年來有長足進展,這位患者在接受幾個月的治療後,他的心臟射出分率就從 20% 漸漸增加到 30 、 40 、 50% ,我就告訴他說應該不用換心了,他也可以回到日常活動,從原來心臟衰竭第三期到第四期,回到大概第一期,看起來跟一般人沒有兩樣。
貼心小提醒
黃世忠醫師再次強調,若有躺著會喘、半夜突然喘醒、半夜一直起來尿尿、咳個不停等症狀,可能要考慮是心臟衰竭的問題,務必盡早就醫,盡早接受治療。
- 本文轉載自 Care Online 照護線上《最近容易累?比較喘?竟是心臟功能出狀況》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上LINE官方帳號,健康資訊不漏接!
https://line.me/R/ti/p/%40careonline