作者/吳映蓉 │台灣營養基金會執行長
生活壓力大讓你常「腸」出狀況嗎?大腸激躁症(簡稱腸躁症)已成為現代文明病之一,除了吃藥控制之外,還有其他可行的治療方式嗎?
本期ILSI Taiwan專欄邀請台灣營養基金會吳映蓉執行長介紹腸躁症飲食治療新趨勢─「低FODMAP飲食」,有哪些食物算是低FODMAP食物?具體執行方式為何?國人若欲實施低FODMAP飲食是否可行?可能會遇到哪些困難?
大腸激躁症是什麼?

在生活步調越來越快的年代,很多人抱怨腸胃不適的狀況越來越普遍,可能是不當的飲食、過多的壓力所引起,每個人的症狀不同:有些人是腹瀉、有些人是便秘,有些人則是以腹脹、腹痛來表現,甚至有些人會伴隨著偏頭痛、背痛等症狀,嚴重程度因人而異,但不管是什麼症狀,都會影響生活品質。
這些患者向腸胃科求診,經過抽血、腸胃鏡等檢查卻找不出有任何器官上實質的病變,這樣的病人往往是所謂的「大腸激躁症(Irritable Bowel Syndrome, IBS)」患者。
當然,最後的確診要交給專科醫生來判斷,醫生會給藥物治療,也會轉介給營養師做飲食的諮詢,以減輕病患的痛苦。
減緩腸躁症的飲食建議

大腸激躁症屬於消化道系統功能異常,「壓力」是主要的原因之一。一般傳統對腸躁症的飲食建議大致會教病人,一次飲食不可以過量,要細嚼慢嚥,也要避開太油膩的食物、控制油脂的攝取以免引起腹部不適。此外,刺激性的成分如:咖啡因、酒精等也都要有所限制。
但是,是不是有哪一類「特定食物」避免後,可以比較有效率地減輕腸躁症的不適症狀呢?
從 2004 年開始,澳洲蒙那許大學(Monash University)的Peter Gibson教授開始運用「低FODMAP飲食」解決許多腸躁症的症狀或其他腸道功能性問題所引起的不適症狀,國外至少有 10 項試驗顯示,約 50%~80% 的腸躁症患者在施行低 FODMAP 飲食後,腹脹、胃腸脹氣、腹瀉等腸胃道敏感症狀獲得改善¹。2010 年國內也有研究證實,每日攝取 2 顆奇異果,連續 4 週,可以增加腸道的蠕動,縮短結腸輸送時間,增加排便頻率,有效改善便秘型腸躁症患者的腸道健康²。
什麼是「低 FODMAP 飲食」?
「FODMAP」是指一群「在腸道發酵的短鏈碳水化合物」,這一群特定的碳水化合物在小腸道無法被消化或被吸收,因此滯留在腸道中會發酵產氣,或是會造成過多的水分移動到腸道中,造成脹氣、腹痛、腹瀉、痙孿等症狀。以下分別對 FODMAPs 做進一步解釋(亦可見下表):
- F(Fermentable,可發酵的):指一群無法被消化、或被吸收的短鏈碳水化合物,會被腸道的細菌發酵產生氣體。
- O(Oligosaccharides,寡醣):如半乳寡醣(Galactooligosaccharides, GOS) 、果聚糖(Fructan),存在於某些蔬菜、水果、豆類、穀類、堅果、茶類等。
- D(Disacchareides,雙醣):如乳糖(Lactose),存在於大部分的乳製品。
- M(Monosaccharides,單醣):如果糖(Fructose),存在大部分水果,部分蔬菜及甜味劑。
- A(And 以及):連接詞
- P(Polyols 多元醇):如山梨醇 (Sorbitol)、甘露醇 (Mannitol),存在於某些蔬菜、水果及人工甜味劑中。

FODMAPs在各種食物中含量有高有低,蒙那許大學團隊將各種食物歸類為「低 FODMAP 食物」³,若每份量食物含FODMAPs的總量超過 3 克,則歸類為「高FODMAP 食物」。
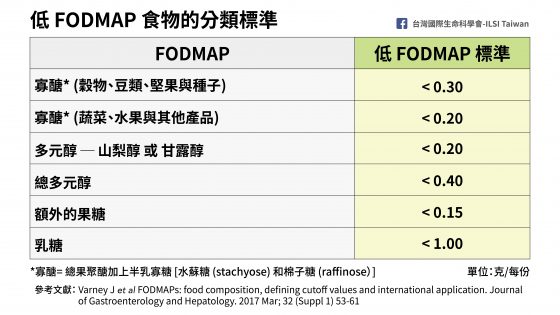
蒙那許大學團隊依照上述標準,將食物分成「高FODMAP 食物」和「低FODMAP 食物」。

除上表以外,提醒讀者,國內有些飲料或膳食補充品添加果寡糖或半乳寡糖者,大腸激躁症患者也可特別留意攝食這些食品後的狀況。
如何執行「低FODMAP飲食」?
目前蒙那許大學團隊建議分以下三階段執行低FODMAP飲食:
第一階段:完全執行低FODMAP飲食 (Low FODMAP Diet)
在此階段必須完全去掉高FODMAPs的食物,為期2~6周,只能吃低FODMAP的食物。
第二階段:重新引進期 (FODMAP Reintroduction)
由於對每種食物的耐受度因人而異,故接下來花6~8周的時間,將前述FODMAP中五種分類的食物(即含果糖、乳糖、果聚糖、半乳寡糖、多元醇的五類食物)慢慢重新引進飲食中,測試每個人的耐受度。
第三階段:個別化時期 (FODMAP Personalization)
最後建立個人化的飲食菜單,避開自己較無法忍受的食物。
在台灣要執行低FODMAP飲食會有哪些挑戰?
台灣許多特有的食物尚待分類
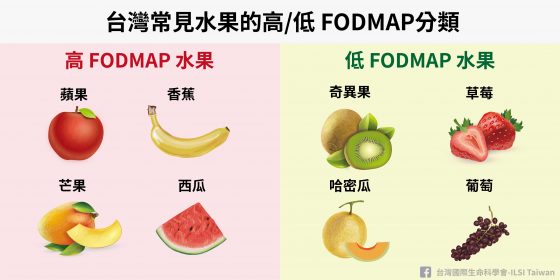
目前 高/低 FODMAP 飲食分類是由澳洲蒙那許大學團隊所建立,其中如果是我們熟悉的食物的確可以直接應用,如下圖就是是以國人常吃的水果進行高/低 FODMAP 分類。但是,台灣還有許多特有的食物,尤其是蔬菜和水果的種類很多,該歸在哪一類?還需待更進一步的分析與歸類。
國人普遍對低 FODMAP 飲食仍相當陌生
雖然低 FODMAP 飲食在澳洲推廣已有一定成效,但在台灣,國人對此飲食還是相當陌生,如何轉換成國內醫師、營養師方便使用的衛教模式,看來還有很大努力的空間,要讓一般民眾了解也是一大挑戰。
低 FODMAP 飲食執行時間過長
蒙那許大學團隊執行一次「低FODMAP飲食」的完整週期至少要兩個月以上,講求速效的患者可能會沒耐心。可能要靠有經驗的營養師要先分析病患的飲食習慣,直接「切入重點」,找出患者飲食中可能引起大腸激躁症症狀的高FODMAP 食物,請患者直接從飲食習慣中去除。
目前國外已經有不少研究證實低 FODMAP 飲食可以改善大腸激躁症的症狀,然而該如何應用在台灣,還需要靠許多專家共同努力。
參考文獻
- Staudacher HM, Whelan K. The low FODMAP diet: recent advances in understanding its mechanisms and efficacy in IBS. Gut. 2017 Aug; 66(8):1517-1527.
- Chang CC1, Lin YT, Lu YT, Liu YS, Liu JF. “Kiwifruit improves bowel function in patients with irritable bowel syndrome with constipation”. Asia Pacific Journal of Clinical Nutrition19, no.4 (2010): 451-7.
- Varney J et al. FODMAPs: food composition, defining cutoff values and international application. Journal of Gastroenterology and Hepatology, 2017 Mar; 32 (Suppl 1) 53-61.
- 本文轉載自《ILSI Taiwan》,原文為〈腸躁症飲食治療新趨勢─低FODMAP飲食的探討〉。
作者/吳映蓉 │臺北醫學大學保健營養系學士、臺灣大學農業化學系營養學博士。現任台灣營養基金會執行長、中華民國肥胖研究學會理事、臺北醫學大學保健營養系兼任助理教授。研究專長為運動營養、營養諮詢、保健食品開發等。
編按:飲食法主要為參考,如有相關困擾,請確實向醫生諮詢可靠的治療方式。