「她是那麼勇敢而美好。」[1] 美國疾病管制與預防中心(Centers for Disease Control and Prevention)2023 年 9 月號的《新興傳染病》(Emerging Infectious Diseases)期刊,登載一則來自澳大利亞的個案。[1, 2] 論文的通訊作者對媒體表示:「你不會想成為全世界第一個被蟒蛇蠕蟲感染的病患,我們向她脫帽致敬。」[1]
嗜酸性白血球肺炎 這名現年 64 歲,出生於英國的婦人,20 至 30 年前曾到南非、亞洲和歐洲等地遊歷;目前定居澳洲新南威爾斯州東南部。她患有糖尿病、甲狀腺機能低下和憂鬱症;服用過抗生素 doxycycline 對抗社區型肺炎,但未曾完全康復。2021 年 1 月的時候,因為連續 3 週腹痛且拉肚子,又乾咳、夜間盜汗,而住進當地的醫院,並做了驗血等一系列的檢查。其異常的結果,如下:[2]
血紅素 (又譯「血紅蛋白」;hemoglobin):血紅素是紅血球裡面的蛋白質,[3] 正常範圍是 115 – 165 g/L,[2] 過低會影響氧氣的輸送。[3] 這名婦人只有 99 g/L。[2] 血小板 (platelets):正常值為 150 – 400 × 109 /L;她的卻高達 617 × 109 /L。[2] 會造成血小板過量的原因很多,諸如造血幹細胞異常、急性感染、慢性發炎、缺乏鐵質,或是某些癌症等,都有可能。[4] C 反應蛋白 (C-reactive protein;CRP):CRP 由肝臟製造,釋放到血液裡,[5] 濃度通常 <5 mg/L;婦人的是102 mg/L,[2] 表示感染或發炎。[5] 嗜酸性白血球 (eosinophil):血液中嗜酸性白血球的濃度,正常應該 < 0.5 × 109 /L;婦人的數值為 9.8 × 109 /L。[2] 嗜酸性白血球數量增加的肇因繁多,以過敏和被寄生蟲感染,較為常見。[6] 支氣管肺泡灌洗 (bronchoalveolar lavage;BAL):婦人支氣管肺泡灌洗液的細胞中,嗜酸性白血球佔 30%。[2] 血液的嗜酸性白血球過多,BAL 液體中 又超過 25% ,就有可能是肺部發炎。 [7] 電腦斷層掃描 (computed tomography;CT):影像呈現肺臟被毛玻璃樣混濁圍繞的多處不透明陰影;以及肝臟與脾臟的病灶。[2]
婦人還做了血清學檢查,排除桿線蟲(Strongyloides)感染;而自體免疫疾病篩檢亦呈陰性。醫師綜合以上檢驗結果,判斷她得到原因不明的嗜酸性白血球肺炎 (eosinophilic pneumonia),[2] 並投以能消炎及抑制免疫功能的類固醇藥物 prednisolone,[2, 8] 改善了部份症狀。[2]
嗜酸性白血球增多症 候群3 個禮拜後,仍在服藥的婦人,咳嗽、發燒不斷。這回坎培拉一家第三級的大醫院,幫她重新檢查,部份結果如下:驗血顯示下降的嗜酸性白血球(3.4 × 109 /L)和 C 反應蛋白(68.2 mg/L),濃度依然超標;從電腦斷層掃描,可見肺部病灶移動,但肝臟與脾臟的維持原狀;肺部切片再次確定診斷為嗜酸性白血球肺炎;而微生物檢驗排除細菌、真菌和寄生蟲等各種感染。[2]
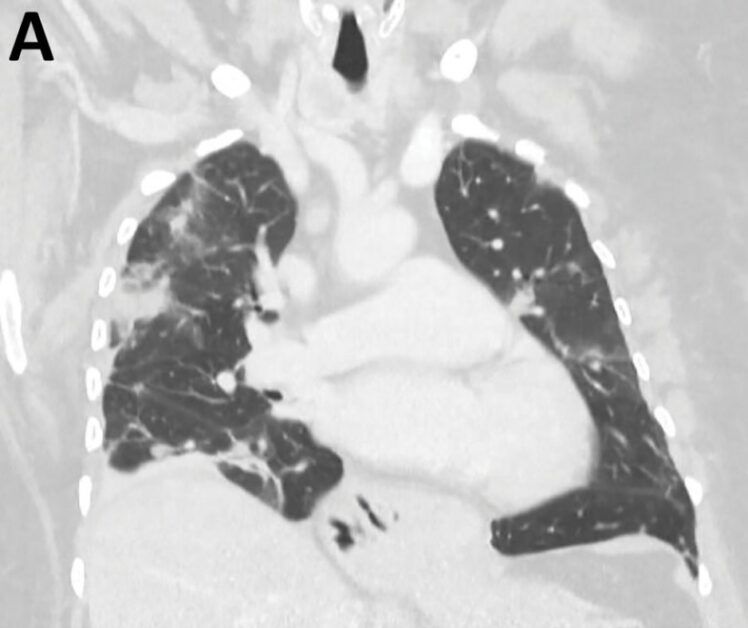
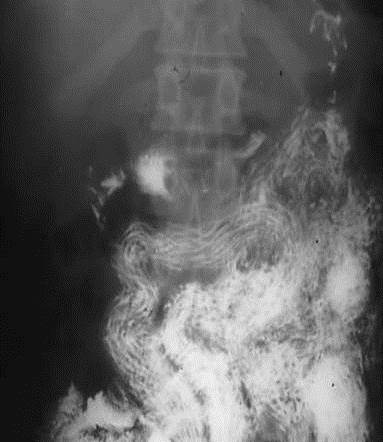
肺臟的不透明陰影和毛玻璃樣混濁,跟上次住院的位置不完全相同。圖/參考資料 2,Figure 1A(Public Domain ) 另外,醫師發現婦人有單株 T 細胞受體基因重組 (monoclonal T-cell receptor gene rearrangement)的問題:[2] 本來多元的 T 細胞可以對付各種感染;現在特定的T細胞卻不斷自我複製,使變異貧乏單調。[9] 它們過度製造白血球介素 –5 (interleukin-5),促使嗜酸性白血球在骨隨中大量形成,[10] 導致嗜酸性白血球增多症候群 (hypereosinophilic syndrome;HES)。[2]
醫師提高類固醇藥物 prednisolone 的劑量,加上免疫抑制劑 mycophenolate,還有驅蟲藥 ivermectin。最後一項是考量婦人豐富的旅遊史;可能呈現偽陰性的桿線蟲血清學檢測;以及抑制免疫系統時的感染風險。[2]
2021 年中,從追蹤檢查的電腦斷層掃描,得知肺和肝的病灶都有好轉,但脾臟的不變。2021 年 9 月,嗜酸性白血球在血液中的濃度降至 0.76 × 109 /L。2022 年 1 月,醫師想調降類固醇,又擔心壓不住婦人呼吸道的症狀,於是加開白血球介素 –5 單株抗體 mepolizumab,[2] 減少嗜酸性白血球的數量。[10, 11] 等到後者的數值正常,便開始降低類固醇的劑量。[2]
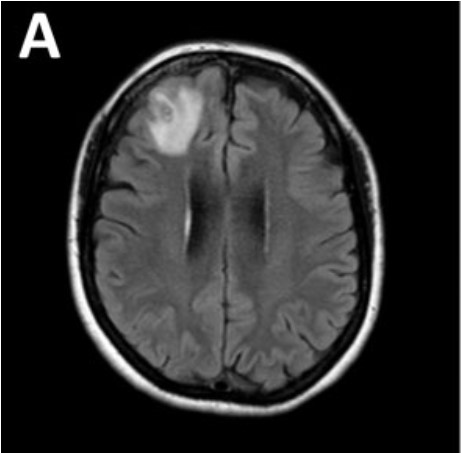
2022 年繼續服用類固醇 prednisolone、免疫抑制劑 mycophenolate 和白血球介素 –5 單株抗體 mepolizumab 的婦人,有長達 3 個月的時間,不僅健忘,憂鬱症還惡化。此時,她的嗜酸性白血球濃度正常;但 C 反應蛋白為 6.4 mg/L,意味著發炎;而核磁共振影像上,腦部的右額葉有個 13 × 10 mm 的病灶。於是,婦人在同年 6 月接受切片手術。[2]
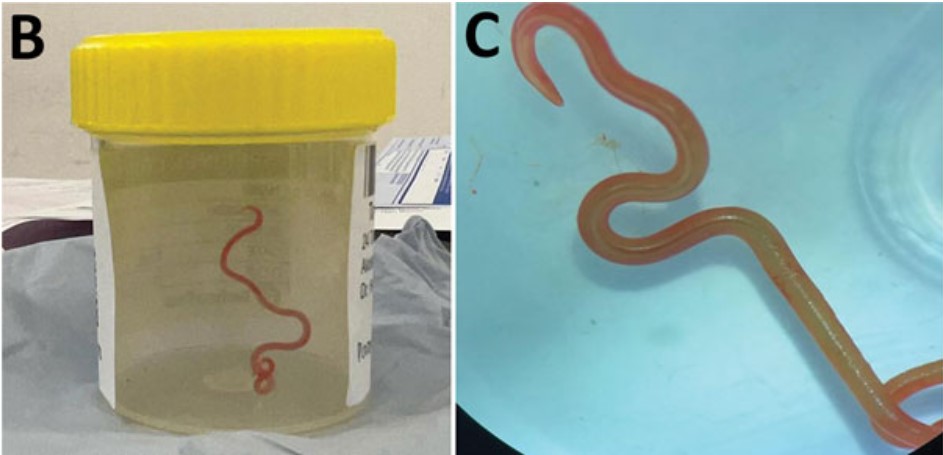
婦人的腦部核磁共振影像。圖/參考資料 2,Figure 2A(Public Domain ) 腦中的蠕蟲 這刀往腦袋劃下去不得了──長 80 mm,直徑 1 mm,活生生的蠕蟲!神經外科醫師將牠拖出來後,隨即進行硬腦膜切開術 (durotomy)跟皮質骨切開術 (corticotomy),巡周邊一輪,確定僅此 1 條,沒有共犯。稍後硬腦膜切片檢體送驗,得到的結果為良性。[2] 可是那條蟲怎麼辦?
「噢,我的天啊!」神經外科醫師亢奮地說道:「你絕對不會相信,我剛才在那位女士的腦子裡,發現了什麼──牠活著,還會蠕動。」接到她電話的同事們組成團隊,一起來辨識物種。根據感染科醫師,也就是後來論文通訊作者的回憶:「我們翻遍了教科書,查詢各種會侵入神經,惹出疾病的蠕蟲。」然而怎麼也找不到答案,只好把還活著的小生命,捧去聯邦科學與工業研究組織(CSIRO),請教寄生蟲專家。對方看了一眼,驚叫:「天哪,是 Ophidascaris robertsi!」[1]
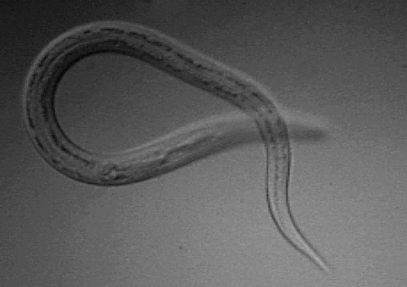
從婦人腦中拖出來的 Ophidascaris robertsi。圖/參考資料 2,Figure 2 B & C(Public Domain ) 這隻蛻變到三齡階段,外表朱紅的幼蟲,有 3 片典型的蛔蟲科唇瓣和盲腸,但缺乏發育完全的生殖系統。牠的頭尾被剁下來,由 CSIRO 的澳洲國家野生收藏館(Australian National Wildlife Collection)保存;其他屍塊分別交給雪梨大學(University of Sydney)以及墨爾本大學(University of Melbourne)鑑定基因。果然該寄生蟲專家所言不假,真的是 Ophidascaris robertsi。[2]
蛔蟲科唇瓣示意圖。圖/Civáňová Křížová K, Seifertová M, Baruš V, et al. (2023) ‘First Study of Ascaris lumbricoides from the Semiwild Population of the Sumatran Orangutan Pongo abelii in the Context of Morphological Description and Molecular Phylogeny ’. Life, 13(4):1016.(CC BY 4.0) Ophidascaris robertsi 生活史 Ophidascaris robertsi 這種澳洲原生的蠕蟲,採行所謂的間接生活史 (indirect life cycle),一輩子寄生多個宿主:成蟲住在最終宿主 (definitive hosts)地毯莫瑞蟒 (Morelia spilota)的食道和胃裡,牠們的卵則會點綴於蛇糞之中。身為中間宿主 (intermediate hosts)的小型哺乳類,特別是澳洲特產的有袋動物,糊里糊塗吃了卵,幼蟲便竄入牠們胸腔和腹腔內臟,活上很長的一段時間。直到有天,地毯莫瑞蟒獵捕小動物果腹,故事就再從頭來過,生生不息。[2]
地毯莫瑞蟒。圖/Amos T Fairchild on Wikimedia Commons(GFDL-1.2) 通常這齣沒完沒了的連續劇,不該有我們的戲份,所以這位澳洲婦人是目前所知,第一個意外參與演出的人類。她家附近的湖畔為地毯莫瑞蟒的棲地,醫師推測婦人採集野生番杏 (Tetragonia tetragonioides)回來做菜,因而吃到蟲卵。當幼蟲開始在她的體內亂竄,引發内臓移行性幼蟲症候群 (visceral larva migrans syndrome),免疫系統理應防止外侮進入中樞神經。偏偏此時婦人正在治療致命性的嗜酸性白血球增多症候群,多種藥物令她的免疫系統龍困淺灘。O. robertsi 的幼蟲就通行無阻,順勢直搗腦部。[2]
番杏。圖/Mason Brock on Wikimedia Commons(Public Domain) 術後恢復 移除蠕蟲後,醫師停止所有抑制免疫系統的藥物,另外開了兩種驅蟲藥,包括:以前用過的 ivermectin,跟對中樞神經系統穿透力更好的 albendazole;以及劑量漸減,具有消炎作用的類固醇 dexamethasone。此時婦人的肺臟和肝臟病灶早已恢復;但電腦斷層掃描影像上,脾臟的毛病依舊存在。針對這個現象,醫師在論文裡幫那隻蠕蟲講了句公道話,認為後者不是牠的錯,並以早前的正子斷層造影為證:肺、肝兩處病灶對放射性示蹤劑的反應,與脾臟迥異。術後 6 個月,婦人的嗜酸性白血球濃度維持正常,神經精神方面也有進步。[2] 目前整體狀況穩定,仍定期回診追蹤。[1]
參考資料
Davey M. (28 AUG 2023) ‘‘Oh my god’: live worm found in Australian woman’s brain in world-first discovery ’. The Guardian, Australia.
Hossain ME, Kennedy KJ, Wilson HL, et al. (2023) ‘Human Neural Larva Migrans Caused by Ophidascaris robertsi Ascarid ’. Emerging Infectious Diseases, 29(9):1900-1903.
‘Low Hemoglobin ’. (04 MAY 2022) Cleveland Clinic, U.S.
Kuter DJ. (SEP 2022) ‘Overview of Platelet Disorders ’. MSD Manual – Professional Version.
‘C-reactive protein (CRP) blood test ’. (OCT 2022) Healthdirect Australia.
Liesveld J. (SEP 2022) ‘Eosinophilia ’. MSD Manual – Professional Version.
Salahuddin M, Anjum F, Cherian SV. (22 MAY 2023) ‘Pulmonary Eosinophilia ’. In: StatPearls . Treasure Island (FL): StatPearls Publishing.
‘Prednisolone ’. (APR 2023) Healthdirect Australia.
‘T-Cell Receptor Gene Rearrangement ’. (22 SEP 2020) Testing.com, U.S.
Roufosse F. (2018) ‘Targeting the Interleukin-5 Pathway for Treatment of Eosinophilic Conditions Other than Asthma ’. Frontiers in Medicine, 5:49.
Agumadu VC, Ramphul K, Mejias SG, et al. (2018) ‘A Review of Three New Anti-interleukin-5 Monoclonal Antibody Therapies for Severe Asthma ’. Cureus, 10(8):e3216.
















-200x200.jpg)