我們的大腦運作和聖誕的燈飾電路很相像。大腦功能正常時,所有的燈都可以閃閃發亮,但它具備適應變化的能力,一般來說,一個燈壞掉時,其他的燈還是會繼續發亮,不過偶爾也會出現一個燈泡壞了,所有的燈也跟著全熄的情形。
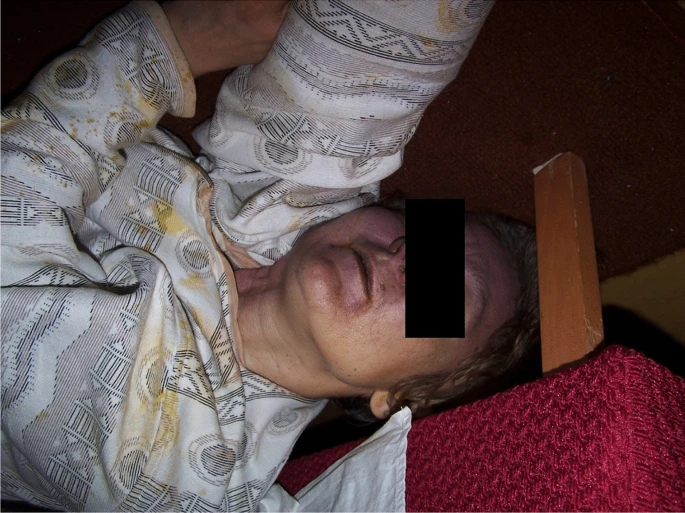
繼「巴格西」醫生之後,下一個來看我的是精神病科的莎賓娜.可罕(Sabrina Khan)醫生,也是第四位加入醫療小組的醫生,她當然也聽說了我兩次企圖逃走:早上一次,下午羅索醫生來時又發生一次。可罕醫生在我的病程記錄上寫到我看起來蓬頭散髮,有些焦躁不安,穿著「暴露的睡衣」(我穿著緊身褲和一件有點透明的上衣),玩弄著腦波儀器導線。提出和我的心理層面相符的外在狀況很重要,我外表凌亂而暴露有可能是狂躁症的表現:這類患者經常不修邊幅,並且有無法控制的衝動性行為,有時候會出現性濫交的情形。雖然說我之前沒有精神病的病史,但二十出頭確實是精神病好發的年紀。
她的筆還沒有停,我就自己主動宣布:「我有多重人格障礙。」
可罕醫生耐心的點了點頭。我挑的是精神病領域裡最具爭議性的診斷,現在改名為解離性身份障礙(DID,dissociative identity disorder),患者會表現出多種完全不相關的身份,而且經常對於自己的其他身份不知情。有些醫生認為這種情形存在,但有些醫生不認為(特別是在具有代表性的患者西碧〔Sybil〕【[1]】被發現是捏造的故事後)。許多解離性身份障礙患者常伴隨有其他精神疾病,像是精神分裂症。不管是什麼情形,總之,我自己也搞不清楚。
「曾經有精神科醫師或心理醫師這樣告訴妳嗎?」她溫柔的問道。
「有,有一個精神科醫生說我有躁鬱症。」
「那妳有吃藥治療嗎?」
「我不想吃。我把它吐出來了。我必須離開這兒。我不屬於這裡。我應該住在精神病院的。我應該住在精神病院的。我在這裡不安全。」
「這裡為什麼不安全呢?」
「大家都在談論我。他們都在背後嘲笑我。去精神病院,他們才能把我醫好。我不知道為什麼我會在這裡,我應該住精神病院的。我聽見護士在談論我的事,我可以聽見他們在想什麼,他們把我說得很難聽。」
可罕醫生寫下「偏執症」。
「妳可以聽到他們在想什麼?」她又重複問了一次。
「對。全世界都在嘲笑我。」
「妳還聽到什麼嗎?」
「電視裡的人也在嘲笑我。」
可罕醫生寫下「疑心病」,患者相信報紙上的文章、歌曲或是電視節目等,都是針對他而來。「妳家裡有什麼人有心理疾病的病史嗎?」
「我不知道。我奶奶可能有躁鬱症吧,反正他們全都是瘋子。」我笑道。接著我轉向她,「妳知道我有權利自行辦理出院吧?我可以就這麼走出去,沒有人可以強迫我留在這。我不想再說了。」
可罕醫生寫下了幾個她的診斷,包括「待分類的情緒障礙」和「待分類的精神障礙」。她從我的癲癇和黑色素瘤病史判斷,有必要檢查是否有神經學上的病因。
如果沒有發現其他病灶可以解釋我突如其來的精神病症,那麼她認為有可能是第一型躁鬱症(Bipolar I),患者會出現狂躁期或混合期(同時具有狂躁期和抑鬱期)情緒障礙。假設最糟糕的情形是一分,完全沒有症狀的情形是一百分的話,我得到的分數是四十五分,可以解釋為「症狀嚴重」。可罕醫生建議替我安排一位一對一的看顧人員,以防止我再次企圖逃脫。
我聽不到他們的聲音了。她的皮膚好光滑。我盯著醫生的顴骨看,她有漂亮的橄欖膚色。我愈看愈專注,愈看愈專注,她的面孔在我眼前旋轉起來,她的髮絲一根一根的轉成灰色,她的眼睛周圍開始出現皺紋,接著是她的嘴角,然後是臉頰,現在,滿臉都是皺紋了。她的臉頰開始凹陷,她的牙齒開始變黃,她的眼睛下垂,雙唇也失去了原有的豐潤。這名年輕的醫師在我的眼前逐漸老去。
我轉頭過去看史提芬,他也看著我。他的鬍渣從棕色轉成了灰色,他的髮白如雪,看上去就像他父親。我從眼角餘光看到那個醫生又一分一秒的變年輕了,臉上的皺紋撫平了,眼睛再次圓亮起來,臉頰恢復了嬰兒肥,頭髮則是深深的棕栗色。她看起來像是三十歲、二十歲,不,十三歲。
我有超能力。我可以用我的意志力讓人變老,這就是我,他們不可以把這種權柄從我身上奪走。我充滿能力,事實上,我這輩子從來沒有這麼有能力過。
- [1]〔譯註〕一九七三年,美國記者芙洛拉.芮塔.舒瑞伯(Flora RhetaSchreibe)寫了一本主角叫西碧的書,她聲稱寫的是患有多重人格障礙的雪莉.阿德爾.梅森(Shirley Ardell Mason)的故事,但事後被發現內容是捏造的。
































-200x200.jpg)