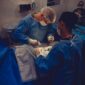
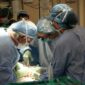
第三章、起步維艱 山窮水盡(上)
花開兩朵,各表一枝。話說當初比奇洛等人為解決無血術野的問題,突破傳統另闢蹊徑,將低溫醫學的實驗成果引入心臟外科的臨床實踐後,很多醫生迅速掌握了這一技術並對簡單的心內畸形發起了攻勢,且成績斐然,這可以說是心外發展史上的一個小高潮。但當他們試圖以此為基礎擴大戰果,挑戰更有難度的複雜心內畸形手術時,卻難以突破低溫手段固有的時間限制,很多人因此對心外科的發展前景再次悲觀起來。比奇洛試圖進一步通過相關研究延長低溫下停循環的時間;同時,為解決無血術野而進行的體外循環的研究也在挫折中不斷推進——事實上這一傳統思路並沒有因低溫手段的出現而中斷過,只不過在當時其光輝被大大地掩蓋了。
如果說整個心外科發展史上的精彩事件,猶如一串異彩紛呈的寶石項鏈的話,那麼體外循環機的從研發到正式確立應用的過程,則無疑是其中最為璀璨碩大的一顆。
今天,許多外科醫生和技師也僅僅將體外循環機當做一種常規的醫療儀器加以擺弄時,普通人更沒多少知道,這看似冰冷的機器背後有著許多令人激情澎湃的故事。為了這一偉大發明,很多人都付出了極大的心血,這其中不乏某些頗富傳奇色彩的人物,甚至還包括人類歷史上最偉大的一位飛行員——查爾斯‧奧古斯塔斯‧林德伯格(Charles Augustus Lindbergh,1902 –1974)。關於他1927 年飛渡大西洋的壯舉及對世界空郵事業的巨大貢獻幾乎廣為人知,但很少有人提及他在1931年曾在在《SC IENCE》這本著名的雜誌上,發表過一篇創紀錄的論文——題為 「一個封閉的恆壓下使液體流動的裝置」——僅有122字,堪稱史上最短。
該論文的緣起,是其小姨子1929 年患嚴重的風濕性心臟瓣膜疾病,這在當時是無法進行手術治療的。林德伯格曾多次詢問心臟專科醫師們是否可用一種類似人造心臟的裝置暫時替代自然心臟, 然後切開心臟進行糾治。 醫師們對此毫無反應亦不作正面回答。有誰會在乎一個飛行員、工程師對如此重大醫學事件的建議呢?更何況這一想法在當時看來就是異想天開嘛。
後來一個偶然的機會,林德伯格結識了當時已頗負盛名的艾利克斯‧卡萊爾教授(Alexis Carrel,1873-1944,1912年諾貝爾生理醫學獎獲得者)。卡萊爾覺得林德伯格的想法很有價值,但由於當時人們對如何解決凝血、 溶血、 以及感染等問題尚缺乏瞭解, 所以建議暫時擱置人工心肺的研究。而先進行目前的,為器官移植而進行的器官灌注實驗。因為器官自供體取出後,有時候不能立即植入受體,這段時間裡如何保證離體器官的活性呢?這一實驗就是試圖解決這一問題。而Carrel教授自己正進行的多次實驗均以失敗告終。後來在其實驗室工作的林德伯格不負所托,研製出了當時最好的灌注裝置,可以保存離體腎臟,使之能維持到移植為止。由於時代的限制林德伯格用機械方法替代心肺功能的設想未能走向實踐,也許是因為林德伯格在飛行方面的成就已足以名垂青史,上帝不願再將體外循環機的實現這一大任降臨於斯吧。這一偉大設想的最終實現,主要是由一位叫約翰‧希舍姆‧吉本(John Heysham Gibbon,1903-1973)的人歷經二十餘年不懈追求的結果。
吉本出身於醫學世家,其父親爺爺太爺爺太太爺爺均為當時著名的醫生,這種家庭環境的熏陶,恐怕與其日後在醫學上的能夠取得如此重大的醫學成就不無關係。1927 年從傑斐遜(Jefferson)醫學院畢業, 在賓夕法尼亞大學醫院實習,2年後進入麻省總醫院,在外科教授邱吉爾(Edward D, Churchill) 領導下工作。1930年10月3日,27歲的Gibbon分管一位53歲的女病人,該患者施行了膽囊切除術後15天後,因血栓形成而發生了致命的肺栓塞,病人的病情迅速惡化,出現了極度缺氧。「切開肺動脈,取出血栓」在當時的技術條件下幾乎就是挑釁死神,這一以德國外科醫生Trendelenburg名字命名的手術,在上世紀30年代歐洲的紀錄是,140例病人中僅有9例存活,而在美國則乾脆沒有存活的報導,預後十分凶險。因此邱吉爾教授決定,除非萬不得已,否則不能冒險手術。邱吉爾教授囑吉本對此患者嚴加監護, 每 15分鐘記錄一次血壓、脈搏、呼吸及體溫, 並同時做好術前準備。吉本在患者床邊整整守候了一夜。翌晨8 時, 患者突發神志昏迷伴, 呼吸心跳停止。手術立刻進行,在 6 分半鐘內從肺動脈內取出眾多血塊並縫合血管, 但遺憾的是,患者始終未能甦醒。
吉本後來回憶說 「……患者為求生而掙扎的情景深深震撼了我,但我無能為力。當我注意到她的血管逐步膨脹,血液顏色也愈來愈黑時,很自然地想到這時若能將這些血液用任何方法持續抽出, 去除二氧化碳, 加入氧氣, 再將此血液注入血管內, 同時可以使醫生在阻斷回心血流的情況下,安全地切開肺靜脈取出血栓,就可能挽救她的生命……我們應該在病人體外做一部分心和肺的工作」
每一個醫生在其一生的執業生涯當中都將不可避免的遭遇到病患的死亡,尤其最初幾例病人的離世往往會令該醫生終身難忘,這當然首先是一種惡性刺激,會對該醫生的從業產生重要影響,比如有的人會因受不了這種刺激而脫下白服離開醫療行業,有的人則在反覆的刺激中漸漸因習慣耐受而麻木。在當時死於Trendelenburg手術的病人,通常可能不會被的外科醫生認為是意外。顯然,吉本還沒到麻木的時候,該病人的死亡對他的刺激是如此強烈,馬薩諸塞州的不眠之夜對吉本的前途甚至整個心臟外科的發展前景均產生了深刻的影響,此後的二十餘年裡,Gibbon把最為寶貴的青春年華全部奉獻給了體外循環的事業。人生能有多少個二十年呢,更何況這二十年幾乎佈滿坎坷與荊棘的。
1934年吉本成了麻省總醫院的住院醫師,獲得了研製人工心肺機的准許,但當時Churchill認為這位前程似錦的弟子已經走火入魔了,批准這一請求的同時亦深感惋惜。這個開局即不被人看好的研究,未來發展的難度亦可想而知了。就整個心外發展史而言,吉本在其中的成就無疑是里程碑式的,然而就他個人來說,這段漫長的日子由於太多失敗和冷遇,顯然又是充滿悲壯甚至有些灰暗的。還好在這期間吉本結識他生命中最重要的人瑪麗‧霍普金斯(Mary Hopkins)——一個得力的實驗室助手、合作者兼老婆。我相信他倆的愛情故事一定十分老套經典——哪有不老套的愛情呢?一個年輕美麗的女人,一個胸懷大志的勇士,在一個原屬寂寞的實驗室裡朝夕相處,我忍不住要幻想出種種香豔的細節了,只不過這不屬於我要講的故事,人們常說每一個成功的男人背後都有一個偉大的女人,我只是隱隱覺得吉本能夠在經歷了那麼多挫折的情況下,仍堅持研究20餘年,瑪麗一定功不可沒,更何況她還不是吉本背後的女人,因為他們是並肩戰鬥。自古英雄皆寂寞,吉本居然得此紅顏相伴,未來將有多少崎嶇坎坷我們且去踏平它們吧。
關於本文
轉載自科學松鼠會 外科之花的艱難綻放系列,作者李清晨