- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《醫師說是纖維腺瘤,真的不用開刀嗎?一定不會變成乳癌嗎?乳房纖維腺瘤的處理全解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

15歲的小吉在洗澡時注意到右邊乳房有一顆硬硬的,被帶到乳房門診檢查。超音波結果顯示這是一顆1.7公分,邊界圓滑的腫塊。媽媽很擔心地問:「這個是不是該開刀拿掉呢?」
28歲的小伊跟著朋友去做了第一次的乳房超音波檢查,意外發現兩邊乳房共有七顆腫塊,各自都在1公分的大小附近,小伊很煩惱地問:「我這樣是不是很不正常?」
44歲的小卡一向都有定期乳房檢查的習慣,但因為疫情關係有三年沒做檢查了。雖然過去乳房超音波結果都是正常的,這次乳房超音波檢查卻出現了一顆2.3公分的新腫塊。小卡慌張地問:「我接下來該怎麼辦?」
以上三個狀況,都是很常見的乳房門診情境題,也是大家最關心的自身困擾。畢竟,乳房檢查時出現問題總是讓人很不安,因此當醫師告訴患者超音波結果有出現腫塊的時候,患者通常會在「什麼?我需要開刀?」及「為什麼不用開刀?這樣真的沒問題嗎?」之間擺盪著。這一次,我們先試著用幾個患者常見的疑惑切入,讓大家更能了解自己的狀況,再一起回頭看看這三個情境題。
醫師說這是纖維腺瘤,這樣沒關係嗎?
乳房纖維腺瘤非常常見。從女性十幾歲進入青春期開始,到三四十歲之間,若發現乳房出現硬塊,最可能的就是良性的乳房纖維腺瘤。雖然檢查方式與檢查盛行率的不同讓我們無法確認真正的發生率,但一般說來,可能大約四、五個女生之間就有一個人會出現乳房纖維腺瘤。
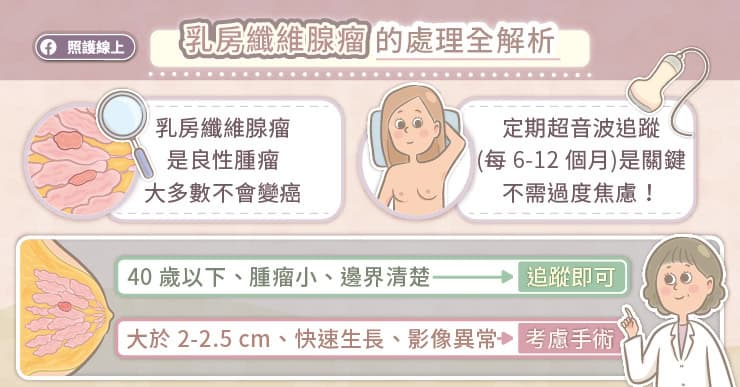
纖維腺瘤是由上皮組織與基質組織組成的扁球型結節,是增生性的乳房良性病變,通常不具惡性特徵,部分特殊類型如複雜性纖維腺瘤,可能帶有異常組織學表現,可能會有較高的乳癌風險。目前醫療共識並不建議移除所有的纖維腺瘤。
哪些時候追蹤就好?
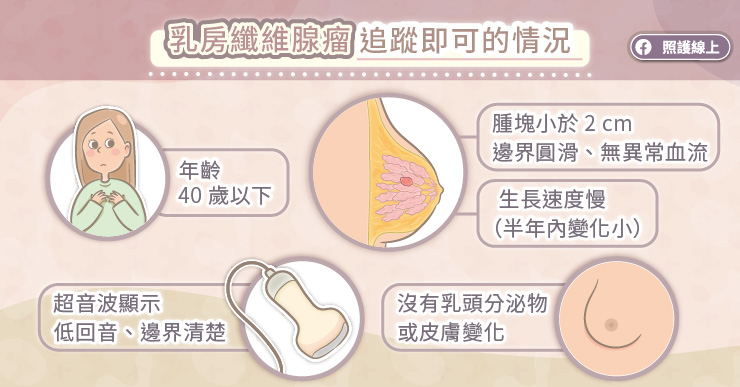
如果患者年齡在40歲以下,通常檢查首選是乳房超音波。假使在乳房超音波下發現低回音,邊界清楚的結節,很有可能是纖維腺瘤。醫師會看結節的大小、型態、性質、與長大速度做出建議。如果是個邊界圓滑清楚的小結節,通常追蹤即可。
開不開刀和自身症狀有關係嗎?
很多人聽到有一顆乳房良性腫瘤「不用開刀但要追蹤」,會覺得很緊張。於是會問:如果我會痛、摸得到這一顆,或是有其他症狀,真的也不用開刀嗎?
假使這顆腫塊隨著月經週期的時間不同,會發現很明顯的腫塊大小改變,反而不用太緊張。如果一個硬塊在月經來之前變大,甚至變痛,但當月經結束時,硬塊就變小許多,甚至摸不太到,通常是好事。代表這個硬塊裡面的成分並不是實實在在的乳腺基質,而是液體狀的,較有機會是乳房囊腫,而非纖維腺瘤,因為纖維腺瘤的大小通常較穩定。
至於痛這一點,纖維腺瘤通常不會導致疼痛,且疼痛本身不是手術指標,仍須根據腫塊的大小、形態、邊界特徵來決定是否手術。
如果伴隨的症狀是皮膚出現變化,變得像橘皮一樣;腫瘤長大的速度很快,在一個月內突然出現;或是乳頭有分泌物,尤其是血色、咖啡色、或清清如水的;就是讓人較為緊張的乳癌症狀,務必要提醒醫師。
自身症狀是臨床判別時很有用的資訊,在與醫師討論是否開刀時,一定要說出自己的疑慮。
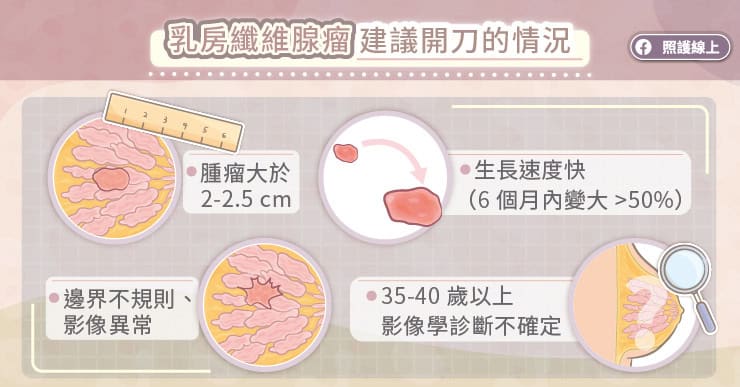
哪些狀況下會建議移除纖維腺瘤?
若超音波發現,腫塊小於兩公分、邊界清楚圓滑,不需要常規性移除。
比較恰當的做法是在發現的前一兩年內,每六個月就做一次超音波檢查,確認這顆腫塊的大小、型態有沒有變化,也能了解其長大的速度。
假使超音波檢查時,腫瘤大於2-2.5公分,邊界較不規則,或生長速度快,就會建議開刀移除這顆腫瘤。
另外一個可以考量的是患者的年齡,如果超音波檢查結果界在可開或不開之間,但患者年齡大於35歲(有些指引是40歲)的話,還是建議開刀移除確保安全。
如果我想知道這顆是不是真的是纖維腺瘤,該怎麼辦?
影像檢查有一定的極限,如果要確認腫瘤的性質,需要抽取檢體直接在顯微鏡下化驗。抽吸檢體可以用細針或粗針,粗針抽吸會比較準確,能較清楚地分辨纖維腺瘤與葉狀瘤。
現在,也可以考慮乳房真空輔助微創手術,不僅進行乳房腫瘤切片,也可以進行腫瘤切除。
回頭看看三個情境題,想想該怎麼辦?
- 15歲的小吉在洗澡時注意到右邊乳房有一顆硬硬的,被帶到乳房門診檢查。超音波結果顯示這是一顆1.7公分,邊界圓滑的腫塊。媽媽很擔心地問:「這個是不是該開刀拿掉呢?」
→年輕人,第一次發現1.7公分,邊界圓滑的乳房腫塊,最有機會是良性的纖維腺瘤,建議半年追蹤一次乳房超音波,兩年後若沒有變化,改為一年追蹤一次。萬一有變化則根據變化狀況決定是否開刀。
- 28歲的小伊跟著朋友去做了第一次的乳房超音波檢查,意外發現兩邊乳房共有七顆腫塊,各自都在1公分的大小附近,小伊很煩惱地問:「我這樣是不是很不正常?」
→二十多歲的女性長了多顆乳房結節,但都小小的,其實是常見的狀況,建議超音波半年追蹤即可。
- 44歲的小卡一向都有定期乳房檢查的習慣,但因為疫情關係有三年沒做檢查了。雖然過去乳房超音波結果都是正常的,這次乳房超音波檢查卻出現了一顆2.3公分的新腫塊。小卡慌張地問:「我接下來該怎麼辦?」
→過去超音波結果正常,在四十幾歲時突然有新的腫塊,建議安排乳房攝影與考慮接受切片檢查,確認腫塊的性質。
面對纖維腺瘤,我該怎麼辦?
來看最後的結論,決定是否要動乳房手術,我們會在超音波下確認腫瘤大小、腫瘤形狀、成長速度。若有以下發現,建議手術移除腫瘤:
◎腫瘤大於2-2.5公分
◎邊界不規則,或影像顯示可疑特徵
◎生長速度快,短期內增大超過 50%
◎患者年齡超過35-40歲,且腫瘤邊界或影像特徵介於良性與惡性之間
如果屬於不需要開刀的患者,也別忘了定期半年至一年就要做一次乳房超音波檢查,持續確認乳房腫瘤是否出現變化!