- 作者/劉育志 醫師
- 本文轉載自 Care Online 照護線上《急性高血糖暈眩誤當感冒,掛急診才知血糖飆破 800 MG/DL!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

「當時是感到特別疲累,原先以為是感冒,但經過兩週後,在課堂上突然暈眩,送到急診才發現有糖尿病,血糖飆破 800 mg/dL,而且因為急性高血糖併發酮酸中毒!」62 歲模範糖友曾女士擔任電腦老師,大約在 20 年前診斷為糖尿病。
由於沒有糖尿病家族史,剛確診時並不了解糖尿病,因此花了很多時間去學習,才曉得原來疲憊、體重減輕、傷口不易癒合都是糖尿病的症狀,卻都被忽略。曾女士說,尤其知道糖尿病如果控制不好會傷及心臟、腎臟、眼睛等器官之後更是懊惱,如果對糖尿病有更多認識,就不會演變到出現急性高血糖的後果。
「我不會抗拒用藥,遇到問題時都會主動找醫師討論,找出適合自己的治療方案。」曾女士說,「我常勸身邊的糖友要規律治療,因為他們都有迷思,誤以為藥物會傷腎、傷肝,怕吃了藥之後要洗腎,卻迷信用民間偏方或來路不明的保健食品來治療糖尿病。所以,我會分享自己的經歷,並告訴他們如果對於治療有疑問,詢問醫師才是最正確的選擇,包括飲食、運動都可以根據每個人的狀況做調整。」

為了讓自己糖尿病能控制得更好,也會跟醫師討論治療策略。曾女士說,曾經覺得每天檢測血糖很麻煩,但在深入了解糖尿病後,我曉得如果沒有規律用藥、檢測血糖,後續出現心血管疾病、眼睛病變、腎臟病等併發症,才是後悔莫及啊!所以要把這些該做的事情融入生活,對自己負責!
按時服藥對糖友非常重要,但在臨床上可能有兩成糖友對治療的順從性不太好。花蓮慈濟醫院新陳代謝科及內分泌科主任吳篤安醫師表示,糖友可能從廣播、左鄰右舍聽到一些錯誤的資訊,像是藥量會越吃越多、吃藥會導致洗腎等迷思而延誤或中斷治療。
面對糖尿病沒有捷徑,糖尿病的正規治療需要飲食、運動、藥物三方面互相搭配才能發揮效果。吳篤安醫師說,認真做好飲食控制、規律運動,有助於減少用藥數量,或是延後加上其他藥物的時間。
糖友一定要定期回診追蹤,才能了解血糖狀況與治療成效,並適時調整藥物。隨著年齡增長,身體的代謝能力會改變、胰臟功能會逐漸退化,所以需要依照每個人的生活型態、身體狀況調整藥物。
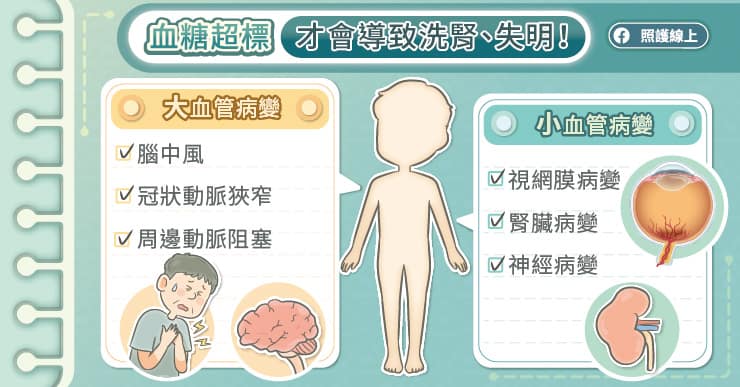
此外,糖尿病可能導致大血管病變與小血管病變,大血管病變包括腦中風、冠狀動脈狹窄、周邊動脈阻塞等,小血管病變包括視網膜病變、腎臟病變、神經病變等,在定期回診時,醫師都會安排相關檢查,以提早發現問題。
「有些病人聽信謠言就不吃藥,也沒有回診追蹤。經過一段時間再度出現時,往往已出現蛋白尿、視網膜病變、神經病變。」吳篤安醫師說,血糖超標時通常沒有明顯症狀,但是各個器官會受到傷害,控制血糖的目的在於避免各種慢性併發症。我們都會一再提醒糖友,造成失明、洗腎的原因是血糖超標,而非血糖藥或胰島素。
糖尿病衛教學會推出「糖尿病智慧好幫手」LINE 聊天機器人,就是希望提供給糖友獲得正確資訊的管道。「糖尿病智慧好幫手」的資訊接由學會把關,且能夠及時回覆病人疑問,澄清錯誤觀念。

糖友常問「醫師,我的降血糖藥會不會越吃越多?劑量越來越重?」吳篤安醫師說,若是糖友能在一開始就透過藥物穩定控制血糖,反而有助於延後加藥的時間。為了提升治療遵從性,醫師會盡量簡化藥物,讓糖友較容易服用。糖友可以就自身在意的肝腎功能或低血糖問題和醫師討論,根據工作、生活型態調整藥物,規劃合適的治療組合,千萬不能任意停藥。
貼心小提醒
糖尿病主要是因為胰臟功能退化,而無法有效調控血糖,過高的血糖會漸漸對各個器官造成傷害。吳篤安醫師提醒,肥胖的糖友一定要把體重減下來,對血糖控制很有幫助。飲食管理是控糖的基本功,除了正餐之外,也要注意飲料、零食、點心、消夜,飲食的組成與分量都必須仔細拿捏。
運動能夠改善身體代謝、增加心肺功能、消耗多餘熱量,有助增進身體健康。糖友可以找家人、朋友一起運動,彼此鼓勵,共同養成好習慣。藥物的部分要和醫師商量,吳篤安醫師說,採取自己能夠接受且方便執行的治療組合,才能控糖達標!
- 本文轉載自 Care Online 照護線上《急性高血糖暈眩誤當感冒,掛急診才知血糖飆破 800 MG/DL!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接