- 作者/梁培英、劉志偉醫師
- 本文轉載自 Care Online 照護線上《類風濕性關節炎怎麼辦?醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

「醫生,我的手好痛,每天起床都很僵硬,是不是血路不通?」王太太問。
「你的手指變形多久了?」醫師望著王太太明顯變形的手指問。
「這是因為我都用手洗衣服,才會變這樣啦。」王太太說。
「恐怕沒這麼單純,」醫師說,「我先幫你安排一些檢查,你有可能是類風濕性關節炎喔!」
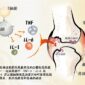
類風濕關節炎好發於 40 至 60 歲的女性,是種自體免疫疾病,使關節慢性發炎,而持續發紅、腫痛。類風濕關節炎的特點是「休息愈久、愈不舒服」,早上起床時關節會僵硬超過一個小時。麻煩的是,如果沒有及時接受治療,發炎的關節將會漸漸變形、失去功能。
我吃的藥跟別人不一樣,這樣正常嗎?
臺北榮民總醫院過敏免疫風濕科劉志偉醫師指出,類風濕關節炎的傳統治療藥物有非類固醇消炎止痛藥(NSAID)、類固醇、疾病調節抗風濕藥物(DMARDs)等。
近年來發展出來的生物製劑、小分子藥物能夠抑制異常活化的免疫細胞,穩定病情。
劉志偉醫師說,「患者常會問,我吃的藥好像跟其他病友的藥不一樣?」這是因為每位患者的病程、疾病活性皆不相同,醫師會根據疾病活動度來擬定個人化的治療策略,使用不同的藥物組合與劑量,而且會依照病情持續調整藥物,盡量能夠緩解病情、並減少藥物的副作用。
使用的治療藥物並非一成不變,隨著腫痛關節數目、僵硬程度、整體健康狀況、發炎指標的變化,皆需適時調整藥物。
類風濕性關節炎是慢性發炎!那必須吃多久的藥?
中山醫學大學附設醫院風濕免疫過敏科梁培英醫師表示,類風濕性關節炎是由於免疫系統失調,而對自己的關節發動攻擊,導致慢性發炎反應。疾病成因與先天體質及後天環境因素有關,女性患者約是男性患者的三倍。
因為是自體免疫的問題,所以藥物無法讓疾病消失,但可以控制疾病活動度。
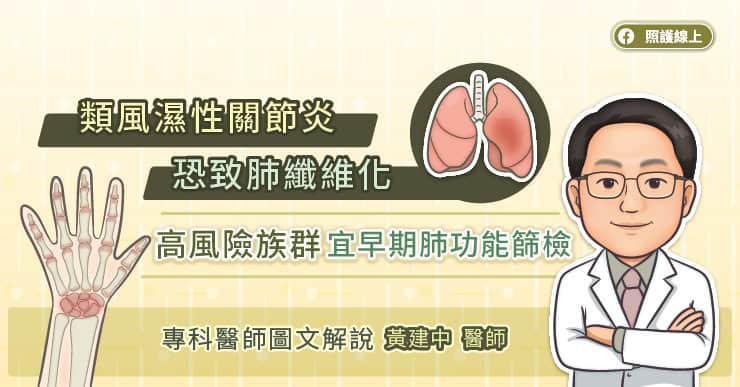
根據研究,愈早診斷、愈早接受治療,能有較好的預後。梁培英醫師提醒,若沒有好好控制類風濕性關節炎,關節可能在幾年內遭到破壞,讓手部功能大受影響,此外類風濕性關節炎還可能侵犯身體其他器官,像是影響心臟的心包膜炎、心肌炎,影響肺臟的肋膜炎、肺纖維化,還有腦中風、腎臟病變、心血管疾病等多種問題。
梁培英醫師一再叮嚀,持續接受治療可以提升患者之生活品質,與類風濕性關節炎和平共存。
患者需長期服藥,期間該注意什麼?
梁培英醫師解釋,類風濕性關節炎患者大多需要長期使用藥物,所以醫師都會交代一些日常生活中要留意的狀況。
傳統非類固醇消炎止痛藥(NSAID)能夠改善關節發炎、疼痛,不過也可能出現胃炎、潰瘍等,一般可以搭配其他藥物使用以緩解腸胃不適的狀況。部分患者的潰瘍較厲害,可能有出血的現象,所以需要注意排便的顏色,若有解黑便,便要立刻就醫,檢查是否有上消化道出血,及早處理。

由於部分類風濕性關節炎的藥物具有免疫調節的功能,患者要避開人潮,減少遭到感染的機會,若出現發燒、疲倦、咳嗽等症狀,最好儘快回診。
另有一些常見的狀況,如掉髮、嘴破、皮膚過敏等,可能與藥物有關,回診時可以主動提出來與醫師討論。
藥物能不能減量?要依照臨床症狀與抽血檢測發炎指數進行評估!
類風濕性關節炎是慢性病,患者或家屬常會詢問,「藥物能不能減量?」
劉志偉醫師解釋,藥物能否減量主要是看治療能否達標,所謂的「達標治療」會依照臨床症狀與抽血檢測發炎指數來評估。「我們會希望患者腫痛的關節數小於一處,而抽血的的 C 反應蛋白(C-Reactive Protein,CRP)小於 1 mg/dL,這樣才算治療達標。」
目前也有發展出類風濕性關節炎之量化指標「疾病活動指數 28(DAS28 , disease activity score by 28 joints)」,將患者腫痛的關節數目、整體健康評估分數、與血中的發炎指數「紅血球沉降速率(ESR)」等項目加權後會得到一個結果。
當疾病活動指數 28 大於 5.1,屬於「高疾病活動度」,當疾病活動指數 28 小於 3.2,屬於「低疾病活動度」。若疾病活動指數 28 小於 2.6,疾病處於緩解期,便可以考慮將藥物減量。
劉志偉醫師強調,「定期回診追蹤、評估疾病活動度,對類風濕性關節炎而言,非常重要!」
關節破壞不可逆,若感異常最好盡速就醫
「患者候診時,經常會看到有些病友的手部關節變形很厲害,所以非常焦慮。」梁培英醫師說,「手指的靈活度對於日常生活、工作皆不可或缺,因為類風濕性關節炎可能對關節造成不可逆之破壞,請一定要在關節破壞之前及早接受治療。若起床時有關節僵硬疼痛的狀況,最好就醫檢查。」
劉志偉醫師說,和過去相比較,類風濕性關節炎的治療已有長足進步,疾病調節抗風濕藥物、生物製劑、小分子藥物等陸續問世,幫助很多患者有效控制病情。建議要好好接受藥物治療,並配合復健治療,維持關節活動度,日常生活中不過度使用關節,才能維持良好的生活品質喔!
- 本文轉載自 Care Online 照護線上《類風濕性關節炎怎麼辦?醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接!