- 作者/柯博仁醫師
- 本文轉載自 Care Online 照護線上《吃什麼都吐?竟是巨大主動脈瘤在作怪》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

「醫師,我這幾天都一直吐,吃什麼就吐什麼,連喝水都吐……。」老先生虛弱地說。
「肚子有開過刀嗎?」醫師問。
「沒有,我只有血壓高,沒有開過刀。」老先生搖搖頭。
「有可能是腸阻塞,先幫你打點滴,然後安排檢查。」醫師說。遇到腸阻塞的年長病患,一般都會將腸沾黏、大腸癌等問題納入鑑別診斷,不過當電腦傳回檢查的影像時,醫師不禁倒吸一口氣。原來,讓老先生腸子阻塞的原因竟然是顆巨大的腹主動脈瘤,直徑達 12 公分,於是連忙照會血管外科醫師。
「腹主動脈瘤形成時,患者大多沒有感覺,」林口長庚醫院血管外科柯博仁主任說,「老先生的腹主動脈瘤大到造成腸阻塞,竟然還沒有破裂,實在非常幸運。接受微創主動脈支架介入術後,老先生恢復得很順利,幾天後又能就開始吃東西,非常高興。」
主動脈瘤不是癌,卻相當致命
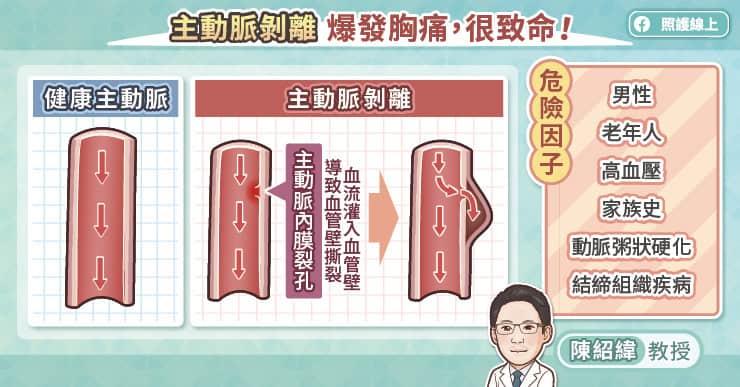
很多人聽到「主動脈瘤」會誤以為這跟肺癌、大腸癌一樣,是顆惡性腫瘤。柯博仁主任解釋:「主動脈瘤指的是主動脈血管壁因為老化、失去彈性,漸漸膨大變成一顆球狀的瘤體。當主動脈瘤體的直徑從三公分、四公分、五公分越來越大,就越來越危險;這就跟吹氣球一樣,氣球吹得越大越容易隨時破裂。」
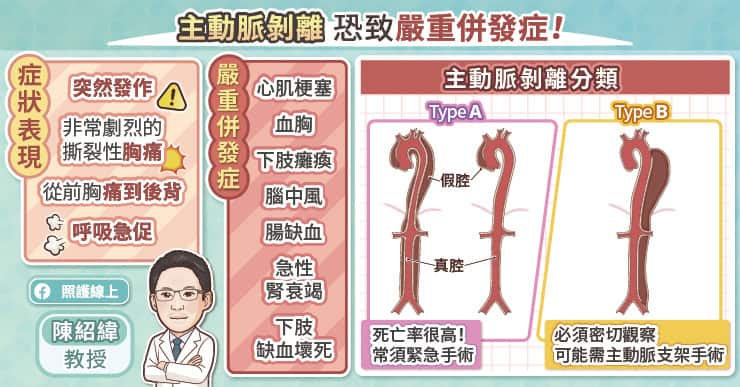
一旦主動脈瘤破裂,疼痛是第一個症狀。「患者會覺得腰痠背痛,」柯博仁主任表示:「這種疼痛是你換任何姿勢都無法緩解,非常痛!」接著,患者會因為大量內出血、失血過多而休克昏倒、導致死亡。
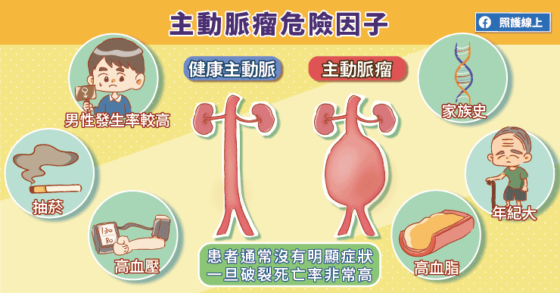
更棘手的是,主動脈初期並不容易被發現,在逐漸惡化、變大的過程中往往沒有任何症狀及感覺,就像個沉默但隨時會引爆的炸彈。而又有哪些人需要特別注意呢?柯博仁主任直言:「年紀大、男性、有抽菸習慣,以及本身若有三高,高血壓、高血糖、高血脂等問題,也是血管疾病的高危險群。」
超前佈署,預防主動脈瘤破裂
根據統計,當腹主動脈瘤的直徑大於五公分,或胸主動脈瘤的直徑大於六公分,就有極高的破裂危險。最好的對策就是,盡早發現主動脈瘤,並搶在其破裂之前接受治療,避免這沉默的炸彈突然爆炸。
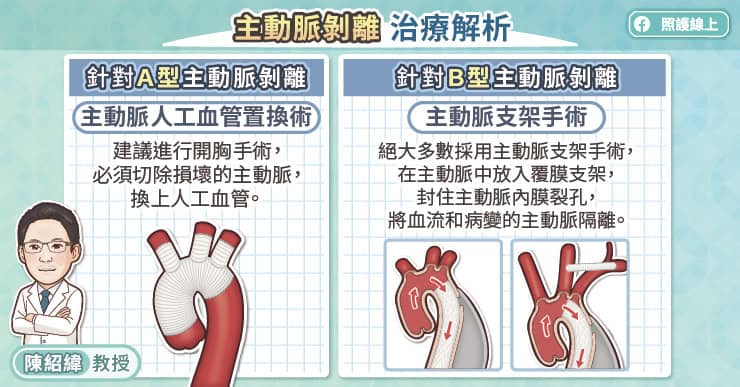
傳統治療腹主動脈瘤的方式是開放式手術,醫師會打開患者的腹腔,夾住主動脈瘤前端與後端的血管,接著切下主動脈瘤,並置換上一段人工血管,再放開夾住的血管。

目前臨床上大部分都已經使用微創主動脈支架介入術,醫師會從患者鼠蹊部開一個小傷口,將導管放入延伸至病灶的位置,然後展開帶有薄膜的支架。柯博仁主任說:「主動脈支架具有一層不透血的薄膜,這樣血液就可以順著在支架裡流動,不會再去衝擊主動脈瘤。只要主動脈瘤不再承受血壓持續衝擊,就能降低破裂的風險。」
微創主動脈支架介入術的過程中,失血量通常只有1、200毫升,相較於開放式手術動輒2、3000毫升的失血量來說,比較不會造成心臟、肺臟過大的負擔而引起各種併發症,其優點包括死亡率低、傷口小、患者的恢復期短。
由於每個人主動脈瘤的大小、形狀、長度不同,目前已有許多不同尺寸的主動脈支架可供專科醫師選擇,讓主動脈支架能夠運用在更多患者身上。
減少併發症,小螺絲大妙用
柯博仁主任說,每種治療都可能產生併發症,微創主動脈支架介入術也不例外。即使是手術完成,隨著時間經過,支架與血管壁若是貼合不良,血流可能又流入主動脈瘤,稱為「內漏」;或是因為在血壓衝擊下,支架漸漸滑脫,則稱作「位移」。
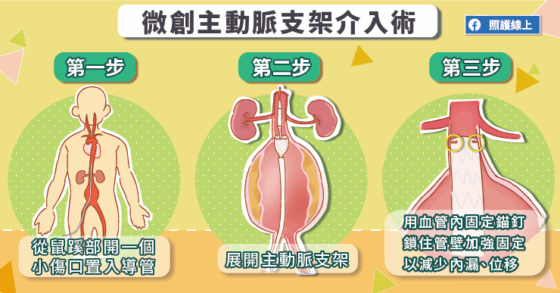
「內漏跟位移,是微創主動脈支架介入術中最被重視的兩個併發症。」柯博仁主任說,「為了減少這兩項併發症的發生率,近年來醫師會在主動脈支架介入術之後,使用血管內固定錨釘,像鎖螺絲、釘釘子一樣,將主動脈支架與血管壁鎖在一塊兒,加強密度、更加牢靠。」
抽菸會增加主動脈瘤發生、破裂的機率,柯博仁一再叮嚀,「沒抽菸的朋友,千萬別抽菸;有抽菸的朋友,得趕快戒菸。」
上了年紀的朋友要多關心自己主動脈的健康狀態,只要利用超音波,短短幾分鐘便可以檢查主動脈的狀況,請記得定期追蹤。若有高血壓、高血糖、高血脂也請一定要控制達標!
- 本文轉載自 Care Online 照護線上《吃什麼都吐?竟是巨大主動脈瘤在作怪》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接!