- 文/中醫轉譯醫學專家陳博聖醫師、劉紹祥博士
看過中醫的人,應該對中醫師時常提及「忌吃冰涼的食物」十分熟悉。中醫師甚至會告誡大眾,太常吃冰涼食物可能會容易感冒、咳嗽或感染腸胃疾病,生病時吃冰品也可能不易康復。
究竟忌吃寒涼食物,在傳統醫學是基於什麼原因而產生的論述呢?

中醫理論主張避寒,其中「寒主收引」的收引是指收縮、緊繃的意思,「寒邪侵襲人體,常會使皮膚、腠理、筋脈收縮」。也就是說,當我們感到寒冷時,身體會不自主收縮起來,如此一來,末端血管收縮容易造成手腳冰冷,或是體內血液循環變得比較差。因此,從傳統中醫對於「寒主收引」影響人體血液循環的描述,可以初步理解為何中醫師要大家少吃冰。
若是對應到西方科學研究,也有跡可循。因為有許多研究指出,溫度會影響身體免疫系統的運作。
體溫是免疫反應的開關
我們身上的白血球是人體免疫系統的一道重要防線。白血球在血管裡循環,擔任巡邏防衛的角色,一旦身體遇到病菌感染,白血球的數目就會增加,啟動抗病機制:先透過血液「移動」到感染部位附近,接著穿透微血管壁,抵達感染部位,進行吞噬病原菌或消滅被病毒感染的細胞等作用。
科學家發現,當我們身體遭受感染而引起發燒時,可有效促進白血球移動到感染部位,幫助我們儘快康復。當體溫達到 38.5℃ 以上,T 淋巴球內的熱休克蛋白 90(Hsp90)會增多,Hsp90 和 T 淋巴球表面的整合素(integrins)結合活化後,能幫助 T 淋巴球黏附於血管壁上,因此更容易遷移出微血管,抵達受感染的部位1。
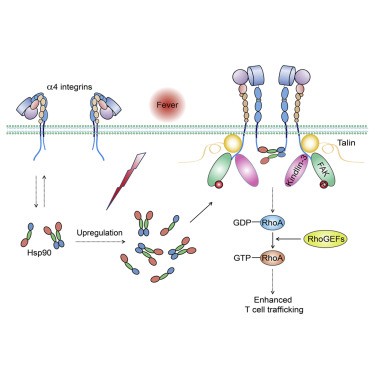
也有研究指出,人體發燒,核心體溫在 37~40℃ 時,能活化 NF-κB 的運作2。NF-κB 是一種蛋白複合體,能夠控制 DNA 轉錄,在發炎反應中扮演重要角色。也就是說,體溫升高能促進發炎反應,身體對抗癌症、傷口和感染的防禦速度就會變快。
鼻病毒在 33~35℃ 時更活躍
發燒能促進免疫反應,那低溫呢?科學家針對最容易引起感冒的鼻病毒,以小鼠來做實驗。結果發現在 33~35℃ 的鼻腔環境中,人類鼻病毒的複製能力比在核心體溫 37℃ 之下還要好3。這代表了身體局部溫度偏低,例如鼻腔呼吸冰冷空氣或喉部接觸冰涼食物,可能為鼻病毒提供了更好的繁殖環境,讓人更有可能感染感冒。

綜合以上所述,時常吃冰雖然不會影響核心體溫,但可能會讓身體局部溫度降低,導致容易感冒;感冒時若吃太多冰涼食物,也可能會使血管收縮,影響免疫反應的運作,讓疾病不容易恢復。
中醫理論:寒邪導致疾病
回到中醫病理學的論述中,寒邪是導致疾病的六邪「風、寒、暑、溼、燥、火」之一。寒邪有三個特性:
- 寒邪傷陽
- 寒性凝滯
- 寒主收引
「寒邪傷陽」是指寒邪損傷人體的陽氣,一方面會出現怕冷的表現,另一方面衛氣也是陽氣所管,當陽氣弱則衛氣不足,而衛氣指的是現代醫學的免疫防衛功能,因此會出現「衛氣不固」的臨床現象,也就是免疫功能不足造成容易生病的體徵。
「寒性凝滯」和「寒主收引」是指寒邪具有使人體的氣血運行阻滯的意思,會讓氣機收斂,表現腠理閉塞,筋脈拘急。中醫學認為人體正常的生理防衛能力或病理的修復能力,都是依賴充足的氣血來運作,氣血要正常,經絡也要通暢。一旦寒邪侵犯,影響經絡閉塞拘急,就如同上述局部溫度不足而影響白血球表現,緊縮的血管壁會影響白血球通透到病灶區進行抗病反應。
綜觀中醫對寒邪的論述,無論內寒和外寒都應該儘量避免。內寒是指飲食寒涼過量,外寒是指天氣寒冷,沒有做好防寒保暖。因此「避寒就溫」,寒邪得溫則減,就是中醫師不斷強調平衡身體的溫熱寒涼,就能「正氣存內、邪不可干」,身體常保安康。言下之意,中醫忌冰涼,避寒有道理,這樣的古老中醫智慧可是有溫度影響免疫系統反應的科學論述支持的。
參考資料
- Lin, Changdong, Youhua Zhang, et al. Fever Promotes T Lymphocyte Trafficking via a Thermal Sensory Pathway Involving Heat Shock Protein 90 and α4 Integrins. Immunity 50, no. 1 (2019).
- Harper, C. V., D. J. Woodcock, C. Lam, M. Garcia-Albornoz, A. Adamson, L. Ashall, W. Rowe, et al. Temperature Regulates NF-ΚB Dynamics and Function through Timing of A20 Transcription. Proceedings of the National Academy of Sciences 115, no. 22 (2018).
- Foxman, Ellen F., et al. Temperature-Dependent Innate Defense against the Common Cold Virus Limits Viral Replication at Warm Temperature in Mouse Airway Cells. Proceedings of the National Academy of Sciences 112, no. 3 (2015): 827–32.
- 責任編輯/竹蜻蜓