- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《終結傷「心」!傷害累積恐成心臟衰竭》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!

我們的心臟每分每秒都賣力跳動,負責推動全身血液循環的重要任務,不難想像,當心臟功能變差無法推動足量血液維持身體所需就會造成「心臟衰竭」。病患最常見的症狀包括呼吸困難疲倦與下肢水腫。
導致心臟衰竭常見的原因有哪些呢?中山醫學大學附設醫院心臟內科主任蔡青峰醫師表示,心臟衰竭的原因很多樣,不過在心臟科病房或門診,最常見的是心臟本身問題所導致,包括冠狀動脈疾病(含有心肌梗塞病史)、瓣膜性心臟疾病(風濕性或退化性心臟病)、各種不同類型心肌病變、高血壓、心律不整等。這些原因會造成心臟結構功能的變化,進而造成心衰竭。
有些雖然不是心臟本身的問題,但長久下來也會導致心臟衰竭,例如糖尿病、高血脂、心臟毒性物質(酒精、藥物、毒品)。還有其他原因,像是荷爾蒙疾病、甲狀腺疾病、嗜鉻細胞瘤會造成不明原因血壓變高,這些內分泌系統疾病,也會透過內分泌或激素分泌,間接影響心臟,導致心臟衰竭。若是長期營養不良,也會造成心臟功能變差。
為何高血壓會導致心臟衰竭?
「高血壓沒有控制好,常會造成心臟肌肉肥厚。如果病患做了心電圖、心臟超音波後,發現左心室肌肉比較肥厚,有可能是高血壓已經一段時間沒有好的控制,才會導致高血壓性心臟病。」蔡青峰醫師解釋道。
高血壓導致心肌肥厚,會造成心臟衰竭最主要是因為心臟「舒張功能」不好,肺部的血流不容易流回心臟,患者很容易喘、下肢水腫。如果持續不控制,連「收縮功能」都會惡化,這時的心臟不只肥厚還會擴大,漸漸轉變為擴大型心肌病變,心臟功能將大幅下降。
若能好好控制高血壓,大部分病患的心臟功能都有機會慢慢回復。每當碰到這類病患,醫師都會一再強調把血壓控制好。
為何高血脂會導致心臟衰竭?
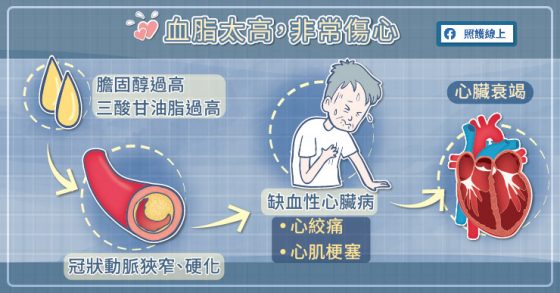
高血脂被認為是最常見的心血管疾病危險因子!心臟血管疾病(主要是冠狀動脈疾病)有諸多危險因子,例如高血脂、高血壓、糖尿病、抽菸等,其中最重要的危險因子就是高血脂,包括總膽固醇過高、三酸甘油脂過高、低密度膽固醇過高等。
為何高血脂會影響心臟呢?主要與冠狀動脈阻塞疾病有關。蔡青峰醫師表示,冠狀動脈是供應心肌氧氣及養分的血管,長期高血脂會讓冠狀動脈狹窄、硬化,當冠狀動脈阻塞便會造成心肌缺血、缺氧,造成「缺血性心臟病」。
膽固醇過高、三酸甘油脂過高也是新陳代謝問題,通常會合併脂肪肝、肥胖,臨床上病人即使不是糖尿病,通常已經進入代謝症候群或者糖尿病前期,這些病人未來得到糖尿病機率很高,而糖尿病本身也是造成心血管疾病及心臟衰竭的重要因素。
為何高血糖會導致心臟衰竭?
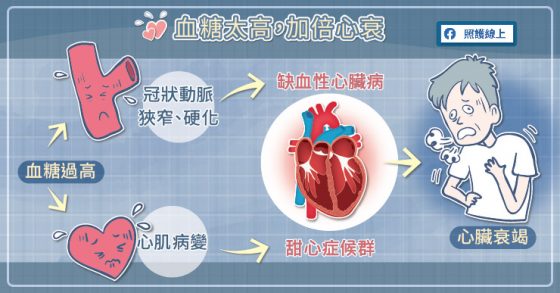
糖尿病與心臟衰竭間的關係非常緊密,糖尿病是造成冠狀動脈疾病、心臟衰竭的重要因子,糖尿病患族群中至少 40 %合併有冠狀動脈疾病,這些心血管疾病未來就是造成心臟衰竭很重要的因素。糖尿病患族群有 15-20 %合併心臟衰竭,糖尿病患族群死亡的原因裡有 60 %來自於心血管疾病。
蔡青峰醫師指出,糖尿病除了驗血糖還會驗糖化血色素,簡稱 HbA1c ,單位是「百分比」。糖尿病患的HbA1c 每增加一個百分比,造成心臟衰竭的危險度就會增加 15-16 %。
另外有部分病患本身沒有心血管疾病,但是臨床上仍因為糖尿病而出現心臟衰竭的表現,這類病人過去很常被輕忽,後來大家才漸漸發現糖尿病族群裡心臟衰竭比例很高,除了容易罹患心血管疾病外,因為心臟每天都泡在高血糖裡面,直接造成心臟肌肉損傷,稱為「糖尿病心肌病變」,又叫「甜心症候群」。
現在很多治療糖尿病的藥物,不論是在歐美或是台灣,除了評估降血糖效果外,也要去評估對心臟血管的影響,會不會造成心臟衰竭增加,或者是對心臟有沒有幫助,能否降低心臟衰竭發生率。
為何酒精會傷害心臟?
酒精在血液中的濃度,以及在血液中維持的時間都關係到酒精對心臟的影響,當酒精濃度愈高、維持時間愈久,就等於心臟泡在酒精裡面,也會造成心肌病變,稱為「酒精性心肌病變」,這是酒精造成心臟衰竭最直接的原因。蔡青峰醫師道,嚴重程度當然跟累積喝酒的量和時間、以及每個人對酒精的敏感度有關。
酗酒還會導致營養素維他命 B1 缺乏,造成心臟肌肉營養不良以及病變,也可能造成心律不整,尤其是心房顫動,進而導致心臟功能惡化、心臟衰竭。在國外亦常見「假日心臟症候群」,便是因為周末狂歡喝酒,酒精濃度太高,導致急性心房顫動發作及心律不整、急性心臟功能衰退。
長期飲酒也容易造成肥胖、代謝症候群,進展成糖尿病後又因糖尿病造成心肌病變。
哪些藥物可能導致心臟衰竭?
蔡青峰醫師道表示,除了少數化療藥物外,目前臨床上所使用的藥物,會造成心臟衰竭的不多,因為大家都會先了解藥物本身是否有心臟毒性,以確保安全。
至於非法藥物古柯鹼、安非他命等就容易傷害心臟,因為這些藥物會刺激交感神經,在短暫時間興奮過度,造成心臟跳得很高,耗氧量很高,一旦供應不足或是需求量過高,就會產生心臟衰竭。另一方面這類藥物也會造成周邊血管收縮,突然間血壓升高,造成心臟無法負荷。
這些毒品除了透過刺激交感神經外,藥物本身也會造成心臟肌肉的毒性,抑制心臟肌肉功能,國外有很多病患因為使用古柯鹼,造成心臟冠狀動脈痙攣、血管內皮細胞損傷、血栓阻塞,導致心肌梗塞,接下來就造成心臟衰竭。
貼心小提醒
血糖、血脂、血壓過高時,患者通常都沒有感覺,但是會對心臟持續造成傷害,日積月累下來就變成大麻煩,大家務必小心在意,終結傷「心」!
- 本文轉載自 Care Online 照護線上《終結傷「心」!傷害累積恐成心臟衰竭》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔!
- 加入照護線上LINE官方帳號,健康資訊不漏接!
https://line.me/R/ti/p/%40careonline