- 作者/楊又臻│雅文兒童聽語文教基金會研究助理
今 (2018) 年四月上映了一部電影《噤界》(A Quiet Place)。有個貫穿整部電影的情節,就是爸爸總是埋頭在地下室工作,堅持替女兒製作助聽設備。
聽力損失者最常使用的助聽設備是助聽器,那助聽器到底是怎麼做出來的?自己可以 DIY 做一個嗎?而這些助聽設備又是從什麼時候開始幫助人們聽得更清楚呢?讓我們把鏡頭拉回到 500 年前,一起回顧一些關於助聽設備發展的小故事吧!
其實,使用電池的助聽器是近代的產物,不過我們很早就知道,如果想要把聲音聽得清楚,只要把手併攏放在耳後,就可以幫助我們集中擴大聲音。最初的助聽設備則可以追溯至 16 世紀。早在 1588 年,Giovanni Porta 在其《Magia Naturalis》一書中即描述了由木頭製成的,動物耳朵形狀的集音裝置。
而到了 17 世紀,人們為了把聲音聽清楚,Ear trumpet 便誕生了!我們暫且叫它耳喇叭好了,顧名思義它就是長得像喇叭的手持工具,使用方式也很簡單,就是把喇叭放到耳邊以便將聲音聽清楚,不過這類型的裝置當時很難大量生產,所以只能訂製。
到了 18 世紀末,耳喇叭越來越普及,也開始出現了客製化可摺疊式的耳喇叭。第一家生產耳喇叭的公司在 1800 年於倫敦開始營業。雖然這間公司生產的助聽設備仍是非電力的,但此時的耳喇叭已經不用手持,而是可以簡單掛在頭上接收聲音了。

助聽設備是優雅尊貴的象徵!?
約莫 1810 年代,聲學椅 (Acoustic Chairs) 的發明,讓「優雅地聽」這件事情變得受到皇室成員歡迎,其中一個聲學椅的設計是這樣的:靠近扶手的地方有兩個開口,被雕刻成動物頭的樣子,椅背上靠近耳朵的部位,則連接著一根管子,皇室成員可以坐在椅子上輕輕將管子靠近耳朵,即可聽見跪於扶手開口處晉見者說的話。

於此同時,另外一張聲學椅聽的聲音就多了。這張聲學椅的設計類似現在常見的高背單人沙發,但在椅子的左右兩側有喇叭形狀的裝置,所以只要坐在椅子上,就可以聽到從喇叭接收進來不限單一對象的聲音。因此,和人對話時不需要靠得很近就能接收聲音,讓聽話者簡單優雅之餘,也可以避免說話者的口臭,以免「聲音被說話者的呼吸污染」(笑)。

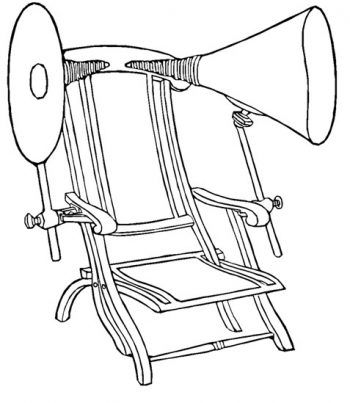
時間推進到 1870 年代,愛爾蘭一位名為 McKeown 的醫生把聲學椅變得輕巧可攜帶,同時靠近耳朵的部份也變得較為柔軟。由圖中可以發現,這款聲學椅其實是沙攤椅的造型搭配兩個集音喇叭。
保守你的秘密──看不出來的助聽器
19 世紀的聽損者開始想要隱藏自己聽得不好的狀況,就如同《Helps to hear》這本介紹耳朵解剖學、聲音性質及當時聽力設備的書中提到:
一般而言,聽損者對自己的缺損非常敏感,不喜歡顯眼的助聽設備、或讓人注意到自己有聽損;因此,許多助聽設備在發明時,都盡可能地避免突顯聽損的事實。
The deaf are, as a general rule, very sensitive over their infirmity, and hence dislike any instrument which is conspicuous, or makes this condition more apparent; for this reason many other devices have been invented, which seek to conceal this fact, as much as possible . . .— James A. Campbell, M.D., 1882
正因「聽不清楚」這件事情變得隱諱,助聽設備發明的方向也開始有了轉變,一些造型特殊的助聽產品應運而生。
例如 Hair Receptor 是一種專為女性設計的設備。這款頭戴式的助聽設備很像帽子,左邊的開口處是接收聲音的位置,連接至耳朵的管子則藏在頭髮底下。而 Beard Receptacle 則是專為聽損男性設計,它的造型讓男性便於將助聽設備隱藏在鬍子下方,收音位置則位於中間開口處。它的兩側有隱藏的管子接往耳朵,這根管子除了有彈性、可以適應不同的臉型,還有雙耳聽覺的效果呢!

圖片來源│Deafness in Disguise:Concealed Hearing Devices of the 19th Century
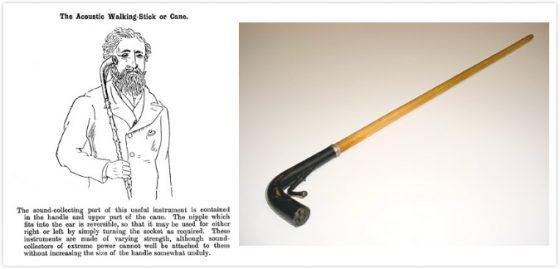
特殊造型的助聽設備也包括聲學拐杖 (Acoustic Cane),它可以拿起來靠近耳朵當喇叭。細細的部份連接至耳朵,拐杖扶手處則是聲音的接收器。
然而不管是耳喇叭、聲學椅,亦或是各種造型特殊的非電力聲音放大工具,僅能輔助較輕程度的聽力損失 (Hearing Loss),一直到使用電力的助聽設備被發明,助聽設備才真正進入到重度至極重度聽損者可以受益的範圍。(延伸閱讀:如果小美人魚失去的是聽力,幸福也沒有比較容易:談輕微聽力損失「微聽損」)
使用電力的助聽器
1870 年代起,隨著第二次工業革命的腳步,助聽器的發展也走入使用電力的時代。
藉著貝爾 (Alexander Graham Bell) 發明電話的技術,電與碳粒子麥克風 (carbon-granule microphone) 組合的助聽器產生的聲音,比起前面介紹的幾種設備集中放大聲音來得更大聲。但由於放大率仍然有限且容易失真,這種助聽器對中度聽損者僅有些許益處。撇開失真及效果有限不說,受限於當時的技術,這些助聽器體積龐大而且只能放在桌上無法隨身攜帶。
據信在 1892 年在美國申請專利的這一個助聽器「Magneto-Telephone for Personal Wear」,是史上第一個使用電力的攜帶型助聽設備。這個助聽器的設計看起來已有現代助聽器的雛型,但可惜的是這項設備沒有正式生產過。
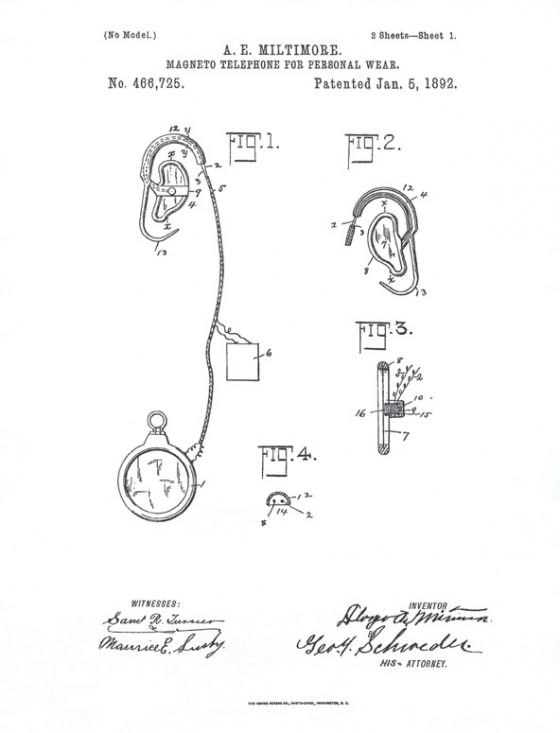
進入 20 世紀後,助聽器的發展更是飛快,外觀也逐漸變得輕巧可攜帶,其中的演變關鍵在於助聽器在幾個時間點運用了當時新發明的科技。1923 年真空管助聽器 (vacuum tube hearing aids ) 的發明,使得助聽設備從碳粒子助聽器放大聲音演變為真空管放大,聲音也比早前更為響亮。
在接收聲音的部份,1920 年代後含有永久電荷的駐極體麥克風技術 (electret/FET microphone) 開始應用在所有助聽器接收聲音的功能。此一技術除了提高電力的使用效率,也讓聲音接收器與放大麥克風可以放在同一個盒子中,使助聽器的體積變得更小。對於助聽器體積通常較大的重至極重度聽損者來說,這項應用更是一大福音。
再經過了 11 年,1934 年時助聽器更升級為電池供電。1950 年代真空管助聽器開始被電晶體助聽器 (transistor hearing aids) 取代,這樣的進步促使了耳掛式助聽器 (behind-the-ear,BTE) 的發展。1970 年代開始,助聽器的外觀已經類似於現代常見的樣子。
而如今,助聽器有著各式各樣的款式,其中最常見的類型就是耳掛式助聽器、耳內式助聽器 (in-the-ear,ITE)、耳道式助聽器 (in- the-canal,ITC)、深耳道式助聽器 (completely-in-the-canal,CIC)、骨傳導助聽器 (bone conduction)、CROS 助聽器……等。
重塑鏡中之我:助聽器使用的反轉
倘若聽損者消極處理聽力損失問題的話,對身體健康 (Lin & Ferrucci,2012; Lin et al., 2013)、情緒和心理健康 (National Council on the Aging, 1999)、社交能力 (Monzan et al., 2008)、家庭關係 (Wallhagen et al., 2004)和自尊 (Bess et al., 1998) 以及工作及學校表現都會產生影響 (Anderson & Matkin, 2007; The Ear Foundation, 2015; Bess et al., 1998; Porter, Sladen, Ampah, Rothpletz & Bess, 2013; Bess et al.,2014;Bess & Hornsby,2015)。
儘管助聽設備的科技一直在進步,但直到今 (2018) 年 5 月美國聽損協會 (Hearing Loss Association of America) 的調查報告仍指出,一個成人從開始認為自己可能有聽力損失,到去尋求協助和治療,平均來說大約需要七年的時間 (HLAA, 2018)。可以想見,過去相當長的一段時間,聽損者往往會透過 19 世紀末的負面觀感來想像使用助聽器時所遭受的眼光,猜測社會鏡子的另一面仍否負面地評價自己,從而影響了他們使用助聽器的意願。
所幸,在 2013 年發表於美國聽力學會期刊 ( Journal of the American Academy of Audiology) 的一篇研究顯示,一般人看到助聽器使用者時給予的評價,已由 1977-1990 年間的負面評價,扭轉為正面評價 (Rauterkus, E. P., & Palmer, C. V., 2014)。
這項研究是這樣做的,研究者 Rauterkus & Palmer 邀請 24 名成年人,觀看 5 張 15 至 17 歲青少年配戴各種耳部科技產品的圖片,然後用李克特 7 點量表 (7-point Likert scale),在 8 個描述感覺的向度上(有吸引力/無吸引力;年輕/年長;成功/不成功;勤勞/怠惰;可靠/不可靠;聰明/不聰明;友善/不友善;學歷高/學歷低),評估自己對圖片中人物的感覺。圖中的耳部科技產品包括以下類型:標準尺寸的耳掛式助聽器、開放式助聽器 (open fits)、深耳道式助聽器、入耳式耳機 (earbuds)、藍牙耳機。
研究結果顯示,多數看圖片的人認為,配戴深耳道式助聽器的人,看起來比使用入耳式耳機的人年長;而配戴標準尺寸耳掛式助聽器的人,看起來比使用藍牙耳機的人更值得信賴 (Rauterkus, E. P., & Palmer, C. V., 2014)。或許我們可以這麼說,使用助聽器在旁人眼中看起來,非但沒有惡評,反而讓人有股信賴感油然而生呢!
這麼看來,或許是因為現今人們戴在耳朵上的科技產品樣式愈來愈多,社會觀感已經改變,人們對配戴助聽器者已不再持有偏見。助聽器已然蛻變為幫助聽損者改善生活品質的最佳利器。
其實助聽設備對於聽損者來說不僅僅是協助他們聽到、聽得清楚的工具,同時也改善了聽損者的生活品質。特別是年幼的聽損者,不論是聽損程度較輕的微聽損(包含輕型聽損、單側聽損及高頻聽損)至極重度聽損,正值學習語言及各項發展階段的孩子,有了助聽設備提供清晰的語音,方能讓他們在學習時減少一些因為聽力不佳帶來的阻礙。另一方面,年長者也因有了助聽設備的輔助,減緩腦部的老化速度、維持社交活動,除了改善因聽力狀況帶來的問題,也提升生活品質。
自己手做一個助聽器到底可不可行啊?
回到最開始的話題,我們到底可不可以自製助聽器啊?
看到這邊,其實答案應該很清楚了,如果沒有聽損問題,我們大可以直接拿起手邊的紙張捲成喇叭的樣子,就可以像 400 年前的人們一樣放大聲音。而真正能幫助聽損者的助聽器,則需要由專業人員選配。
一般情況下需由醫院耳鼻喉科醫師及聽力師做完整的聽力檢查,再帶著醫院的聽力檢查報告至助聽器公司,由聽力師和選配師協助選擇適合的助聽器型號,並進行設定及驗配。
延伸閱讀
參考文獻
- Anderson, K. & Matkin, N. (1991, 2007 revised). Relationship of degree of longterm hearing loss to psychosocial impact and educational needs.
- Bess, F. H., Dodd-Murphy, J., & Parker, R. A. (1998). Children with minimal sensorineural hearing loss: prevalence, educational performance, and functional status. Ear and hearing, 19(5), 339-354.
- Bess, F. H., Gustafson, S. J., & Hornsby, B. W. (2014). How hard can it be to listen? Fatigue in school-age children with hearing loss. Journal of Educational Audiology, 20, 1-14.
- Bess, F. H., & Hornsby, B. W. (2015). The complexities of fatigue in children with hearing loss. SIG 9 Perspectives on Hearing and Hearing Disorders in Childhood, 24(2), 25-39.
- Campbell, J. A. (1882). Helps to hear. Duncan.
- Ear_trumpet. (2018, July 7). In Wikipedia, the free encyclopedia. Retrieved September 25, 2018
- Electret_microphone. (2018, June 13). In Wikipedia, the free encyclopedia. Retrieved September 25, 2018, from https://en.wikipedia.org/wiki/Electret_microphone#History
- hearingdirect.com. (n.d.). The History of Hearing Aids. Retrieved September 25, 2018
- Hearing Loss Association of America. (2018). Hearing loss facts & statistics [PDF]
- Lin, F. R., Yaffe, K., Xia, J., Xue, O-L., Harris, T. B., Purchase-Helzner, E., Satterfield, S., Ayonayon, H. N., Ferrucci, L., & Simonsick, E. M. (2013). Hearing loss and cognitive decline among older adults. JAMA Intern Med, 173(4), 293-299.
- Monzani, D., Galeazzi, G. M., Genovese, E., Marrara, A., Martini, A. (2008). Psychological profile and social behaviour of working adults with mild or moderate hearing loss. Acta Otorhinolaryngologica Italica, 28(2), 61-66.
- National Council of Aging, Seniors Research Group. (1999). The consequences of untreated hearing loss.
- Porter, H., Sladen, D. P., Ampah, S. B., Rothpletz, A., & Bess, F. H. (2013). Developmental outcomes in early school-age children with minimal hearing loss. American Journal of Audiology, 22(2), 263-270.
- Rauterkus, E. P., & Palmer, C. V. (2014). The hearing aid effect in 2013. Journal of the American Academy of Audiology, 25(9), 893-903.
- The Ear Foundation (2015). Experiences of young people with mild to moderate hearing loss: Views of parents and teachers. The Ear Foundation report to NDCS: Mild-moderate hearing loss in children.
- Wallhagen, M.I., Strawbridge, W. J., Shema, S. J., Kaplan, G. A. (2004). Impact of self-assessed hearing loss on a spouse: A longitudinal analysis of couples. Journal of Gerontology: Social Sciences, 59B(3), S190-S196.
- washington university school of medicine. (n.d.). Concealed Hearing Devices of the 19th Century. Retrieved September 25, 2018, from
- washington university school of medicine. (n.d.). Concealed Hearing Devices of the 20th Century. Retrieved September 25, 2018, from
- 永欣聽力保健中心. (n.d.). 認識助聽器. Retrieved September 25, 2018
- 奧迪康助聽器. (n.d.). 助聽器發展史. Retrieved September 25, 2018