- 作者/許家綸:尋常一般的神經科醫師

不論是為了打電動、追劇、考前抱佛腳、趕工作進度或是要照顧小孩,大家一定都有過熬夜的經驗;身體還年輕的話或許在熬夜隔天依舊可以神采奕奕的上早八,但對像我這樣的中年男子來說就影響甚鉅了!熬夜隔天沒睡飽的大腦狀況會特別糟,不只專注力會大幅下降,思考時還會頭痛欲裂,像是嚴重生鏽的馬達完全卡死。
到底,熬夜對大腦的傷害是什麼?一夜好眠對大腦來說有何意義呢?

表面上,睡覺似乎是個費時又不經濟的行為;但背地裡,就算是睡覺時我們的大腦可沒閒著。當我們每晚闔上眼,大腦就自動開始「系統更新」。進入睡眠後,大腦就能杜絕掉外界的干擾,在短短數小時裡全神貫注地處理清醒時的經驗,新的學習會在慢波睡眠時期(Slow-wave sleep)與舊有記憶內容作連結,並在動眼期(REM sleep stage)進行突觸的強化1。等到我們一覺醒來,便可以裝備著升級版的大腦,繼續記錄著全新的人生體驗。
你的腦袋比你想像的更勤勞!
大腦比你想像的還要勤勞,不只睡覺時會進行系統更新,白天時就算你啥事都沒做的整天發呆,大腦中稱之預設模式網路(Default mode network)仍然暗自活躍著;這組由楔前葉(Precuneus)、外側頂葉與內側前額葉(Medial prefrontal cortex;mPFC )組成的網路2,隨時繃緊神經聽候你的新指令。
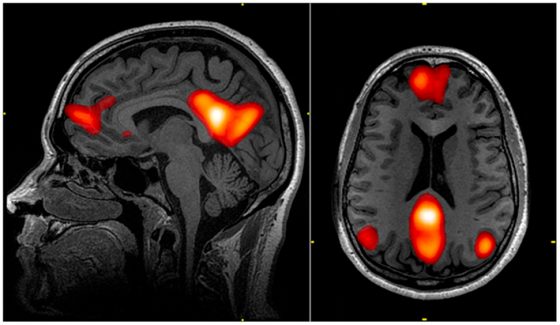
日夜操忙的大腦也會產生大量代謝廢物,其中包括乙型類澱粉蛋白(Aβ),一種被認為是阿茲海默症的致病元兇。那麼大腦該怎麼處理這些勞動債呢?
睡眠中的大腦還會兼當清潔工
利用基因轉殖老鼠(APP/PS1 mode),科學家發現它們腦中可溶性Aβ 的濃度隨覺醒而增加、進入睡眠後減少3,這暗示睡眠的大腦還兼職打掃,透過某種機制送走代謝廢物。但假若長時間不休息,可溶性Aβ 會累積成類澱粉斑塊(amyloid plaque)後,就不容易被清除,逐漸累積的類澱粉斑塊會進一步破壞睡眠結構,間接影響清潔的工作效率,形成一種惡性循環4。

而一整夜的睡眠中,並不是每段時期都是最佳清潔時間。
清潔效率最好的時刻發生在非動眼期(Non-REM sleep),尤其是最深沉的、我們稱之為慢波睡眠時期(slow wave sleep);在這段期間,大腦的整體活性不但被降至最低,清除 Aβ 的效率更是清醒時的兩倍5,可說是「黃金打掃時間」!只不過,這種慢波睡眠會自中年開始逐量遞減,75 歲之後剩不到 10%,所以上了年紀之後,才會越來越沒有熬夜的本錢了啊。

除了基因轉殖老鼠,在睡眠呼吸障礙(sleep disorder breathing)的老人也有類似的觀察,這群人常因半夜缺氧容易覺醒、睡眠片斷、深度的慢波睡眠驟減,長遠下來,智力退化的風險更高6。這樣看來「不睡覺會變笨」,還真是有點科學證據。
話又說回來,每天我們大腦無怨無尤地做了這麼多事,身為雇主的唯一能回報的,也就是賞它一個香甜的美容覺吧。

參考資料
- Diekelmann S,Born J. The memory function of sleep. Nat Rev Neurosci 2010;11:114–126
- Jagust WJ,Mormino EC. Lifespan brain activity,β-amyloid,and Alzheimer’s disease. Trends Cogn. Sci. 2011; 15:520–
- Roh JH,et al. Disruption of the sleep-wake cycle and diurnal fluctuation of β-amyloid in mice with Alzheimer’s disease pathology. Sci. Transl. Med. 2012; 4:150ra122.
- Ju YE,et al. Sleep and Alzheimer disease pathology–a bidirectional relationship. Nat Rev Neurol. 2014; 10:115–119
- Mander BA,Winer JR,Jagust WJ,Walker MP. Sleep: a novel mechanistic pathway,biomarker,and treatment target in the pathology of Alzheimer’s disease? Trends Neurosci 2016;39:552–566
- Yaffe K,et al. Sleep-disordered breathing,hypoxia,and risk of mild cognitive impairment and dementia in older women. JAMA. 2011; 306:613–619