文/程樹德|陽明大學微生物及免疫學研究所副教授
生物醫學的知識,攸關每個人的生命及健康,俗話說:「知識就是力量」,缺乏了知識,人就像是被剪了頭髮的大力士參孫,會被欺騙、蒙蔽、剝削及奴役呢!
免疫學可以算是基礎生物學的一支,也是基礎醫學裡,極為重要的一個學問。想想看!研究生物怎樣對付外敵入侵?我們一般人,如果比較深入了解這學問,那麼就比較能預防疾病,而能保持健康,甚至於能防範約四成的癌症呢!希望利用三千字的空間,讓你了解這有點玄妙的學問。
不管是單細胞或多細胞生物,總有極多比它小的生命想要侵入它、利用它,以便大量繁殖自己的後代。這些生命,小如轉位子(transposon,只是一小段寄生性去氧核糖核酸)、病毒(virus,只是一段核酸或去氧核糖核酸被蛋白質所包裹),中如細菌,大如蛔蟲、鉤蟲或絛蟲,均可積極或被動地侵入個體,統稱為「病原生物」。而被侵入的寄主,若要生存,必得積極防禦,也即有免疫體系。
動物體抵禦病原的第一道防線,是皮膚、上皮組織、黏膜等物理屏障,眼淚能沖洗角膜,移除附上的細菌;呼吸黏膜的纖毛細胞,不停擺動其纖毛,以移除黏液及上附的異物。除了屏障及掃除功能,這些處所也有化學武器,如眼淚、唾液及黏膜內的溶菌酶,可溶解細菌的細胞壁;而皮膚的油脂腺分泌脂肪酸,可以殺菌;汗水中的鹽,也在皮膚上製造高鹽環境,防止多種菌生長。
第二道防線是所謂「先天免疫力」,即有一些細胞表面,業已有些受器分子,能認識老敵人的某表面分子,一旦兩個分子接合,便能送信號給細胞核,開動很多基因,活化它的防禦功能,如增高吞噬能力,可吞掉細菌或病毒,並將之消化掉;也可分泌小分子(如化學動力素 chemokines、細胞動力素 cytokines)召喚類似的吞噬細胞來幫忙打架,或誘發小地域的發炎,讓這地域血管通透性增加,血漿滲入組織,造成紅腫熱痛,且吸引各種免疫細胞來,群策群力消滅病原生物。
誰是敵人?誰是自己人?

認識且區別對待自我分子及敵方分子,不但是先天免疫力的關鍵,也是整個免疫系統要有的能力。我們想了解紛繁的免疫學,自然該掌握之,但免疫細胞周行全身,可能遇見千千萬萬大分子,它怎能區分敵我呢?
對參與先天免疫的細胞來說,它擁有的基因組內,已有編碼受器分子的基因,這些基因是億萬年來,生物體一代又一代抵禦病原生物攻擊後,所演化出的抗敵法寶,只要表現在細胞外面就能認識外敵,活化吞噬之類功能。
但病原生物不能反制嗎?何不改變外表分子形狀,以避免被識出?原來受器分子(現稱模式辨識分子 pattern-recognition molecules)能專門辨識病原生物難以割捨的結構大分子,例如原發現於果蠅細胞表面,現普遍存於某免疫細胞表面的似托受器(Toll-like receptors, TLRs),這十多種分子之一(TLR-4)即間接認識革蘭氏陰性菌表面重要分子脂肪多醣,細菌沒這分子不能生存,故在長久演化互鬥過程之中。單以此項言之,假設我們偏袒動物這方,就可說「魔高一尺,道高一丈」。
敵人這麼多種,怎麼辨別?
先天免疫力動作很快,外敵入侵當下,不晚於四小時,即發動防禦,但若它招架不住,就會靠它所發的化學信號,啟動下一層防禦體系,稱為「適應性免疫」。
這系統既要接下這潰退中的戰線,就得更精確認識外敵,這任務就非幾十種受器分子所能完成,而須分辨外敵極特殊的表面分子,這意味,得有能力認識百萬種以上的分子表面形狀。
想想看!一個系統,既要知道幾十萬種分子形狀是屬於自己的,更要認識幾百萬種分子形狀是外敵的,可予以攻擊,這讓一位天賦智能極高的人,尚且辦不到。動物體內幾十種血液及淋巴細胞構成的系統,何處是它的記憶?何處是它的神經?何處是它的頭腦?既能辨識,又能記憶,又能發動攻擊,如何達成呢?
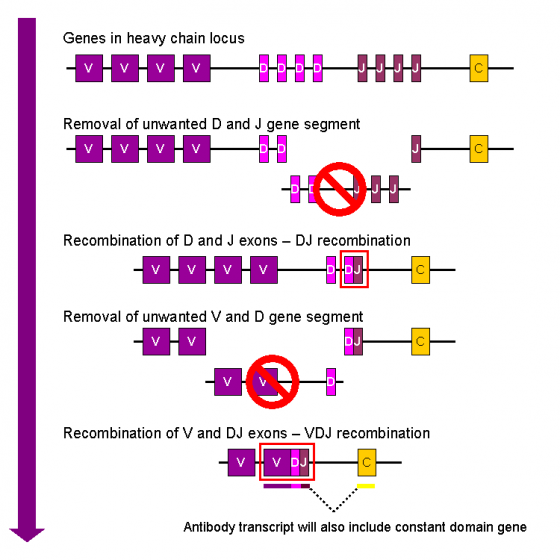
能解開這天大的祕密,是免疫學家自 1960 年以來,累積的重大成就。原來生物演化過程中,發明了排列組合,它將受器分子拆成好幾個零件,如可變區(V 區)、接合區(J 區)與不變區(C 區),每種零件均有多種變形,當免疫細胞分裂及分化時,在基因組上排列的這數百段基因,便可經隨意的組合,產生百萬種不同的受器分子,可供選擇。
我們剛剛解釋了,適應性免疫系統怎樣產生各式各樣的受器分子,這些新生的分子,當然要擺放在細胞的表面,以便接觸到可能的外敵分子。現在我們稱呼受器所能接合的化學分子表面為抗原(antigen),即能產生抗體的源頭分子。而若受器分子能脫離細胞表面,自由溶解在血液、淋巴液或黏液中,它就能像導向飛彈般,專門對付病原生物上的抗原分子,這個蛋白質的大分子,就叫抗體(antibody)。是以用抗體來對付外來病原的方式,就叫做「體液免疫」(humoral immunity),即是不直接涉及免疫細胞,由抗體擔任攻擊的主角。
抗體對抗原,有高親和力,結合在有毒性的外來分子,能中和之,也即抵消其毒性,若結合在細菌表面,可幫巨噬細胞吞掉細菌,這叫調理作用,也可招引血中的補體系統(是血中的九種蛋白質)過來,把細菌、壞細胞或寄生蟲細胞膜打洞,讓其死亡。
訓練過的兩支軍隊—T 細胞和 B 細胞
適應性免疫體系有兩大支,其中一支叫 B 細胞系統,B 原指雞的法勃氏囊(Bursa of Fabricius),因如果切掉這個囊,雞的免疫系統竟然不能生產抗體了。哺乳類動物雖沒有這個結構,也叫 B(骨髓,Bone marrow) 細胞,因骨髓不但是造血系統製造各種血球細胞及淋巴細胞的地方,也是對不成熟 B 細胞進行負選擇之處。
以前提到免疫學最緊要的議題,是怎樣分辨自己與敵方。我們知道,天擇是環境對族群內的不同個體進行選擇,保留那些適應狀況較佳的,而免疫系統的演化也發明了正負向選擇,對前述經大量繁殖及分化,披戴百萬種不同受器分子的細胞進行淘汰及增殖。
未成熟的 B 細胞處於骨髓內,會遇見自己身體的各種分子,此時即會啟動自殺或修改指令,讓對付自己分子的細胞死亡,或失去工作能力,留存下來的就只認識外來抗原了。
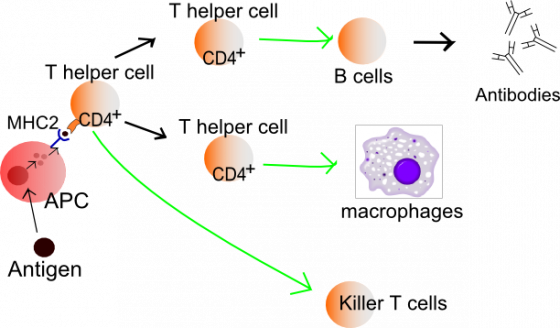
適應性免疫的另一支,叫 T 細胞,因為要到胸腺(Thymus)內進行正負選擇。這些細胞有表面受器分子,但不會分泌出來,成為可溶性的抗體。那麼 T 細胞怎樣抵禦外敵呢?其實,一旦 T 細胞被外來抗原活化以後,即赤膊上陣,親自參與,故也稱細胞免疫(cellular immunity)。
T 細胞可經由分泌信號分子(如淋巴動力素 lymphokine 或細胞動力素 chemokine),來刺激能認識相同抗原的 B 細胞分裂繁殖及製造抗體,這叫幫手 T 細胞(helper T cells);若 T 細胞直接分泌酵素,來攻擊癌細胞,或被病毒感染的身體細胞,就稱為殺手 T 細胞(killer T cell)。
業已經過負選擇(即淘汰了對付自身抗原的細胞)後的 T 及 B 細胞,會進入淋巴系統的淋巴結等易於遇見病原生物的場所。若遇見了抗原呈現細胞(樹狀細胞及巨噬細胞等),它所呈現的外敵抗原,剛好是 T 或 B 細胞表面受器分子所認識的,這一拍即合的巧遇,會大大刺激 T 或 B 細胞,讓它分裂繁殖成一群,並啟動工作,或分泌抗體,或進攻癌細胞,這過程叫正選擇,即擴大被選中 T 或 B 細胞的團隊,讓它由單兵變成一個軍團。
我們都知道,若發射了核子彈頭的彈道飛彈,攻擊某些擁核國,意味全人類的悲慘滅亡。故那開啟發射按鈕的箱子有三道鎖,必須有三把鑰匙同時插入,方能開箱,而鑰匙則由不同人保管。
相同道理,抗原呈現細胞想要活化 T 細胞時,也要兩對鎖及鑰匙,其中一對即 T 細胞的抗原受器和對方細胞表面的抗原複合體(antigen 及 MHC 第二類分子);另一對即 T 細胞表面的 CD28 分子及對方細胞上的 B7 分子。兩對鎖及鑰匙都能配合,方能傳送訊號,活化 T 細胞。
但若活化信號太旺,造就的軍團超過所需,也會造成疾病,所以必須有負回饋機制,以降低活化程度,這如何完成呢?有一個「免疫檢查哨」假設,即 T 細胞活化後,會加強表現另一個表面分子(4 號殺手 T 細胞表面抗原,CTLA-4),這分子對 B7 分子的親和力,遠高於 CD28 分子,能取代之,進而熄滅原先的活化狀態。
用免疫來治療癌症
京都大學本庶佑在 1992 年發現的 PD-1 受體及德州大學艾利森在 1995 年發現的 CTLA-4,均是抑制性的 T 細胞表面分子,可降低 T 細胞抗腫瘤活性,若能製造一個抗體,專門結合這抑制性分子,是否能讓 T 細胞較為活躍,進而攻擊體內癌細胞呢?依照這思路,艾利森的團隊製了一個抗體(ipilimumab),進行三個階段的臨床試驗,發現對轉移的黑色素細胞癌有些效果,例如約 23% 的病人,活超過四年,使美國食品及藥物檢驗局在 2011 年三月,核准這藥使用。抗 PD-1 抗體在試驗中,也有 6~17% 病人略顯好轉,所以我們如果了解免疫系統的運作,就可以調控之,讓它努力攻擊外敵或癌細胞,他們兩人因而獲得了第一屆唐獎。
免疫學有各式各樣的應用,能否用於治療癌症呢?長久以來,專家一直以為,既然某病人生了癌症,那麼癌細胞應該已經逃過了免疫系統的監督,故增強免疫力,對癌症無效。
但早在十九世紀末,就有一位庫利醫師,用已經被殺死的混和細菌,當疫苗給癌病人使用,以治癌,從 1893 到 1963 年都有人試用,但成效好壞參半,沒被醫療當權者認可,後來又有人用卡介苗來預防膀胱上皮癌復發,卡介苗是被殺死的結核桿菌,被廣泛當肺癆的疫苗。從 1980 年代晚期,細胞動力素以基因工程技術大量生產後,二號介白素對黑色素癌及腎臟癌有效,終於說服了當權者,承認免疫法可以當癌治療法之一。
目前用免疫方法治療癌症有四大方向,除了上述「壓制檢查哨」策略外,還有「癌症疫苗」、「刺激並活化 T 細胞」及「移植外來已活化的 T 細胞(Tumor-infiltrating lymphocytes, TIL)」等等方法。
以上簡單說明免疫學重要觀念,若讀者有興趣,圖書館內必定有免疫學的中文教科書及科普書,借來讀讀,必能助您保健。
本文轉載自通識在線雜誌社第 54 期〈讓你輕鬆了解免疫學〉