- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《標靶藥物助攻,提升晚期管腔型乳癌治療成效,醫師圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

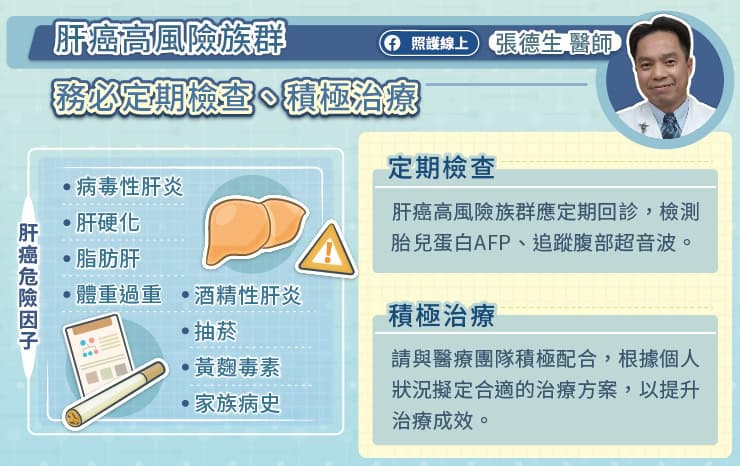
乳癌是台灣女性最常被診斷的癌症之一,每年新診斷的乳癌個案超過 14,000 人。臺大醫院外科部、乳房醫學中心主任黃俊升教授指出,雖然乳癌個案數有逐年上升的趨勢,但因乳癌治療持續不斷進步,在個人化醫療發達的現今,轉移性乳癌的治療成績不僅已經可以達成較長的整體存活期,且生活品質也可維持良好。
過往:管腔型乳癌轉移後,治療選擇陷瓶頸
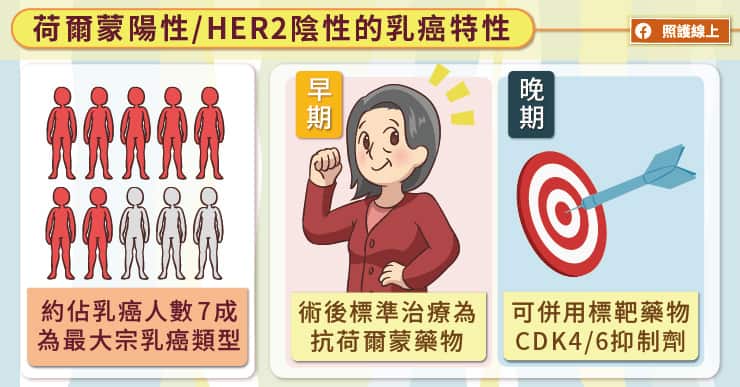
乳癌已邁入個人化醫療的時代,當患者前來就診時,醫師會進行病理切片,依乳癌細胞的生物特性,包含荷爾蒙受體與 HER2 受體表現情況判斷為陽性或陰性,並於確立乳癌的型別後,更進一步決定治療方針。黃俊升教授指出,荷爾蒙受體陽性/HER2 受體陰性的「管腔型乳癌」約占診斷的六至七成,屬於侵襲性較低的型別,普遍預後不會太差。
黃俊升教授解釋,當荷爾蒙受體為陽性時,就代表了癌細胞容易受到女性荷爾蒙刺激而生長,因此採用抗荷爾蒙藥物,來抑制癌細胞的生長,並成為針對此類患者的術後標準治療。
「管腔型乳癌於早期治療因為是以抗荷爾蒙藥物為主,復發後可能就必須要改採化療,但因傳統化療副作用較大,患者普遍較抗拒,且於治療過程中身體也經常會變得比較虛弱。因此新的標靶藥物帶給病人不同的治療選擇。」黃俊升教授分析。
現今:口服標靶 CDK4/6 抑制劑有效提升整體存活期
過去的乳癌標靶藥物只有針對 HER2 受體陽性型別治療的藥物,現在終於也有針對管腔型乳癌的標靶藥物——CDK4/6 抑制劑問世!談到 CDK4/6 抑制劑的臨床試驗過程,黃俊升教授分享,原本醫界是希望這個藥物會對荷爾蒙受體與HER2受體皆為陰性的三陰性乳癌有效,但經細胞株試驗後,卻發現對管腔型乳癌效果最顯著,因此持續發展至今。
DK4/6 抑制劑能達到延後化療時間,且治療過程中生活品質好,患者接受度高
黃俊升教授指出,因為CDK4/6抑制劑是直接針對癌細胞分裂週期的重要蛋白質進行抑制,副作用比化療來的小,且治療成效佳,在多項臨床試驗中展現亮眼成績。
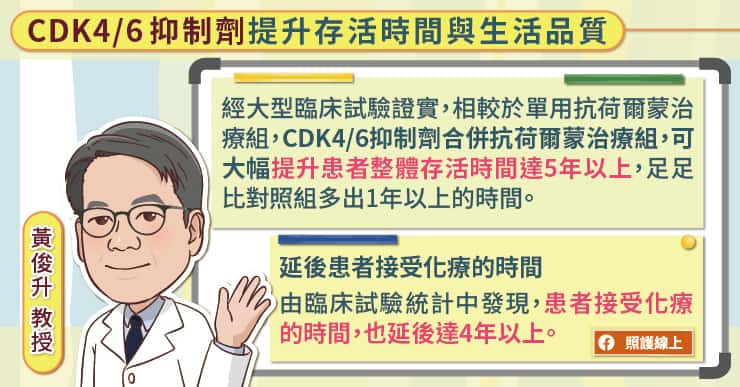
「針對停經後的轉移性管腔型乳癌的療效,經大型臨床試驗證實,相較於單用抗荷爾蒙治療組,CDK4/6 抑制劑合併抗荷爾蒙治療組可使患者整體存活時間達 5 年以上,足足比對照組提升一年以上的時間。」黃俊升教授進一步表示,CDK4/6 抑制劑不僅可以延長存活時間,還有機會延後患者接受化療的時間,於臨床試驗統計中發現,延後患者接受化療的時間達 4 年以上。「原本可能要接受化療的患者改成使用口服 CDK4/6 抑制劑標靶藥物,患者接受度明顯提高,治療過程副作用減少,生活品質整體進一步提升。」黃俊升教授分析,CDK4/6 抑制劑的出現,確實幫助患者活得更久也活得更好。
保已有條件給付 第一線與後線都有機會申請
口服 CDK4/6 抑制劑標靶藥物目前已被國際治療準則,列為管腔型乳癌轉移或復發後的第一線標準治療,因此台灣健保署於民國 108 年首度通過該藥物健保給付,在符合條件的情況下給付 CDK4/6 抑制劑於管腔型乳癌的治療。
黃俊升教授說,於試驗結果來看,管腔型乳癌的患者在轉移後第一線就使用 CDK4/6 抑制劑治療,能有效提升患者存活率,此外台灣健保署於近期也再度擴大給付條件,不只是針對第一線患者給予給付,後線的患者若過往未曾使用過 CDK4/6 抑制劑,若符合條件也有機會申請給付,癌友不必因為經濟考量而犧牲治療。

貼心小提醒
乳癌已持續朝向個人化治療邁進,黃俊升醫師提醒,發現乳癌時,不需過度恐慌,請與醫療團隊詳細討論,充分了解乳癌類型後,才能擬定最合適的治療策略,以及時控制病情,維持生活品質!